入院で実施されていない「免疫抑制剤の内服」「膀胱脱手術」など、看護必要度の評価対象から除くべきか―入院医療分科会(1)
2019.9.5.(木)
急性期入院医療の評価軸である「一般病棟用の重症度、医療・看護必要度」について、2018年度改定で導入された「『A項目1点以上・B項目3点以上』で、『診療・療養上の指示が通じる』『危険行動』のいずれかに該当する患者」は、高齢の要介護者が多いが、急性期入院医療の評価として相応しいか検証する必要がある―。
また、A項目で評価される「免疫抑制剤の内服」やC項目で評価される「膀胱脱手術」は、入院医療よりも外来での実施が多い。急性期入院医療の評価項目として相応しいか検討する必要がある―。
9月5日に開催された診療報酬調査専門組織「入院医療等の調査・評価分科会」(以下、入院医療分科会)で、こういった点に関する議論が行われました。
入院医療分科会では、看護必要度のほかに療養病棟の評価指標である「医療区分・ADL区分」や回復期リハビリテーション病棟の評価指標であるリハビリテーション実績指数のベースとなる「FIM」についても詳細な検討が行われており、これらは別稿でお伝えします。
目次
A1点・B3点で危険行動等のある患者、急性期入院医療の中でどう評価すべきか
入院医療においては「重症患者をどれだけ受け入れているか」が重要な評価軸の1つとなります。2018年度の前回診療報酬改定でも、この「重症患者の受け入れ状況」を「実績評価」とした報酬体系の大幅な組み換えが行われました(関連記事はこちら)。
急性期一般病棟入院基本料(入院料1-7、従前の10対1・7対1)では、「重症患者の受け入れ状況」を「一般病棟用の重症度、医療・看護必要度(以下、看護必要度)を満たす患者の割合」で評価し、例えば従前の7対1一般病棟に相当する急性期一般1では、評価票を用いた「看護必要度I」では30%以上、DPCデータを用いた「看護必要度II」では25%以上という施設基準設定が行われています。
この看護必要度については、2018年度改定でさまざまな角度から検討が行われ、目の前の課題に対処するために、以下のような見直しを行うとともに、「急性期入院医療をどのような指標で評価することが相応しいのか」という中長期的な課題について研究・検討していく方向が示されました。
【2018年度改定における看護必要度の見直し(例)】
(1)看護必要度の定義を一部見直し、▼「A項目1点以上かつB項目3点以上」のうち、「診療・療養上の指示が通じる」「危険行動」のいずれかに該当すれば、「重症患者に該当」と扱う▼C項目の開腹手術(現在は5日間)について、所定日数4日に短縮する―こととする
(2)従前からの看護必要度評価票に基づく重症患者割合の計算方法を「看護必要度I」、新たにDPCのEF統合ファイルに基づく計算方法を「看護必要度II」とし、それぞれで重症患者割合の基準値を設定する
(3)看護必要度I・看護必要度IIのいずれを用いた場合でも、重症患者割合は「3か月の平均」とし、これまでに「1割以内・3か月以内変動の救済ルール」は廃止する
9月5日の入院医療分科会では、こうした「2018年度改定の妥当性」を検証とするとともに、「急性期入院医療の評価の在り方」(中長期的テーマ)も含めた議論が行われました。
前者「2018年度改定の妥当性」に注すると、(i)「『A項目1点以上かつB項目3点以上』で、『診療・療養上の指示が通じる』『危険行動』のいずれかに該当すれば『重症患者に該当』と扱う」ことの妥当性(以下、本稿ではA1・B3とする)(ii)現在のA項目の妥当性(iii)現在のC項目の妥当性―と幅広い項目が検討されました。
まず(i)は、「入院患者についても高齢化が進み、急性期病棟でも認知症患者や術後のせん妄患者等が一定程度おり、こうした患者に投下する医療・看護コストを勘案すべき」との考えの下で、新たに「重症患者に該当」と扱われることになりました。
この見直しについて、厚労省の調査および研究班(「急性期の入院患者に対する医療・看護の必要性と職員配置等の指標の開発に係る研究」班)の分析から、次のような状況が浮かび上がりました。
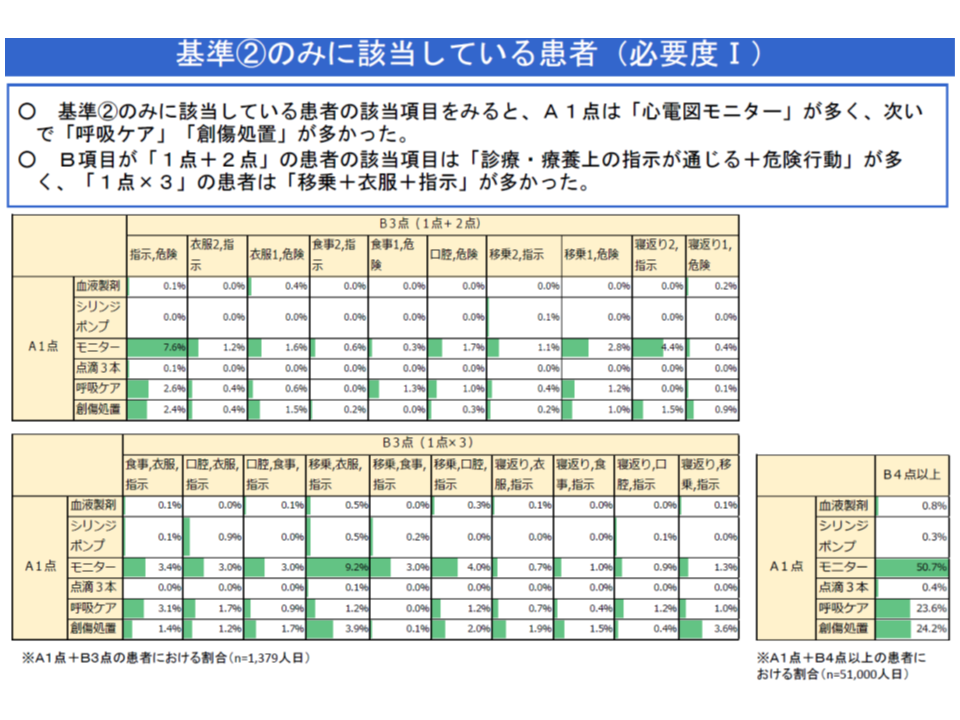
▽A1・B3のみに該当する患者において、A1点は「心電図モニター」への該当が多く、B3点は「診療・療養上の指示が通じる+危険行動」や「移乗+衣服+指示」への該当が多い
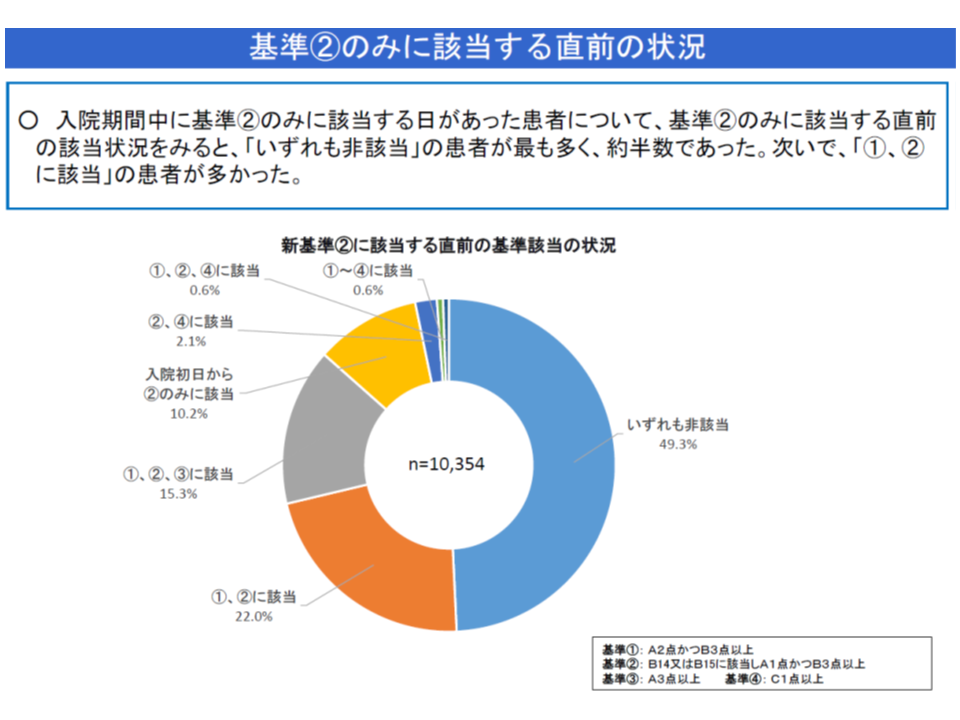
▽A1・B3のみに該当する患者の約半数(49.3%)は、「非該当」(看護必要度を満たさない)からA1・B3へ移行しており、その多くは入院から2日目に移行している
▽A1・B3のみに該当する患者では、▼高齢である▼認知症・せん妄を有する割合が高い▼要介護度が高い▼認知症高齢者の日常生活自立度が低い▼経口でのみ栄養摂取する割合が低い(経管栄養等との併用や、経管栄養のみが多い)▼看護提供の頻度が高い▼「医学的に入院が望ましい」人の割合が小さい▼「入所先、転院先の確保」が課題である人が多い―などの特徴がある
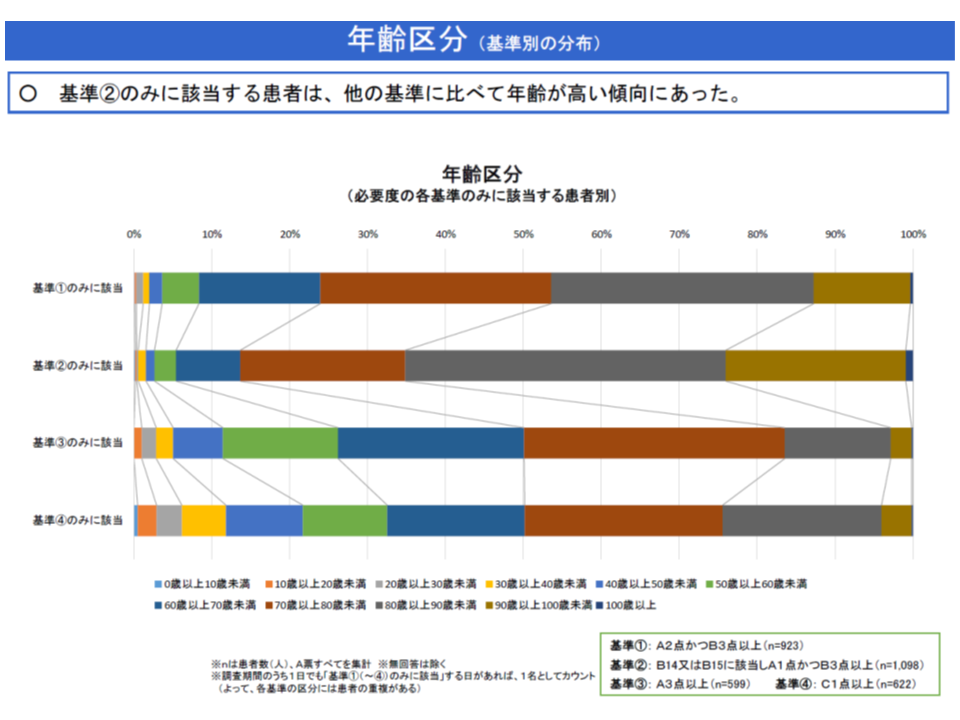
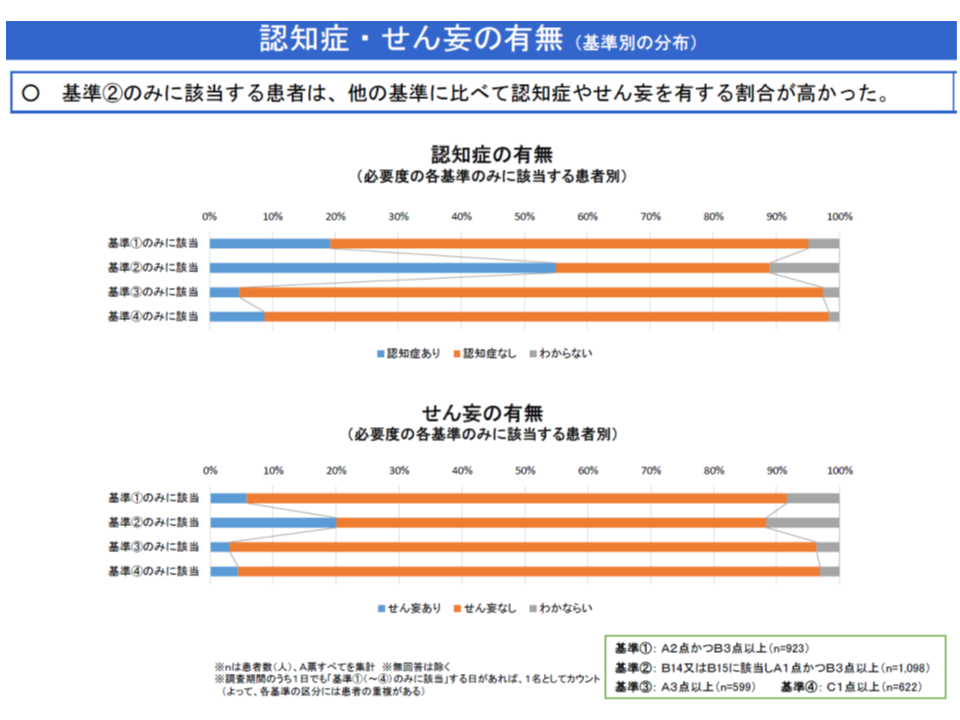
こうしたデータを踏まえて山本修一分科会長代理(千葉大学医学部附属病院長)や松本義幸委員(健康保険組合連合会参与)は「急性期入院医療の評価指標として違和感がある」と指摘します。
一方で、神野正博委員(全日本病院協会副会長)は「急性期病院の中には『大学病院や極めて高度な医療を行う病院』と『地域密着型の患者が急変した場合に駆け込む病院』とがあると思う。後者の急性期病院では、認知症やせん妄への対応の評価を一定程度行う必要があるのではないか」との考えを述べました。
非常に難しいテーマです。「患者の重症度」や「高度、難度の医療技術提供」という急性期病棟の側面(あるべき急性期医療の姿と言えるかもしれない)を重視すれば、山本分科会長代理らの意見に納得できます。
一方、診療報酬は「医療機関の収入源」の基軸であり、この側面を重視すれば「投下コストに見合った評価」、つまり「医師や看護師の手間がかかる患者を受け入れれば、手間に見合った報酬を得られるべき」と考えることに何ら違和感はありません。
入院医療分科会でも、この考えに沿って「看護必要度と重症度との関係」を指摘する委員も少なくなく、「中長期的なテーマ」の一つになりそうです。
なお、A1・B3のみの患者が「小規模の病院に多いのか否か」という点について、厚労省の調査では明確な傾向は見られません(ただし研究班の調査では、小規模病院でA1・B3のみの患者が多い傾向が見られる)。病院の規模ではなく、「受け入れている患者の状態」に着目した改定論議が進むと考えられます。
専門的な治療・処置の対象薬剤でも、入院医療での実施がごくわずかなものもある
次に(ii)のA項目の妥当性については、厚労省から「専門的な治療・処置」のうち薬剤の投与が「入院で行われているのか、外来で行われているのか」を見ると、薬剤の種類によって傾向が相当異なることが示されました。
サンプル数に限りこそあるものの、例えば、麻薬(注射)については、ほとんどのケースで「入院において実施」されていますが、免疫抑制剤(内服)については、逆にほとんどのケースで「外来において実施」されています。
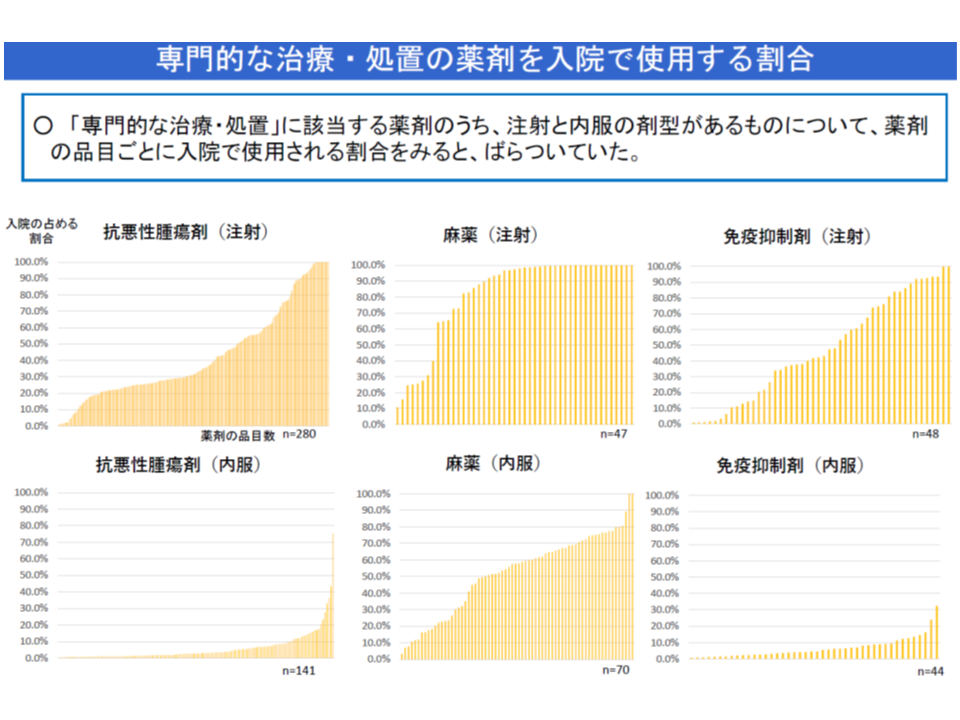
山本分科会長代理や菅原琢磨委員(法政大学経済学部教授)らは「医療の実態と評価項目に大きな乖離が出ているようだ。しっかり検討しなければ『急性期入院医療とは何か』と問われてしまう」とコメントしました。
例えば「免疫抑制剤の管理」について、施設基準の解釈通知では▼注射および内服による免疫抑制剤の投与を「免疫抑制剤の管理」の対象に含める▼内服については、看護職員等による特別な内服管理を要する患者に対し、内服の管理が発生しており、その管理内容に関する計画、実施、評価の記録がある場合のみを免疫抑制剤の内服の管理の対象に含める―ことなどが規定されていますが、▼内服を除外する▼内服の規定を厳格化する―ことなどが検討課題の1つにあがってきそうです。「入院医療の評価項目として相応しいのか」という問題で、「外来での管理を入院医療の中で評価している」わけではない点に留意が必要です。
なお、この点について牧野憲一委員(日本病院会常任理事、旭川赤十字病院院長)や池端幸彦委員(日本慢性期医療協会副会長、福井県医師会長)は「時系列なども考える必要がある。例えば抗がん剤治療では、初期は入院で行うことが現在でも珍しくない」と注意を促しています。
「専門的な治療・処置」の実施は、それだけでA項目2点を獲得できることから、今後、項目ごとに「急性期入院医療を評価する項目として相応しいか」という視点での検証・検討が進められると考えられます。
A項目の「心電図モニター」、委員からは妥当性を検証すべきとの指摘
なお、牧野委員は、上述した(i)にも関連して、A項目の1つ「心電図モニター」に注目します。(i)のA1・B3のみの患者では、A項目1点を「心電図モニター」で獲得している患者が最多となっています。牧野委員は「A項目は基本的に治療行為だが、心電図モニターのみが観察行為となっている。心電図モニターのA項目としての妥当性を検討してはどうか」との考えを示しました。

識者の中には、「医療の必要性が低い患者(極論すれば健康な者)でも心電図モニターはつけられ、それでA1点となる。認知症患者に心電図モニターをつければ看護必要度を満たすことになってしまう」と、A1・B3の問題点を指摘する方もおられます。
膀胱脱手術など、C項目の中にも「入院での実施が少ない術式」がある
また(iii)のC項目は、2016年度の診療報酬改定で導入されたもので、C1点を獲得すれば「看護必要度を満たす」と判断されます。
現在、C項目には、▼開頭手術(7日間)▼開胸手術(7日間)▼開腹手術(4日間)▼骨の手術(5日間)▼胸腔鏡・腹腔鏡手術(3日間)▼全身麻酔・脊椎麻酔の手術(2日間)▼救命等に係る内科的治療(2日間)(経皮的血管内治療、経皮的心筋焼灼術等の治療、侵襲的な消化器治療)―があり、詳細は厚労省が通知で示しています。例えば開胸手術を実施すれば、手術から7日間「C項目1点」をカウントできるイメージです。
ただし、厚労省の分析によればC項目に該当する手術の中にも、一部「外来での実施が相当程度あるものが含まれている」ことが分かりました。例えば、開腹手術であってもK802-2【膀胱脱手術】の2「その他のもの」は、入院での実施割合は44.7%にとどまり、過半数は外来で実施されています。また骨の手術の多くも一定程度が外来で実施されていることが分かります。

こうした状況を踏まえ、井原裕宣委員(社会保険診療報酬支払基金医科専門役)は、「術式の実施状況を見て、ルーティン化し、外来での実施が増えてきた場合にはC項目から除外する」ような仕組みを考える必要があるとコメントしています。とくに侵襲の小さな手術では、比較的高度な技術であっても、保険適用当初などは入院で実施するものの、普及するにつれて外来での実施が増加してくるものがあると考えられます。例えば、診療報酬改定の都度に、術式ごとに実施割合を入院・外来で見ていくことが求められそうです。
なお、牧野委員は、こうした方向に賛同したものの、一方で「肝臓や肺の生検など、入院でなければほとんど実施できない医療行為が、現在の看護必要度では評価されていない。入院で実施しない行為はA・C項目から除外し、逆に入院で実施する行為はA・C項目に積極的に取り入れていくべきではないか」との考えを示しています。
入院医療分科会では、さらなる検討・検証を進めますが、診療報酬にどう組み込むかは親組織である中医協で議論されます。例えば仮に(i)のA1・B3について「看護必要度から除外する」との見直しが決まった場合には、各病院における「看護必要度を満たす患者の割合(実数)」も低下します。研究班によれば「A1・B3の除外で重症患者割合は平均で5.9%下がる」と試算されていますが、この点について神野委員は「実際の重症患者割合が下がる場合には、基準値(急性期一般1の看護必要度Iでは30%以上)も併せて引き下げることになる」点を厚労省に確認しています。

【関連記事】
小規模な急性期一般1で認知症患者が多い背景、回復期リハの実績評価の妥当性など検討を―中医協・基本小委
2020年度診療報酬改定に向けた議論整理、地域医療構想の実現・働き方改革・オンライン診療などで意見対立―中医協総会
スタッフの8割以上が理学療法士の訪問看護ステーション、健全な姿なのか―中医協総会
2040年にかけて人口が70%減少する地域も、医療提供体制の再構築に向け診療報酬で何ができるのか―中医協総会
CT・MRIの共同利用、医療被曝防止に向けたガイドライン活用などを診療報酬でどう進めるか―中医協総会(2)
ポリファーマシー対策を診療報酬でどう進めるか、フォーミュラリの報酬評価には慎重意見―中医協総会(1)
新規の医療技術、安全性・有効性のエビデンス構築を診療報酬で促し、適切な評価につなげよ―中医協総会(2)
オンライン診療、「有効性・安全性のエビデンス」に基づき算定要件などを議論―中医協総会(1)
医師の働き方改革、入院基本料や加算の引き上げなどで対応すべきか―中医協総会(2)
がんゲノム医療の推進に向け、遺伝子パネル検査を6月から保険収載―中医協総会(1)
外来医療の機能分化に向け、「紹介状なし患者の定額負担」「かかりつけ医機能の評価」など議論―中医協総会(2)
画期的な白血病治療薬「キムリア」を保険収載、薬価は3349万円―中医協総会(1)
高齢者へのフレイル・認知症・ポリファーマシ―対策、診療報酬でどうサポートすべきか―中医協総会(3)
診療報酬で生活習慣病の重症化予防、治療と仕事の両立をどう進めていくか―中医協総会(2)
遺伝子パネル検査の保険収載に向けた検討進む、C-CATへのデータ提出等を検査料の算定要件に―中医協総会(1)
「院内助産」「外来での妊産婦対応」を診療報酬でどう支援していくべきか―中医協総会(2)
2020年度改定論議スタート、小児疾患の特性踏まえた診療報酬体系になっているか―中医協総会(1)
2020年度診療報酬改定に向け、「医師働き方改革」等のテーマ別や患者の年代別に課題を議論―中医協総会
東日本大震災を受けた診療報酬の被災地特例、福島では継続するが、宮城・岩手は最長2021年3月で終了―中医協総会(2)
要介護高齢者への維持期「疾患別リハ料」は2019年3月末で終了、介護保険への移行完了―中医協総会(1)
妊産婦の診療に積極的な医師、適切な要件下で診療報酬での評価に期待―妊産婦保健医療検討会
鈴木医務技監・迫井医療課長がGHC改定セミナーに登壇!「重症患者受け入れ」に軸足を置いた入院報酬に!
200床以上で看護必要度II要件を満たさない場合、急性期一般入院料2・3は届出可能か―厚労省
DPCのEF統合ファイル用いる看護必要度II、選択可能な病院の条件を提示―厚労省
2018年度診療報酬改定、答申内容を一部訂正―厚労省
【2018年度診療報酬改定答申・速報6】がん治療と仕事の両立目指し、治療医と産業医の連携を診療報酬で評価
【2018年度診療報酬改定答申・速報5】在総管と施設総管、通院困難患者への医学管理を上乗せ評価
【2018年度診療報酬改定答申・速報4】医療従事者の負担軽減に向け、医師事務作業補助体制加算を50点引き上げ
【2018年度診療報酬改定答申・速報3】かかりつけ機能持つ医療機関、初診時に80点を加算
【2018年度診療報酬改定答申・速報2】入院サポートセンター等による支援、200点の【入院時支援加算】で評価
【2018年度診療報酬改定答申・速報1】7対1と10対1の中間の入院料、1561点と1491点に設定
回復期リハビリ病棟から退棟後の医療提供、どのように評価し推進すべきか―入院医療分科会(3)
地域包括ケア病棟の実績評価要件、在宅医療提供の内容に大きな偏り―入院医療分科会(2)
点数が「DPC<地域包括ケア」時点にDPC病棟からの転棟が集中、健全なのか―入院医療分科会(1)
療養病棟に入院する医療区分3の患者、退院患者の8割弱が「死亡」退院―入院医療分科会(2)
入退院支援加算1の「病棟への入退院支援スタッフ配置」要件、緩和すべきか―入院医療分科会(1)
介護医療院の整備など進め、患者・家族の「退院後の介護不安」解消を図るべき―入院医療分科会(2)
急性期一般1では小規模病院ほど認知症入院患者が多いが、看護必要度への影響は―入院医療分科会(1)
看護必要度IとIIとで重症患者割合に大きな乖離、要因を詳しく分析せよ―中医協・基本小委
自院の急性期患者の転棟先として、地域包括ケア病棟を選択することは「問題」なのか―入院医療分科会(2)
7対1から急性期2・3への移行は3%強にとどまる、看護必要度IIの採用は2割弱―入院医療分科会(1)
2020年度改定、入院医療では「救急」や「認知症対策」なども重要論点に—入院医療分科会(2)
DPC対象病院の要件を見直すべきか、入院日数やDPC病床割合などに着目して検討―入院医療分科会(1)
2018年度改定で新設された【急性期一般入院料1】を選択する理由はどこにあるのか―入院医療分科会
2020年度の次期診療報酬改定に向け、急性期一般入院料や看護必要度などを調査―入院医療分科会
リハビリ専門職の開業、地域偏在を助長する可能性があり病院団体として反対―四病協
訪問看護ステーション、さらなる機能強化に向けた報酬見直しを—中医協総会(2)
2018年度改定でも「訪問看護の大規模化」や「他職種との連携」が重要論点—介護給付費分科会(1)
介護保険の訪問看護、ターミナルケアの実績さらに評価へ―介護給付費分科会(1)
レセプトへの郵便番号記載、症状詳記添付の廃止、Kコードの大幅見直しなど検討—中医協総会
2021年3月からマイナンバーカードに「保険証機能」付与、既存保険証が使えなくなる訳ではない―社保審・医療保険部会
科学的介護データベース「CHASE」の項目固まる、介護版DPCのような「ベンチマーク」分析にも期待―厚労省・科学的介護検討会
医療保険財政が逼迫する中、「軽症者の保険給付範囲縮小」へ舵を切るべきでは―健保連、全国健康保険協会
看護必要度II、「一覧に記載された薬剤」の後発品も評価対象―疑義解釈8【2018年度診療報酬改定】
看護必要度II、3月・9月中に切り替える場合は実績期間も前倒し可能―疑義解釈7【2018年度診療報酬改定】
一般の病床が満床で差額ベッドのみ空床の場合、懇切丁寧な説明と同意あれば差額ベッド代徴収は従前通り可能―疑義解釈6【2018年度診療報酬改定】
看護必要度II、一覧に記載された薬剤の「類似薬」も評価対象に―疑義解釈5【2018年度診療報酬改定】
看護必要度II、投薬・注射・手術・麻酔の薬剤のみ評価対象―疑義解釈4【2018年度診療報酬改定】
自院で介護保険訪問看護を実施していれば、地域包括1・3の選択基準満たす―疑義解釈3【2018年度診療報酬改定】
7対1病院が急性期一般1を算定する場合、9月までは特段の届け出不要―疑義解釈2【2018年度診療報酬改定】
保険診療上の【オンライン診療料】、実施指針よりも厳格に運用―疑義解釈1【2018年度診療報酬改定】(3)
医療安全のピアレビュー、抗菌薬の適正使用推進を評価する加算を新設―疑義解釈1【2018年度診療報酬改定】(2)
看護必要度IIの詳細、入院時支援加算における専従・専任看護師の規定など解説―疑義解釈1【2018年度診療報酬改定】(1)
外来から入院、退院後の在宅医療までをマネジメントするPFM、さまざまなメリットが!
鈴木医務技監・迫井医療課長がGHC改定セミナーに登壇!「重症患者受け入れ」に軸足を置いた入院報酬に!
200床以上で看護必要度II要件を満たさない場合、急性期一般入院料2・3は届出可能か―厚労省
DPCのEF統合ファイル用いる看護必要度II、選択可能な病院の条件を提示―厚労省
2018年度診療報酬改定、答申内容を一部訂正―厚労省
【2018年度診療報酬改定答申・速報6】がん治療と仕事の両立目指し、治療医と産業医の連携を診療報酬で評価
【2018年度診療報酬改定答申・速報5】在総管と施設総管、通院困難患者への医学管理を上乗せ評価
【2018年度診療報酬改定答申・速報4】医療従事者の負担軽減に向け、医師事務作業補助体制加算を50点引き上げ
【2018年度診療報酬改定答申・速報3】かかりつけ機能持つ医療機関、初診時に80点を加算
【2018年度診療報酬改定答申・速報2】入院サポートセンター等による支援、200点の【入院時支援加算】で評価
【2018年度診療報酬改定答申・速報1】7対1と10対1の中間の入院料、1561点と1491点に設定



