飲み残しなどの残薬は年間29億円と推計するも、「実態はさらに大きい」と厚労省―中医協総会
2015.4.8.(水)
中央社会保険医療協議会の総会は8日、2016年度診療報酬改定に向けて外来医療をテーマに総括的な議論を行いました。
厚生労働省から、処方された医薬品のうち、金額に換算して年間29億円程度の医薬品が服用などされず「残薬」となっている状況が報告されました。残薬は重複投薬や長期処方などさまざまな要因で発生すると考えられ、委員からは「長期処方の在り方について検討すべき」という意見が数多く出されました。
外来医療について、厚労省は次のような検討テーマを掲げました。
(1)重複投薬や残薬を減らす方策
(2)外来の機能分化・連携を推進する方策
(3)主治医機能強化を含めて、外来診療の質の向上と効率化を図る方策
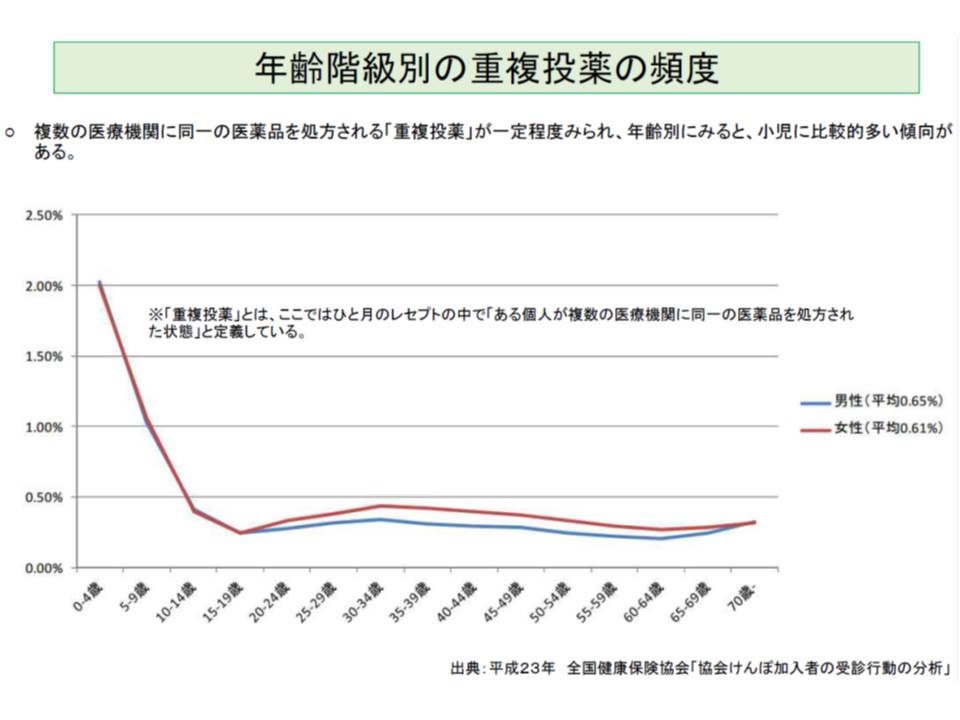
(1)のうち重複投薬とは、「同一の患者に対して複数の医療機関から、同じ月に同一の医薬品が処方される」ことを指します。男性では全年齢平均で0.65%、女性では0.61%の重複投薬があることが、全国健康保険協会(協会けんぽ)の調査で明らかになりました。年齢階級別に見ると、0-14歳の幼児・小児で多く、薬効分類別に見ると0-14歳の幼児・小児では「去たん剤」や「鎮咳去たん薬」が多くなっています。
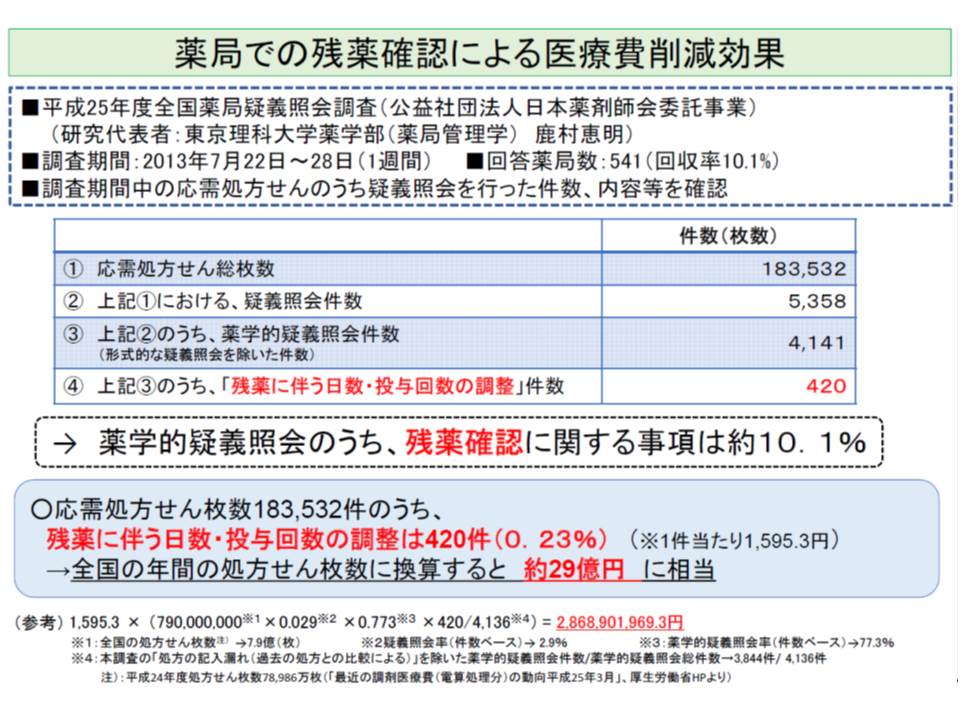
また、日本薬剤師協会が処方せんに対する疑義照会の状況を調査したところ、「重複の投薬に関する疑義照会」が調査対象処方せん全体の0.15%を占め、1年間で約117万件の重複投薬に関する疑義照会があると推計できます。
一方、重複投薬や長期処方の増加によって「残薬」が生じていると指摘されます。そのため、薬局では患者に飲み残しなどを確認し、残薬がある場合には医師に疑義照会するなどの対策を進めていますが、日薬の調査結果をベースに厚労省が推計したところ「1年間で約29億円の残薬」が発生していることが疑われました。ただし、推計方法に限界があることから、厚労省保険局医療課の担当者は「実態よりも限定的な数値かもしれない」とコメントしています。
診療側の中川俊男委員(日本医師会副会長)は「長期処方には、残薬だけではなく病気の発見を遅らせるという弊害がある。長期処方を大胆に見直すべき」と強く訴えました。支払側の白川修二委員(健康保険組合連合会副会長)も「医薬品の飲み忘れなどシステムを利用して防止することなどを考える必要がある」と述べ、16年度改定に向けて「長期処方のあり方」が一つの論点となりそうです。
(2)の外来機能分化は、「大病院は専門・紹介外来に特化し、一般外来は診療所や中小病院が担う」ことを意味します。
厚労省はかねてから外来機能分化に向けた対策を打っており、「200床以上の病院における、紹介状なし患者への選定療養費導入」や、12、14年度改定で導入・拡大した「紹介率・逆紹介率の低い大病院への初診料や外来診療料などを減額措置」などが挙げられます。
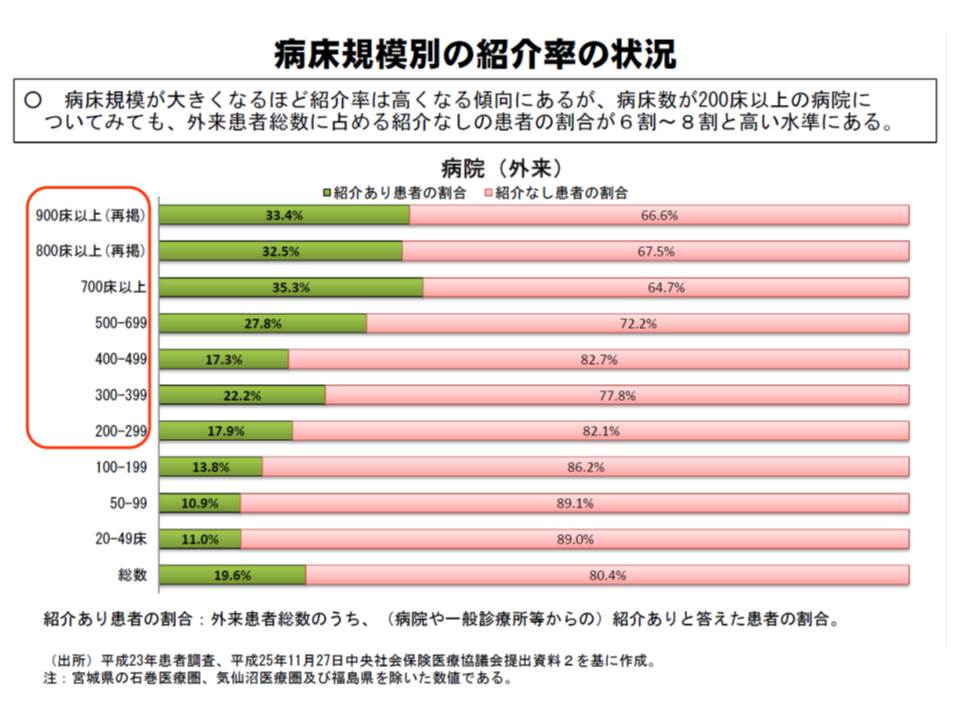
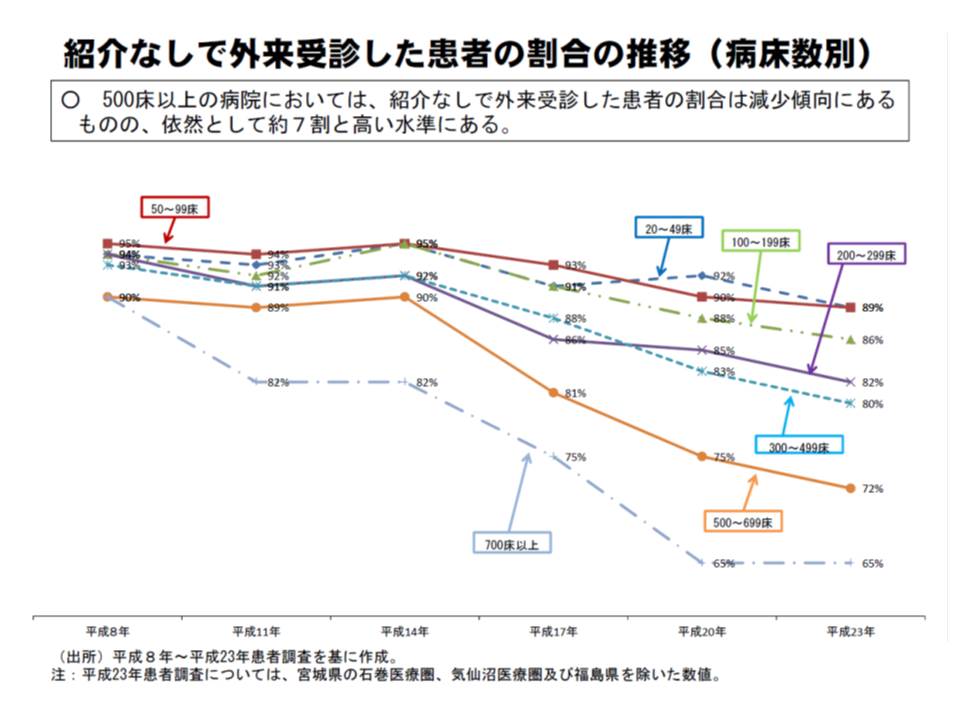
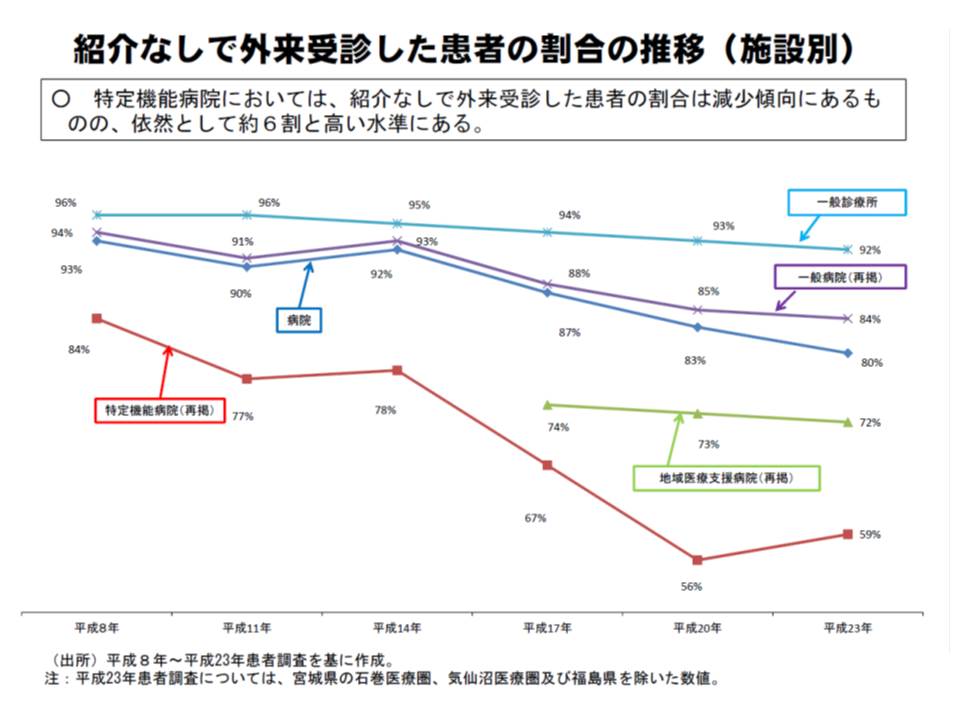
14年度改定の効果はまだ明らかになっていませんが、大病院への紹介率は上がっているものの、外来に占める紹介状なし患者の割合は6-8割(11年患者調査から)と高い水準になっています。
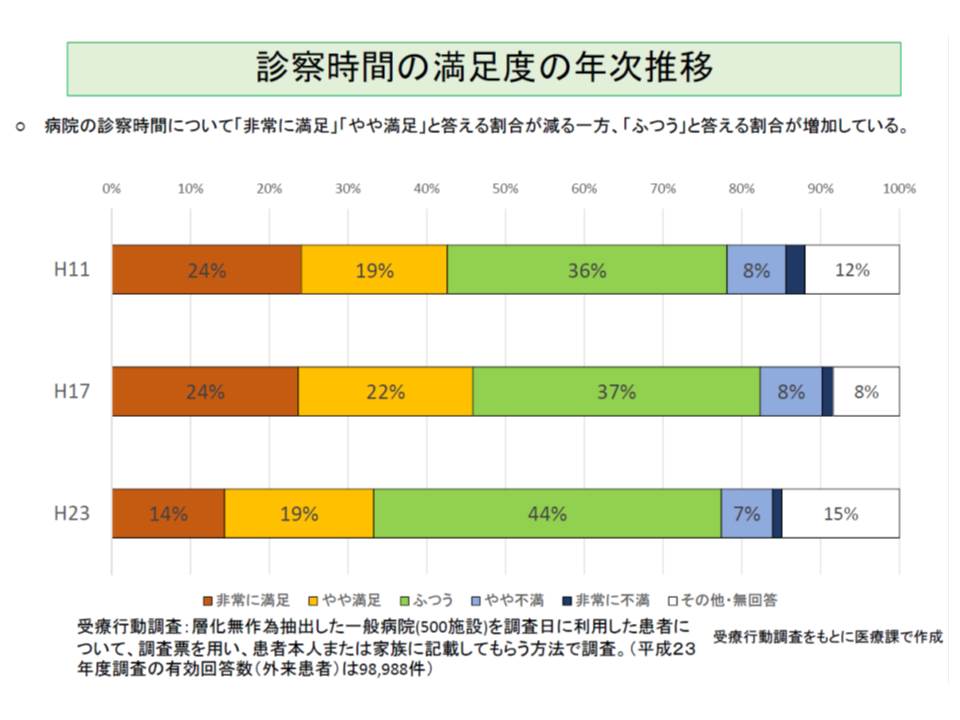
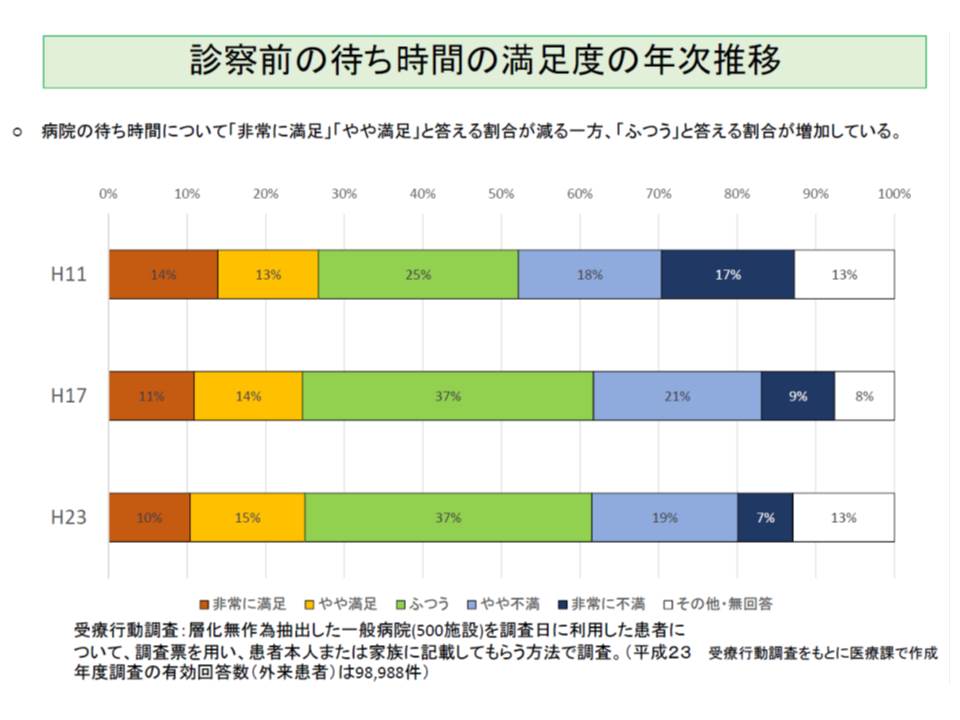
また11年の受療行動調査からは、患者の「診察時間」や「待ち時間」に対する満足度が減少していることが分かりました。
一方、外来診療に対する勤務医の負担感は徐々に軽減されてきているようです。診療時間内の外来負担が「非常に大きい」「大きい」と考えている勤務医の割合は09年には50%でしたが、13年には34%に減少。診療時間外の外来負担(救急も含めて)については、09年には53%が「非常に大きい」「大きい」と考えていましたが、13年には37%に減少しています。
この点について診療側の鈴木邦彦委員(日本医師会常任理事)は「効果は表れつつあるが、大病院における外来対策はまだ十分ではない」と指摘。支払側の白川委員は「次回改定も、前回改定と同じ方向で進めるべき」と述べています。
外来機能分化に向けて、医療保険改革の一環で「大病院を紹介状なしに受診する患者に対する別途負担の義務化」が16年度から導入される見込みです。その際の対象病院や負担金額などについては、今通常国会で改正健康保険法が成立した後に、中医協で議論することが確認されました。
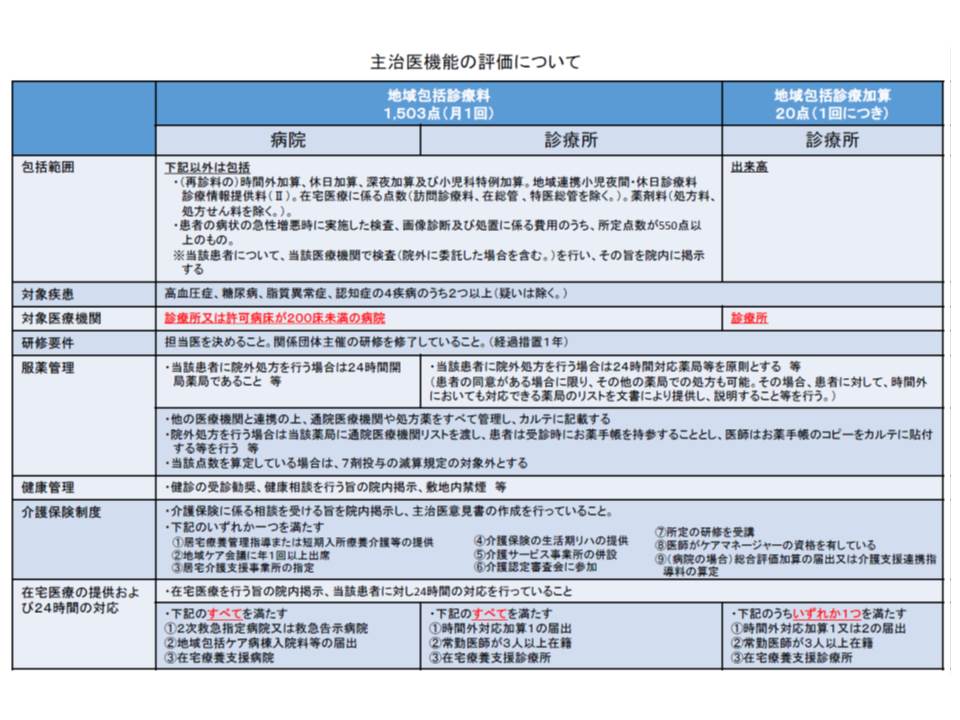
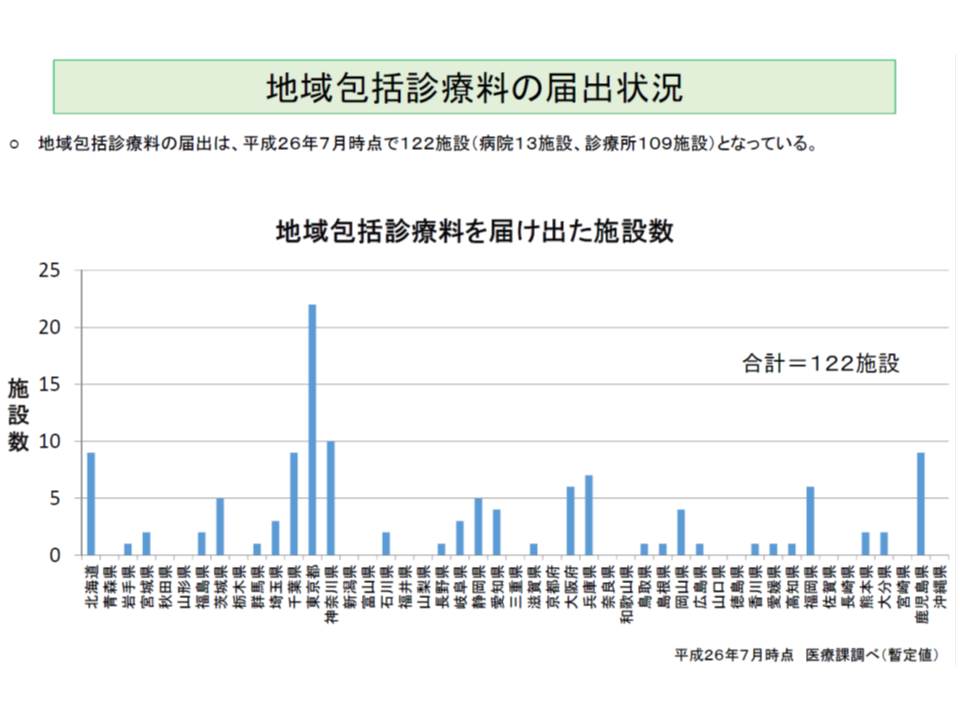
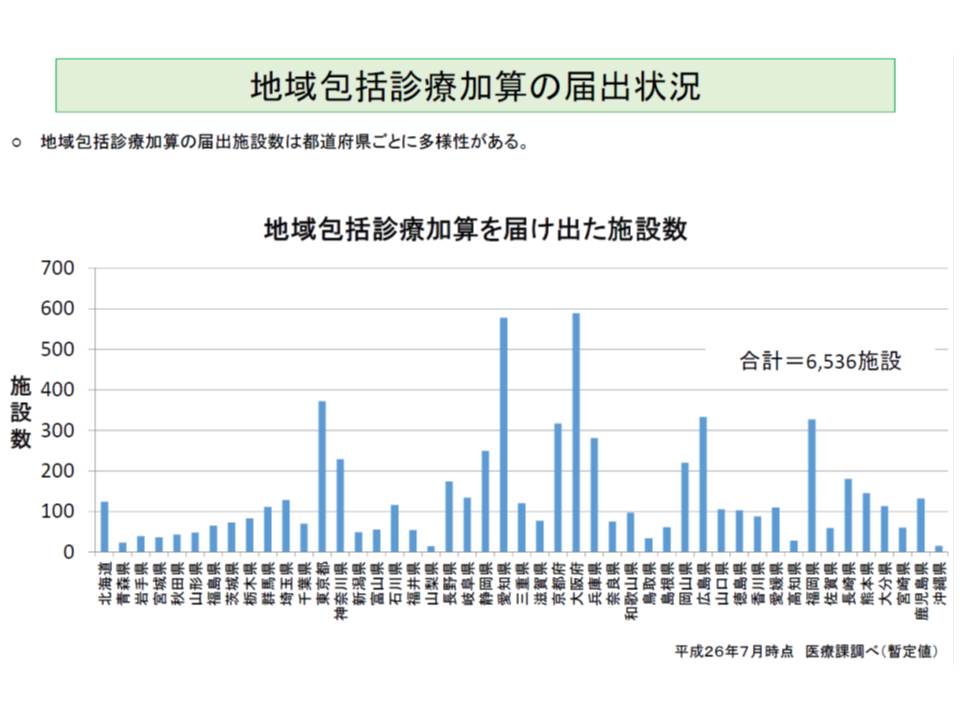
(3)の主治医機能については、前回の改定で「地域包括診療料」「地域包括診療加算」が導入されました。これは、「脂質異常症」「高血圧」「糖尿病」「認知症」のうち2つ以上の疾患を有する患者に対して、(a)指導、服薬管理等(b)健康相談や健診等の受診勧奨(c)介護保険に関する相談、要介護認定に関する主治医意見書の作成(d)在宅医療の提供や24時間対応―を行うことを包括的に評価するもので、地域包括診療料は200床未満の中小病院と診療所、地域包括診療加算は診療所が算定できます。
この日は、これらの点数の届け出状況が報告されました。それによると、14年7月1日時点で、地域包括診療料は122施設(病院13、診療所109)が、地域包括診療加算は6536施設が届け出ています。都道府県別に見ると、地域包括診療料の届け出が多いのは東京、神奈川、鹿児島、北海道などで、地域包括診療加算は大阪、愛知、東京などで多くなっています。
地域包括診療料などの届け出状況について診療側の鈴木委員は、「施設基準などのハードルが高く、必ずしも多くない。日本の医療を大きく変える可能性もはらんでおり、じっくりと検討していく必要がある」と述べました。
なお診療側委員は「光熱費の高騰や、スタッフの処遇改善などを勘案した初・再診料などを設定する必要がある」とも述べており、16年度改定に向けて初・再診料の引き上げを求めていく方針も明らかにしました。
【関連記事】