難病専門医を地域に派遣してネットワーク構築し、患者の過度な集中避けるべき―難病対策委員会でヒアリング
2015.5.27.(水)
「難病対策基本方針」の今年夏の策定に向けて、厚生科学審議会・疾病対策部会の「難病対策委員会」は26日、医療提供体制や医療人材の養成などをめぐり議論しました。
参考人からは「症例が専門医療機関に集中し過ぎ、現場の負担が過重になっている。専門医を地域の拠点病院に派遣し、そこが地域の診療所などと連携し、難病診療のネットワークを構築する必要がある」などの意見が出されました。
厚生労働省健康局疾病対策課の担当者は、6月に開く予定の次回会合に「基本方針案」を示し、さらに具体的な検討を進めてほしいと要望しています。
この日は、難病の医療提供体制を議論するにあたり専門家からのヒアリングを行いました。
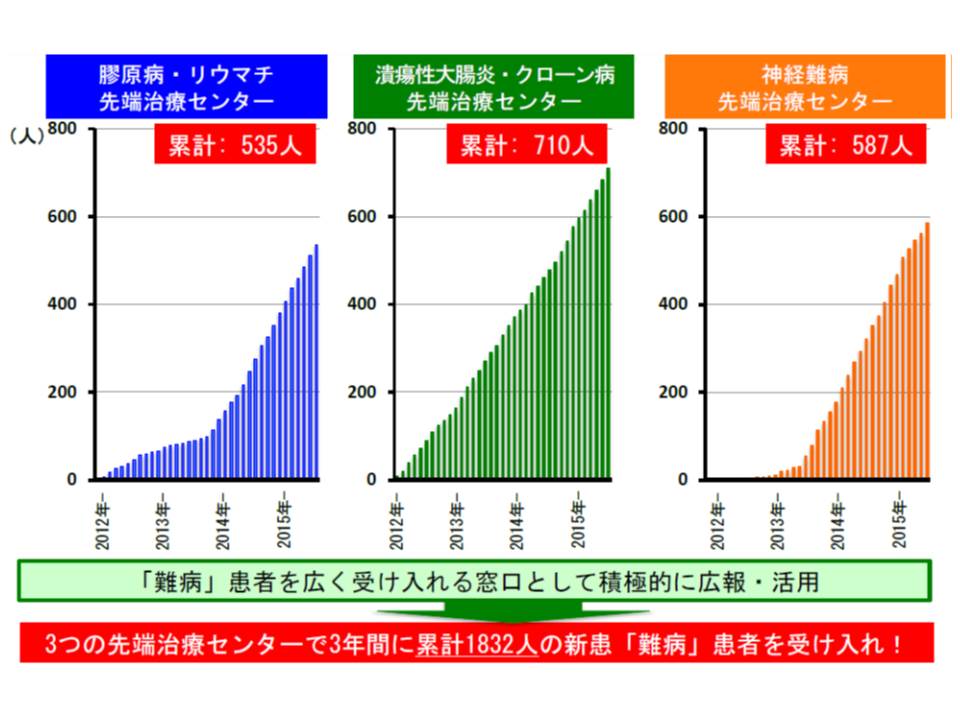
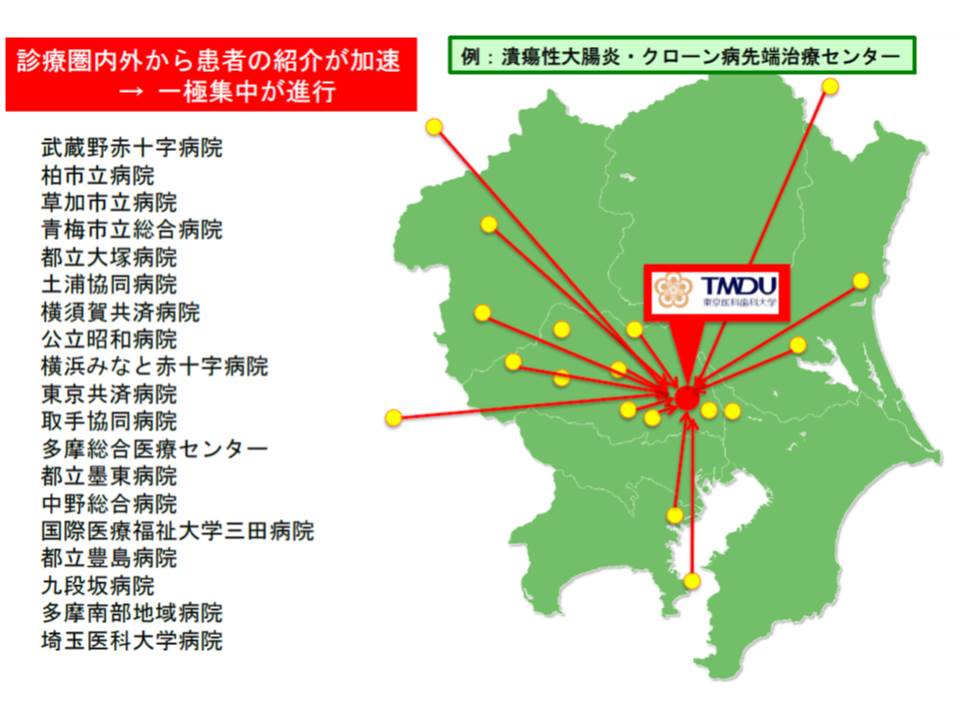
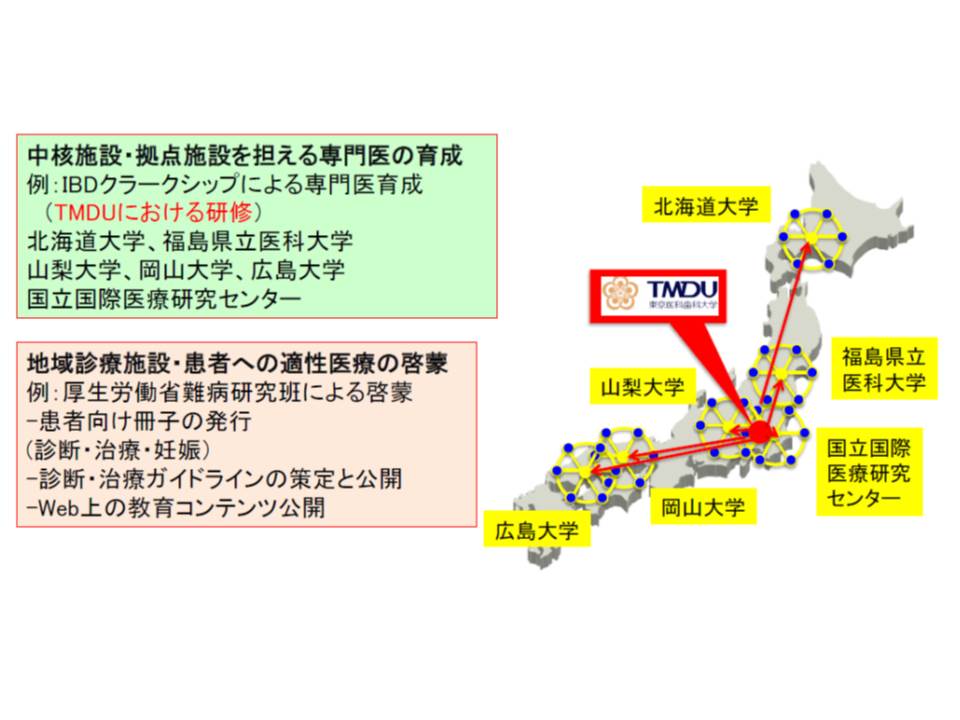
渡辺守参考人(東京医科歯科大学消化器病態学・消化器内科教授)は、「専門医療機関に症例が集中し、現場の医師の負担が過重になっている」ことを紹介しました。東京医科歯科大(TMDU)では、▽膠原病・リウマチ▽潰瘍性大腸炎・クローン病▽神経難病―など5つの先端治療センターを2012年に創設したところ、15年までの3年間で、先の3つのセンター合計で累計1832人の難病の新患を受け入れるなど、「難病治療部での一極集中」が進んでいます。
例えば潰瘍性大腸炎・クローン病先端治療センターでは、500人を超える患者を医師1人が診療・管理しており、医師の過重負担や、患者の満足度などを考慮すると、「過度の」症例集中は必ずしも好ましい状況とは言えないようです。
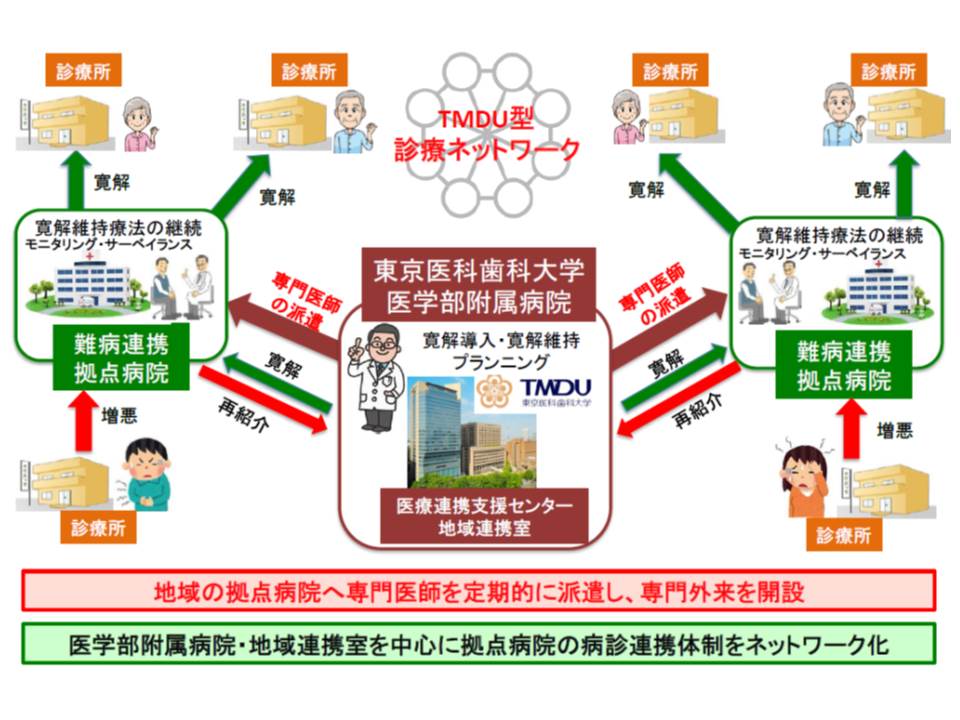
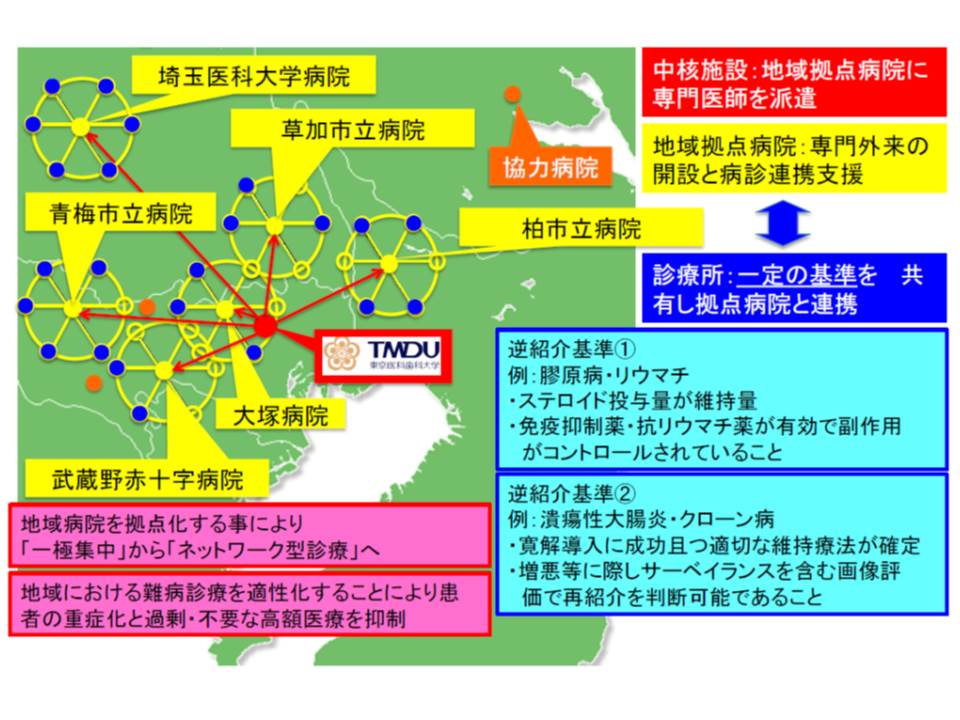
そのため東京医科歯科大では、武蔵野赤十字病院や埼玉医科大学病院など地域の拠点病院に専門医師を派遣。その拠点病院が近隣の診療所などと連携し、難病診療のネットワーク(TMDU型・難病診療ネットワーク)を構築することで、東京医科歯科大への一極集中を軽減しているといいます。
渡辺参考人は、「北海道大学や広島大学などから医師を受け入れて難病の専門医を養成し、各大学が東京医科歯科大のように専門医派遣を行う拠点となり、地域での難病診療ネットワークが構築できればよい」と述べ、TMDU型・難病診療ネットワークの全国的な普及を図ってはどうかと提案しました。
また武田伸一参考人(国立精神・神経医療研究センター神経研究所所長)は、全国の大学病院や総合病院から送付された検体を同センター(NCNP)で検査し、神経難病の確定診断を行っている状況を紹介。ここでも、東京医科歯科大と同様に現場医師・研究者の負担が非常に重くなっているといいます。
こうした状況を受けて武田参考人は、「難病医療のうち、診断を誰が行うのか、治療を誰が行うのか、患者らからの相談を誰が受けるのか」という全体像を明確にする必要性を指摘しました。これと併せて、「専門分野ごとのゲノム(遺伝子)診断医と、専門医をセットにしたネットワークを構築してはどうか」とも提案しています。
さらに武田参考人は、「現状では、遺伝カウンセラーが圧倒的に不足している」とも指摘しました。遺伝カウンセラーとは、患者の遺伝子情報などを基に、治療法の選択などを含めたアドバイスを的確に行う専門職種のことです。ゲノム総合診療医だけでなく遺伝カウンセラーの育成にも力を入れるよう求めました。
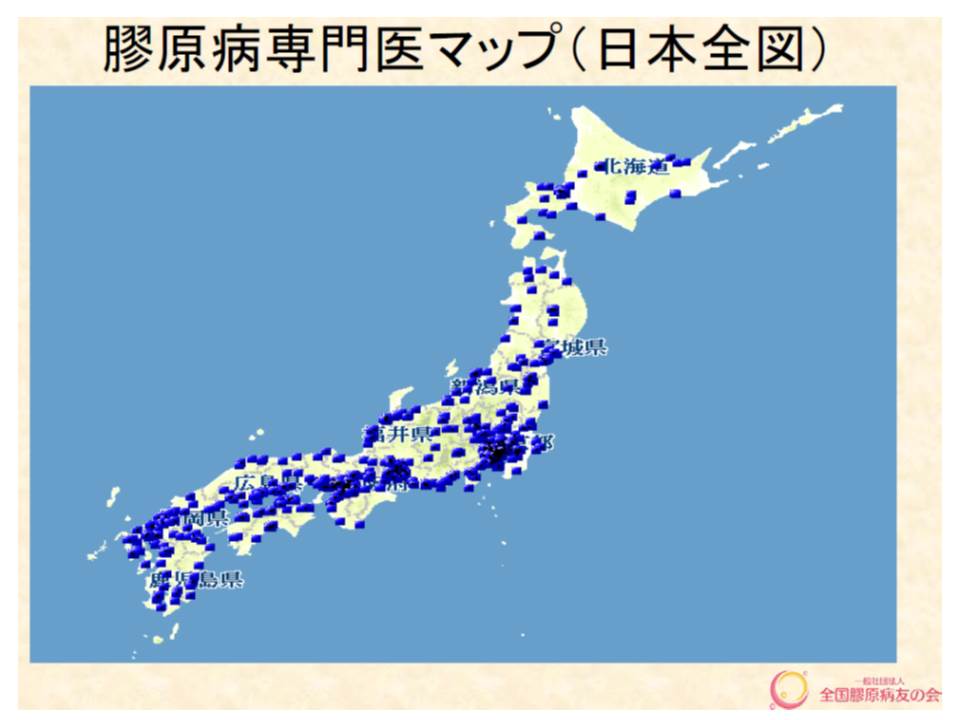
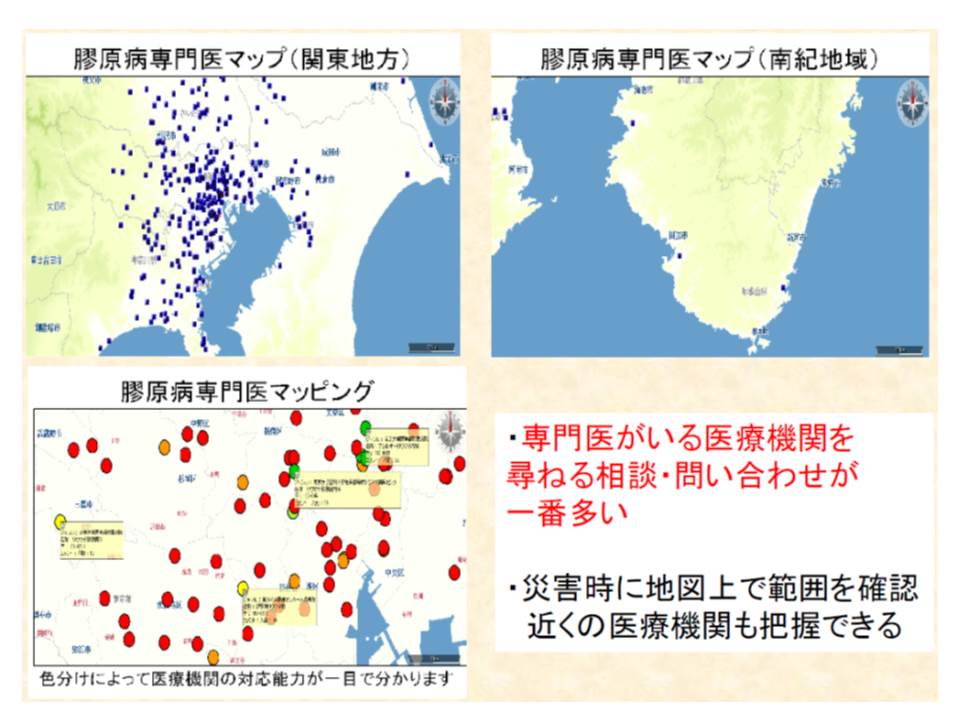
一方、患者の立場から意見を述べた森幸子参考人(全国膠原病友の会代表理事)は、地域に専門医が不足し、患者には専門医の情報も少ないことを強調。友の会では、膠原病専門医マップを作成して情報提供を行うなどの取り組みを行っています。
また専門医の不足以外にも、現状には▽診断がつかない、時間がかかる▽良い治療にたどり着くまでに時間がかかる▽専門医療機関と慢性期医療機関との連携が十分でない―といった課題があることを訴え、医療提供体制の充実を強く求めました。
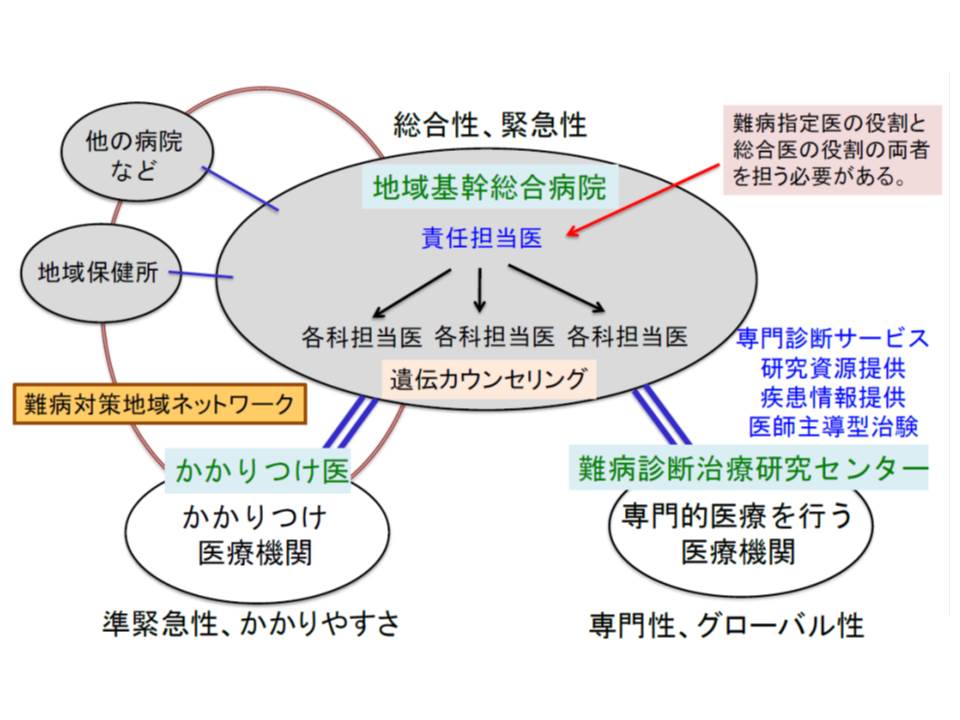
この日は厚労省から、「新たな難病対策では、難病医療地域基幹病院(仮称)や新たな難病医療拠点病院(同)などを整備することになっているが、これらとかかりつけ医などがどのような関係にあり、どのようなネットワークを構築すべきなのか」といった論点も示されています。
今年夏に取りまとめられる「難病対策基本方針」は、法規上は「厚生労働省告示」に当たり、具体的な内容は「通知」などで示されることになりそうです。厚労省の担当者は、「6月に開く予定の次回会合には基本方針案を示す。可能であれば、基本方針や通知には、難病医療地域基幹病院(仮称)などの要件も盛り込みたい」と述べており、委員会では今後、さらに具体的な検討が重ねられるもようです。
なお、厚労省が示した「難病の医療提供体制」に関する次の3つの論点は、「議論が医療提供体制全般に広がることを避ける」ためのものですが、基本方針や通知にどのような内容が盛り込まれるかをうかがい知ることができます。
(1)一般的な医療提供体制に加えて、難病の特性に応じて特別の配慮が必要な点は何か。また、その際に必要な体制はどのようなものか。例えば、▽極めてまれな神経疾患が疑われる患者のより専門性の高い施設への紹介や検査依頼▽神経疾患を疑われた患者について、最終的な診断を複数の診療科が参加する症例カンファレンスで行う▽診断が確定した患者に対し、できるだけ身近な医療機関で適切な治療を行うための、地域連携パスの作成やレスパイトのためのベッド確保―など。
(2)医療提供体制において、▽かかりつけ医▽難病医療地域基幹病院(仮称)▽新たな難病医療拠点病院(仮称、総合型、領域型)▽難病医療支援ネットワーク―の各医療機関が重点を置くべきポイントは何か。
(3)医療スタッフについて、難病の▽適切な診断、治療▽院内の他科紹介▽他医療機関の紹介▽患者支援―など、どのようなスキルが求められ、それをどう身に着けるか。
【関連記事】