十分な指導なく抗精神病薬を大量処方した場合、診療報酬を適正化―中医協総会
2015.10.23.(金)
抗精神病薬の適正使用を目指し、2016年度の次期診療報酬改定では、十分な指導を行わないままに大量の抗精神病薬を処方した場合、診療報酬の適正化を行ってはどうか―。このような方向が、23日に開かれた中央社会保険医療協議会の総会で固まりました。
委員からいくつか注文がつきましたが、大きな反論はなく、厚生労働省はこの方向に沿って具体的な見直し内容を詰めていく方針です。
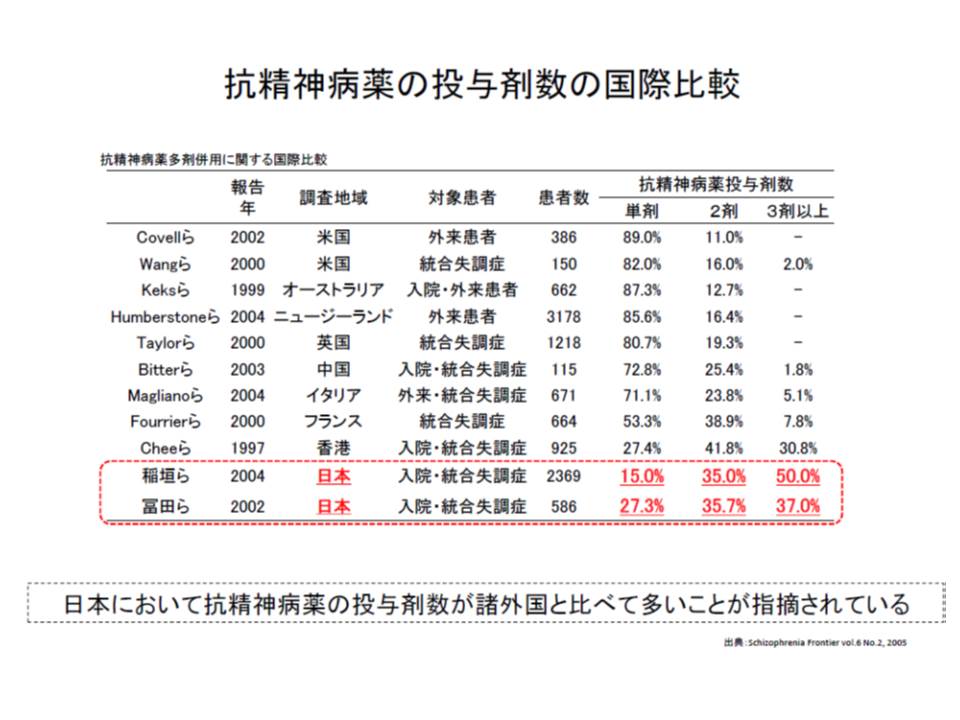
わが国では「諸外国に比べて抗精神病薬の投与剤数が多い」という課題があると指摘されます。
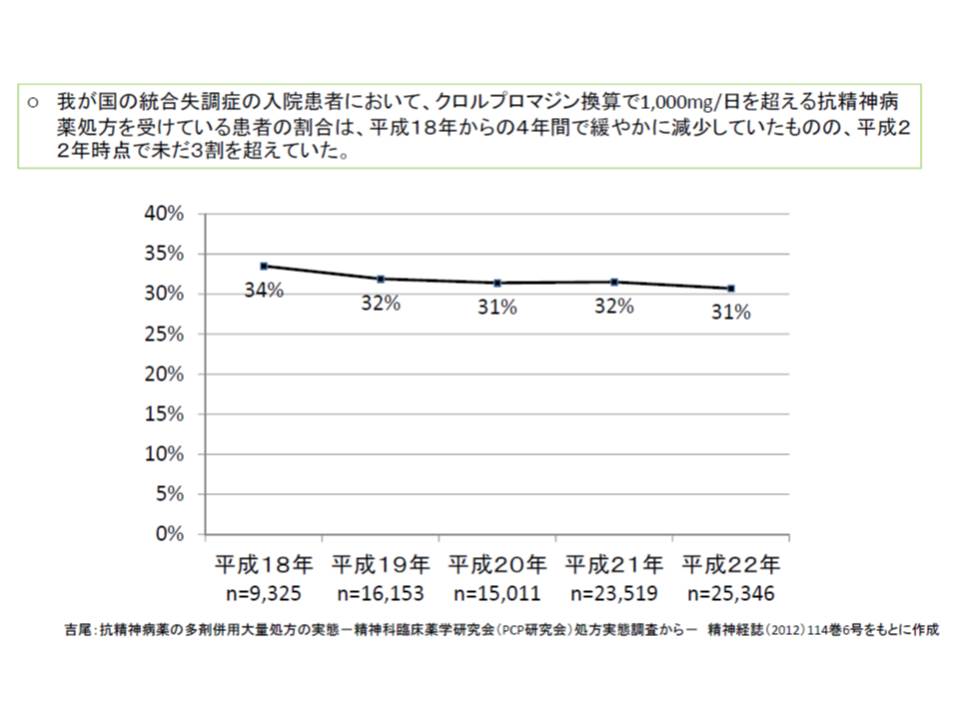
研究によれば、抗精神病薬の大量処方は年々減少していますが、それでも2010年時点で抗精神病薬処方全体の3割を超えています。
こうした点を踏まえ、14年度の前回診療報酬改定では、抗精神病薬を含む向精神薬の多剤投与を是正するために、臨時の投薬などを除いて「3種類以上の抗不安薬、3種類以上の睡眠薬、4種類以上の抗うつ薬または4種類以上の抗精神病薬の投薬を行った場合」には、▽精神科継続外来支援・指導料▽処方料▽処方せん料▽薬剤料―を減額するなどのペナルティー規定が設けられました。
これにより、外来においては多剤投与が若干減少していることが厚生労働省の調べで明らかになっていますが、根本的な解決にはなっていません。
さらに、「一定量を超えた大量処方は副作用リスクを増大させる」というデメリットがあることから、厚労省は16年度の次期改定で次のような対応を取ることを提案しました。
▽抗精神病薬の大量処方がなされている可能性が高い外来患者について、副作用の状況などを把握し、また安全性に配慮しながら抗精神病薬を減薬する試みなどを促すよう「十分な指導によらず大量処方を行う場合の精神療法の評価」を見直す
これは、「多剤処方を受けた患者であっても、精神療法の実施時間はその他の患者と変わらず、1回当たり10分未満の場合が最も多い」という調査結果も踏まえたものです。
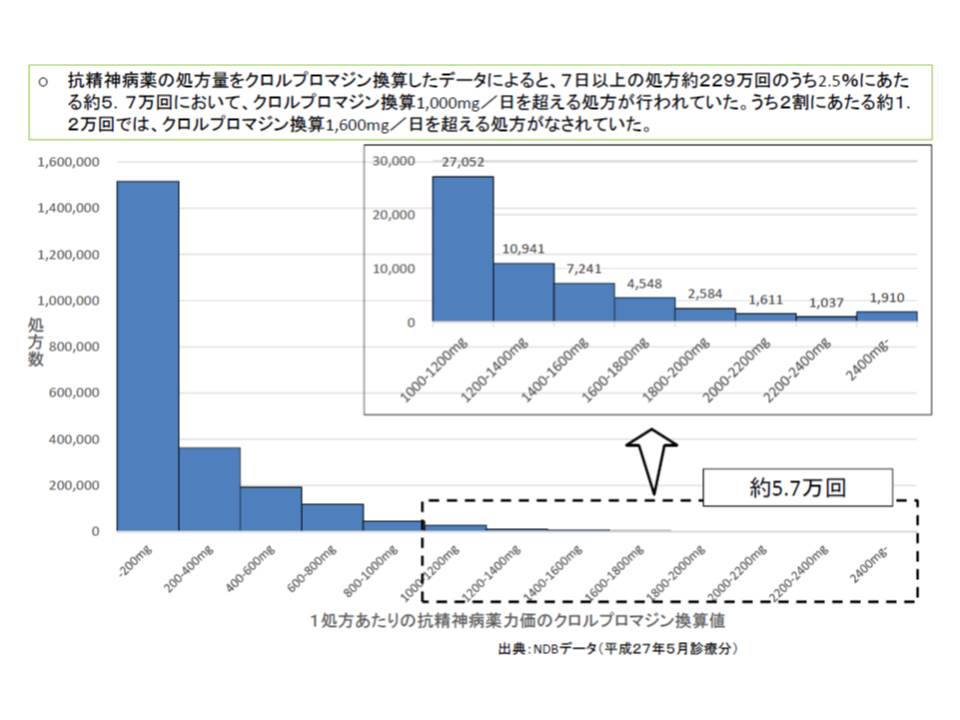
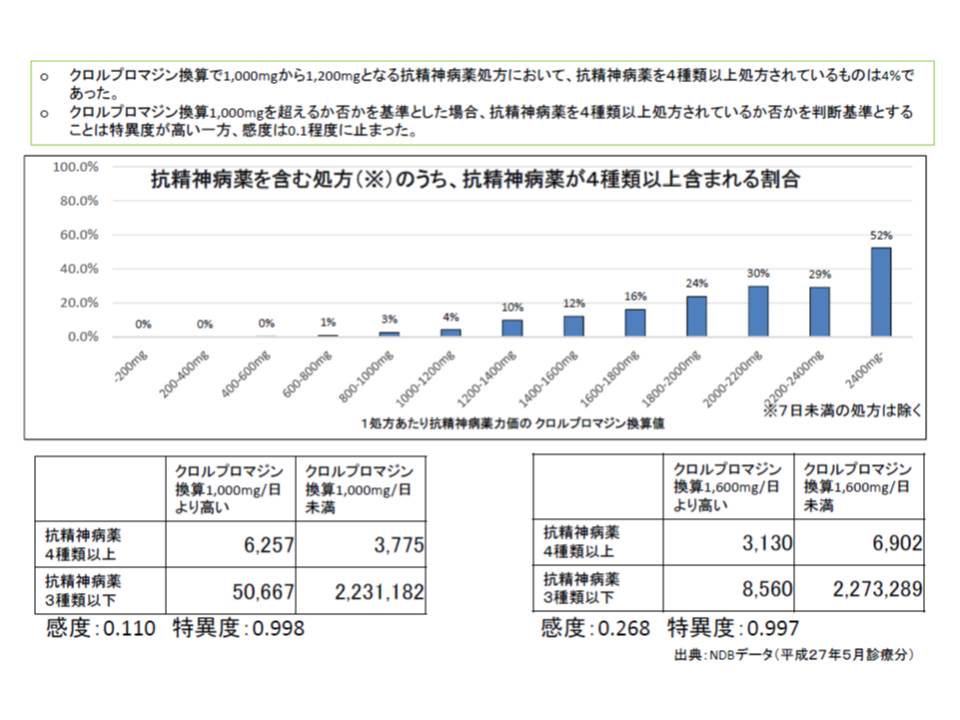
大量処方の目安がどの程度となるのか気になりますが、「クロルプロマジン(CPZ)量に換算して1000ミリグラム」程度が候補に挙がっています。また、現場の負担を考慮して前回改定と同様に「剤数」を目安とする可能性もあります。
もっとも診療側の長瀬輝誼委員(日本精神科病院協会副会長)は、「1剤でCPZ換算1000ミリグラムを超える抗精神病薬もある」ことを指摘し、「大量処方」の基準は慎重に設定するよう求めています。
ところで、精神疾患で精神科病院に入院している患者が、身体合併症を発症した場合、適切な医療を受けるために当該身体合併症を治療する能力を持つ病院(特に、精神疾患にも対応可能な、いわゆる総合病院)への一時転院が必要となります。しかし、精神病床を持つ総合病院は減少傾向にあります。こうした点を打開するため、厚労省は次の論点を提示しました。
▽いわゆる総合病院における、精神科病院からの、身体合併症を有する精神疾患患者の受け入れを促すための評価を設ける
また、身体合併症に対応する精神科病院などでは「精神科身体合併症管理加算」や「精神科救急・合併症入院料」が算定できますが、対象となる身体合併症は制限されています。この点について厚労省は、内科系学会社会保険連合(内保連)の提唱する重篤な内科疾患「特定内科診療」を当該加算の対象疾病に加えることも提案しています。
この日は精神医療全般について議論しており、次のような見直し方向もおおむね固まっています。
(1)精神疾患患者の地域移行を一層推進するため、地域移行に必要な職種を重点的に配置し、患者の地域移行に必要な取組を徹底して実施するとともに、長期入院患者数や病床数を適正化する病棟への評価を設ける
このうち「長期入院患者数や病床数の適正化」からは、「病床数が削減されることを要件として点数を設定する」というイメージが浮かびますが、長期入院している精神障害者に対して退院支援や地域生活支援などを積極的に行うことで「結果として長期入院患者数や病床数が減少する」ことを期待するもので、具体的な報酬設計については今後の調整を待つ必要があります。
(2)精神科重症患者早期集中支援管理料について、往診・訪問診療と訪問看護を組み合わせて夜間体制を確保するとともに、患者が障害福祉サービスとを同時に利用できることとするなど、長期入院後の退院患者等への集中的な支援の普及を図るよう見直す
精神障害者の地域移行を進めるため、退院後のアウトリーチ(訪問指導など)を評価する「精神科重症患者早期集中支援管理料」が設けられていますが、算定基準や施設基準が厳しく、届出医療機関数は14年7月時点で7施設に止まっています(5病院、2診療所)。
そこで当該管理料の中で高いハードルとなっている、「障害者サービスを利用する場合は算定不可」「24時間の夜間体制確保」といった要件を緩和するものです。
(3)総合病院において、精神疾患等を有する入院患者に対して連携調整に携わる専門的な人材を確保し、リエゾンチームによる治療を普及する観点から、「精神科リエゾンチーム加算」における看護師の勤務年数や、専門職に関する常勤専従の要件を緩和する
「精神科リエゾンチーム加算」は、一般病棟に入院しているが精神科専門医療が必要な患者(せん妄や抑うつを有する患者など)を早期に発見し、早期に精神科専門医療を提供することで、症状の緩和や早期退院を推進することを目的とした診療報酬項目で、入院患者の高齢化に鑑みて非常に重要と考えられています。しかし、届出医療機関数は14年7月時点で54施設にとどまっており、人員配置に関する基準の緩和を行うものです。
(4)精神科医師の指示の下、リエゾンチームのスタッフが、自殺企図後の患者に対し退院後も一定期間継続して関わり指導を実施することを評価する
(5)児童・思春期患者への専門的な外来診療の提供体制を確保する観点から、児童・思春期精神科の入院医療体制にかかわらず、専門的な医療機関における精神療法について評価する
現在、「通院・在宅精神療法」における20歳未満の患者への加算を、1年を超えて算定するためには「児童・思春期精神科入院医療管理料」を届け出ることが必要です。しかし、厚労省の調査では「専門医療機関を受診するために1年以上かかる患者が一定程度いる」ことが分かり、今回の見直しが提案されているものです。
(6)薬物依存症に対する治療体制を確保するため、薬物依存症への一定の効果を有する集団認知行動療法プログラムについて、標準的な手法により実施した際の評価を設ける
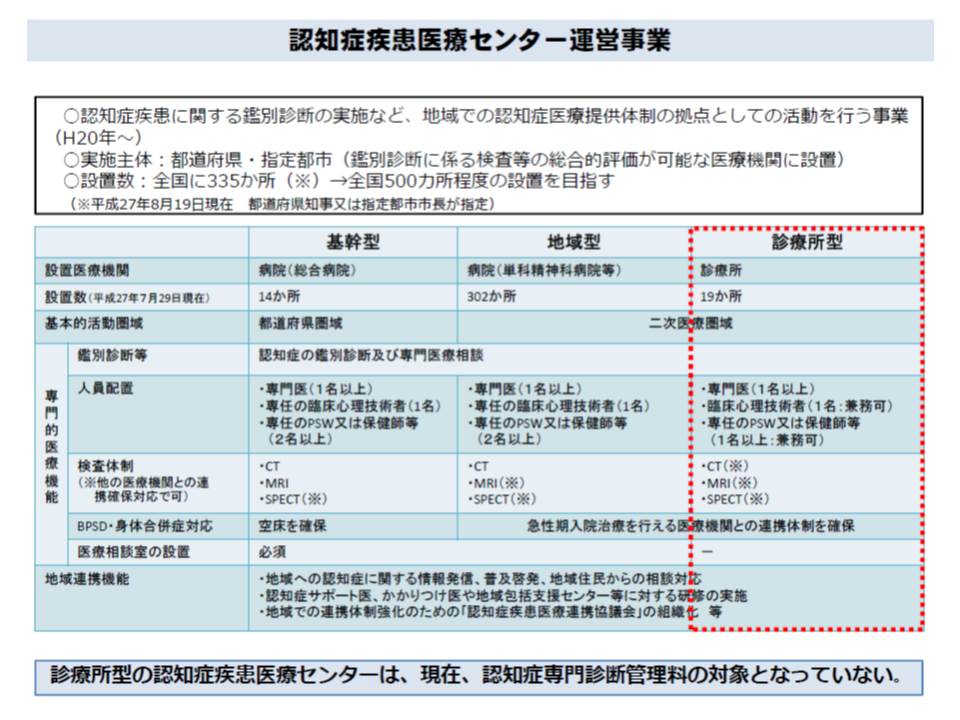
(7)認知症疾患医療センターの役割のうち、認知症の診断・療養方針の決定については、診療所型において実施した場合も、基幹型・地域型と同様に評価する
(8)長期にわたる精神科デイ・ケアなどの頻回の利用について診療報酬上の評価を見直し(適正化)、就労・就学や、就労系サービスや自立訓練(生活訓練)など、日中の活動の場を提供する障害福祉サービスの利用などを含め、より自立した生活への移行を促す
この点について長瀬委員は「精神障害者の地域移行を進めるためには、精神科デイ・ケアが必要不可欠である」として慎重な対応を求めています。