「EDRGを日本にも」米メイヨー・スモルト氏が提言―GHCの10周年感謝祭で来日講演
2014.11.17.(月)
GHCの創立10周年感謝祭が15日、東京都内で開かれ、全国から病院経営者ら約100人が集まりました。当日は、米国メイヨークリニックの病院改革を主導したロバート・K・スモルト・名誉最高経営管理責任者と慶応義塾大大学院経営管理研究科の田中滋・名誉教授が、これからの医療機関の経営についてそれぞれ記念講演しました。
【関連記事】
患者を救う大革命になるか? 「医療ビッグデータ」 NHKスペシャル
スモルト氏(写真)は講演の冒頭、メジャーリーグの選手たちの年俸とチームの成績の関係を例に挙げて、サービスの質とコストの関係を解説しました。チームごとの勝率と年俸の間に相関関係があるかどうかを分析すると、14年にワールドシリーズに進出した4つのチームのうち、3チームでは年俸が必ずしも高くはないことが分かりました。これは、高いコストを掛けたからといって期待通りの結果が必ずしも伴うとは限らないことを示す結果で、スモルト氏は、こうしたコストや成績のばらつきが医療機関の治療にも認められると指摘しました。
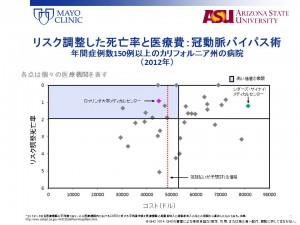
実際、冠動脈バイパス術を150症例以上(年間ベース)実施しているカリフォルニア州の病院を対象にリスク調整死亡率を比べると、医療費と死亡率の両方を低く抑えられている病院がある一方で、医療費が高いのに死亡率も高い病院もあったということです(図)。またロマリンダ大学メディカルセンターとシダーズ・サイナイ・メディカルセンターのリスク調整死亡率はほぼ同レベルですが、コストが2倍近く違うこともわかりました。
スモルト氏は、「低死亡率・低コスト」の領域を「ハイバリュー象限(第二象限)」と位置付けて、すべての医療機関はここを目指すべきだと強調しました。
また、日本のDPC対象病院による人工膝置換術(TKR)の症例を、GHCと共同で分析した結果も紹介しました。この分析は、12年4月-13年1月に514病院で実施した計1万1289症例が対象で、「手術部位感染」や「院内死亡」「再手術」など8種類の「合併症」の総発生率を比較したものです。それによりますと、これらの合併症が全く発生してない病院もあれば、すべての症例で何らかの合併症が発生している病院もあり、平均的な病院では全患者の4.78%でこれら合併症のいずれかが発生していました。
一方、医療費トップ10%のグループ(高コスト群)と下位10%のグループ(低コスト群)を比べると、高コスト群では低コスト群に比べて49%多く医療費が掛かっていました。また、医療費が最高だった病院と最低の病院では合併症の発生率がいずれも0%でしたが、医療費には3倍程度の差があったことも分かり、スモルト氏は「米国でも日本でも、医療のコストとアウトカムにはばらつきがある」と話しました。
スモルト氏によりますと、米国のオバマ政権が主導する医療保険改革(「オバマケア」)は優れたアウトカムを効率良く提供できている病院が報われるようにすることが主眼で、「EDRG」(Extended Diagnosis Related Group:拡大版DRG)の推進もその一環です。EDRGでは、例えば人工膝置換術への診療報酬には、エックス線検査や臨床検査やリハビリテーションの標準的な実施費用や手術料、入院料だけでなく、退院後の外来診療に対する請求なども含めてすべて包括されます。
もしも合併症や再入院が発生したり、余計な検査を行ったりすると医療費が余計に掛かって医療機関の収益が減少するため、スモルト氏は「質の良い医療を効率的に提供しようという強力なインセンティブが働く」と指摘しました。
スモルト氏は、EDRGの導入は日本でも可能だと指摘しました。その上で、まずは医療機関側の自主的な参加を促すなど部分導入からスタートすることを提言しました。
慶応大の田中名誉教授(写真)の講演は「医療機関経営と地域包括ケアシステム」がテーマでした。地域包括ケアシステムは、高齢者が住み慣れた地域で暮らせるようにするため、地域ごとに構築を進めます。田中氏は講演で、団塊世代の全員が75歳以上に差し掛かる「2025年」までにこのケアシステムを構築させるには、自治体の首長や地元の医師会関係者だけでなく、地域住民にも覚悟が求められると訴えました。
地域包括ケアシステムの構築は、14年6月に成立した「医療介護総合確保推進法」の第一条にも盛り込まれていて、田中氏は、これが「まさに国策になった」と強調しました。
この法律の第二条では、医療、介護、介護予防のほか住宅政策や生活支援を平行して提供する方向性も示しています。これは、田中氏らによる研究会が08年に取りまとめた報告書で掲げた地域包括ケアシステムのイメージ図を法律にしたもので、「医療と介護をくっ付けて、2025年から40年までを乗り切るためのツールとして(このイメージが)定義された」との見方を示しました。
高齢化の進展に伴って、これからは認知症の患者数や看取り件数が増大すると見込まれています。政府が11年に行った長期推計では、25年時点の医療・介護ニーズに応えるためには医師、看護職員、介護職員のほかリハビリなどのスタッフを含めて700万人規模の増員が必要とされていますが、田中氏はこれが労働者人口の10人に一人に該当する人数だと指摘して、これだけの増員は困難だとの見方を示しました。その上で、介護ロボットなどの技術革新を導入したり、介護福祉士を身体介護など専門技術が必要なものに集中させたりして、人材を有効活用すべきだと訴えました。
中でも訪問看護サービスについては、地域内のニーズに安定的に応えていくため、病棟などに勤務する看護師が一定の時間を訪問看護に従事できるようにすべきだと提言しました。これは、訪問看護の業務に専門的に従事するスタッフをつくるのではなく、看護師がカバーする一連の業務の中に訪問看護を組み入れるという考え方です。
田中氏は「訪問看護師という職業をつくろうとしている限り、(マンパワーが)足りなくなる。(そうではなく)訪問看護業務に従事する人を増やせばよい」と説明しました。
感謝祭は、創立10周年を記念してGHCが開催しました。米国グローバルヘルス財団の理事長を務めるアキよしかわは、「医療のバックグラウンドを持った志の高い若者が、日本の医療に貢献したいと集まってきた。そこがほかのコンサルタント会社とは大きく異なる」ことなどを強調して、これからはがん研究などの学術的な取り組みにも力を入れる方針を示しました。
また、社長の渡辺幸子は、今後は病院単体だけでなく、地域の中における介護施設を含む連携の構築を積極的に支援する考えを示しました。