療養病棟、「他院からの転棟患者」の在宅復帰を高く評価―入院医療分科会
2015.7.2.(木)
療養病棟の「在宅復帰機能強化加算」について、「自宅→療養病棟→自宅」という流れと、「他院の急性期病棟など→療養病棟→自宅」という流れを区別して評価する―。こういった方向が、1日の診療報酬調査専門組織「入院医療等の調査・評価分科会」で示されました。
また、在宅復帰をさらに促進するために、退院支援に向けたストラクチャーやプロセスを評価すべきか、あるいは在宅復帰率などのアウトカムを評価すべきかが大きな論点となっています。
前回、2014年度の診療報酬改定では、療養病棟においても在宅復帰を支援するために「在宅復帰機能強化加算」が新設されました。算定するためには、次の要件を満たす必要があります。
(1)療養病棟入院基本料1(20対1以上、医療区分2・3の患者割合が8割以上)を届け出ていること
(2)在宅(自宅や居住系施設など)に退院した患者(1か月以上入院していた患者に限る)が50%以上いること
(3)退院患者の在宅生活が1か月(医療区分3は14日以上)継続することを確認していること
(4)病床回転率が10%以上であること
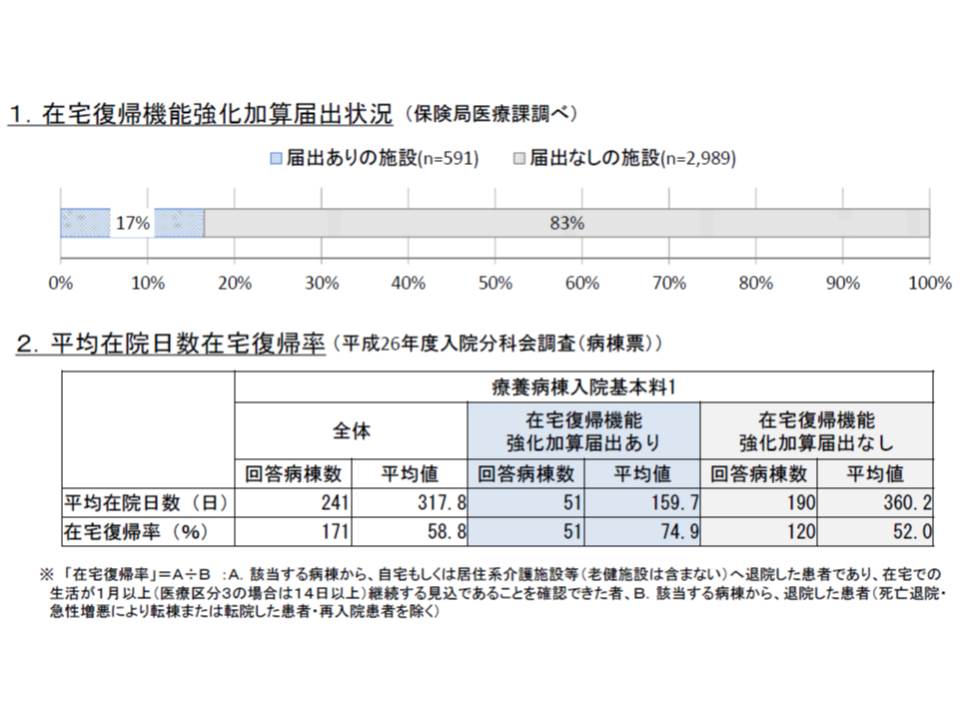
厚労省の調査によると、療養病棟入院基本料1を届け出ている病院の17%がこの加算を届け出ており、その病院では届け出ていない病院に比べて在宅復帰率が高く、平均在院日数も短いことが分かりました。平均在院日数の短縮は、効率的な医療提供という面はもちろん、ADL低下や院内感染の防止といった「医療の質」を向上させる効果もあり、好ましい状況と言えます。
ただし、より詳しく分析すると「加算を届け出ている病院では、自宅から入院し、自宅に退院する割合が高い」ことや、「自宅から入院した患者を除くと、加算を届け出ている病院とそうでない病院とで、自宅への退院割合に大きな差がない」ことも分かりました。
ここから、「退院が比較的容易な、自宅からの入院患者を多く受け入れて在宅復帰率を上げている」病院の存在がうがかえます。このため厚労省は要件(2)の在宅復帰率などについて、次の2つに区別して評価してはどうかと提案しました。
▽他院の急性期病院→当該療養病棟→自宅など
▽自宅→当該療養病棟→自宅など
厚労省保険局医療課の担当者は、「ほかの急性期病院から当該療養病棟に転院してきたような、在宅復帰が難しい患者に積極的な退院支援を行い、在宅復帰を促してほしい」と述べており、前者の在宅復帰率が高い療養病棟により充実した評価が行われることになりそうです。
この提案について委員からは特段の反対意見は出ていませんが、池端幸彦委員(医療法人池慶應会理事長)は「在宅復帰が難しい、他院や施設からの転院患者にスポットを当てることは重要」とした上で、「制度設計は慎重に検討すべき」と付言しました。
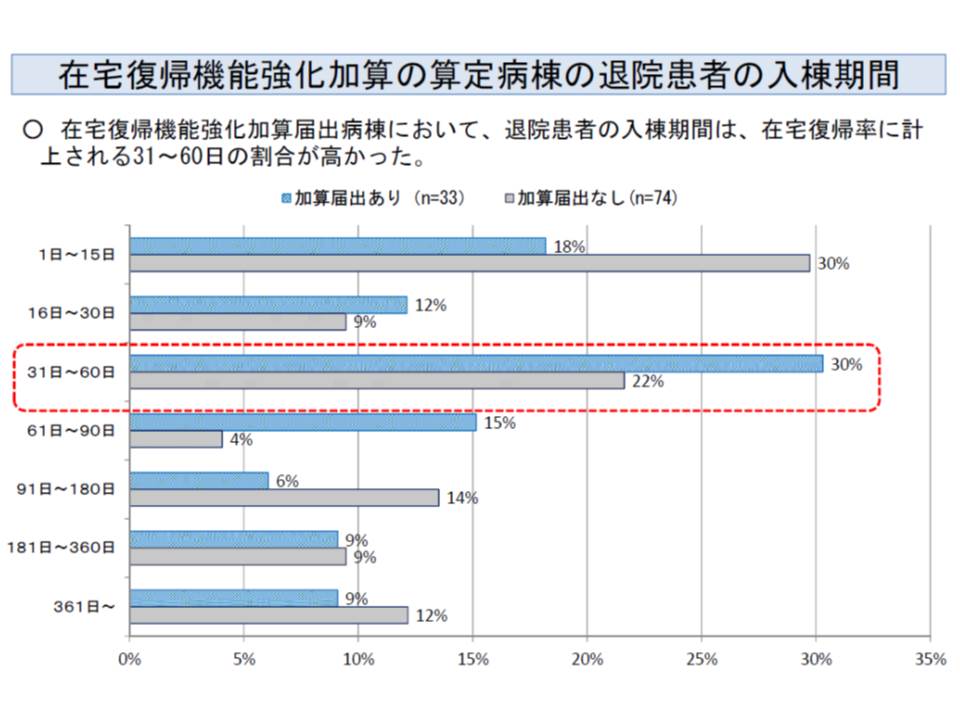
ところで加算を届け出ている病院について、当該療養病棟の入棟期間(転院してきた時点から退院までの期間)を見ると、31-60日の割合が特に高いことに気付きます。この背景には、「加算(2)の在宅復帰率を計算する際、1か月未満の患者が除かれる」ことがあるのではないかとの疑問がわきます。
入棟期間16-30日の割合が少なく、31-60日の割合が飛び抜けて高い点から、例えば、25日程度で退院できる患者について、在宅復帰率にカウントするために31日以上入院させているケースがあるかもしれないとの疑いが生じるのです。
厚労省保険局医療課の担当者は、「そういった可能性もあるが、今回の調査結果からは結論を出すことはできない」と慎重に説明しながらも、「在宅復帰率の算出から1か月未満の入院を除外していることの是非」を論点に掲げました。
1か月未満の患者も在宅復帰率にカウントすれば、上記のような入院期間の延長を避けることができます。
この点について本多伸行委員(健康保険組合連合会理事)は、「より平均在院日数の短縮につながる」と述べ、1か月未満の患者もカウントすべきと主張。池端委員は、賛成こそしませんでしたが「他の病棟の在宅復帰率では1か月未満の患者を除外しておらず、療養病棟でも他とそろえることはやむを得ない」と述べています。
一方、神野正博委員(社会医療法人財団董仙会理事長)は「1か月未満の患者をカウントすると、在宅復帰率を高めるために、急性期病院から直接退院できる人に、一度療養病棟に入院してもらい、そこから退院させる、という不正が生じる可能性もある」と述べ、慎重な検討を求めています。
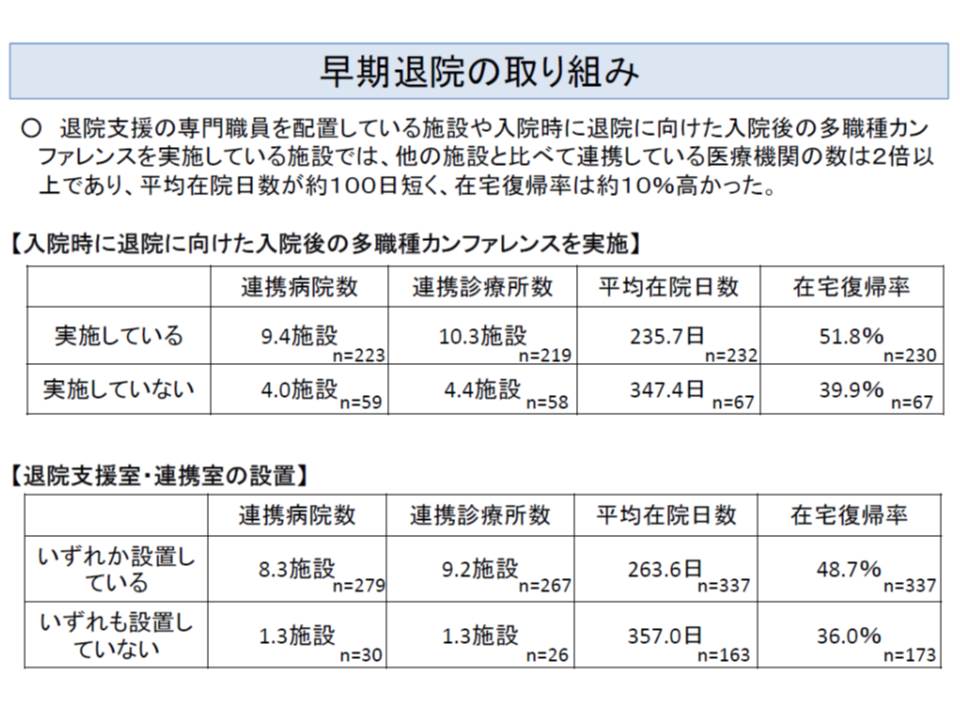
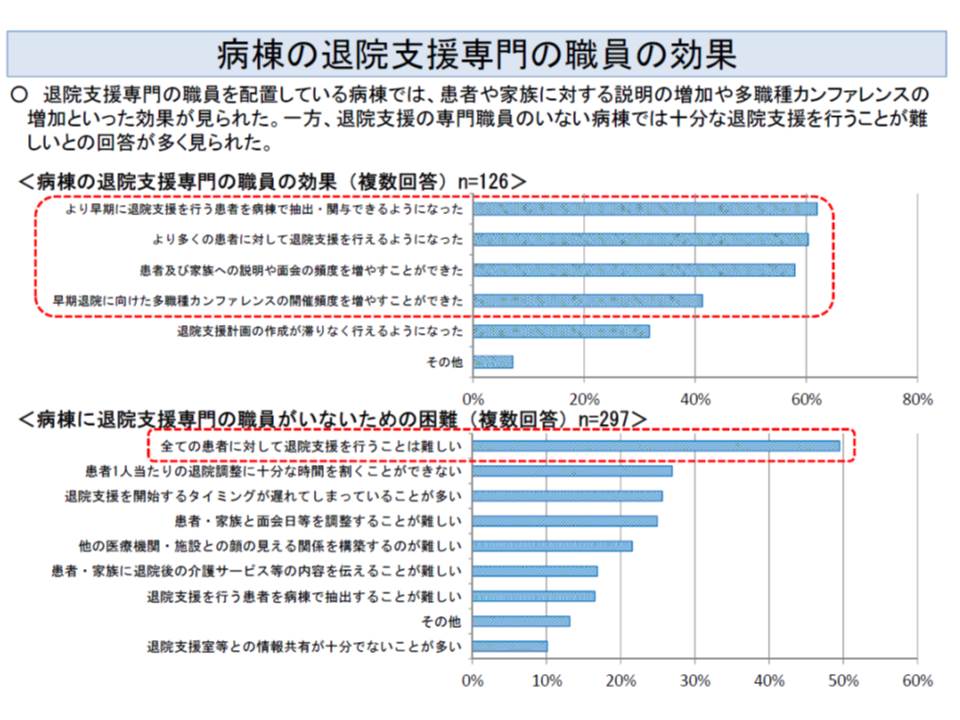
この日は、「一層の退院支援機能を強化する」ための方策も検討されました。
厚労省は、多職種カンファレンスの実施や退院支援の専従者・専任者の配置などが効果であると説明しましたが、神野委員や池端委員は「ストラクチャーではなくアウトカムを評価すべき」との意見が出されました。
一方、本多委員や嶋森好子委員(東京都看護協会会長)は「退院支援の専従者などの配置が在宅復帰に効果的で、逆に未配置の場合には十分な支援が行われていない。にもかかわらず両者に同じ加算を設けるのはいかがだろうか」と述べ、ストラクチャーやプロセス評価も重要と強調しました。
この点について筒井孝子委員(兵庫県立大学大学院経営研究科教授)は、「現在、診療報酬でもさまざまな退院支援を評価する点数があるが、後方連携に偏っている。入院前・入院時・入院中にケアマネジャーと連携し、在宅介護サービスなど退院後の情報を患者に提供することを評価し、巡回連携を構築してはどうか」と提案しています。
【関連記事】
頻回な血糖測定や褥瘡などの医療区分2・3項目、よりきめ細かい設定へ見直し―入院医療分科会
リハビリは全面的に包括評価へ転換すべき―日慢協の武久会長