維持期リハの介護保険への移行、「患者の心理的抵抗感」などがハードルに―中医協総会
2015.11.19.(木)
維持期リハビリの要介護被保険者の中で、標準的算定日数を超えてリハビリを受けている外来患者のうち、3年以上リハビリを受けている人の割合は、脳血管疾患等リハでは病院53.4%・診療所50.4%(廃用症候群以外)と半数を超えており、介護保険のリハビリへの移行が難しい理由としては「患者の心理的抵抗感」「医学的に必要なリハの提供ができない」「介護保険の通所リハの質が不明」などが多い―。こういった調査結果が、18日に開かれた中央社会保険医療協議会の総会に報告されました。
これは、2014年度の前回診療報酬改定の結果検証調査(15年度調査)から明らかになったものです。中医協総会では、2016年度診療報酬改定に向けてリハビリの見直しに関する議論が近く行われる予定で、今回の結果も見直し内容に反映されることになりそうです。
医療保険のリハは、疾患の種類に応じて(1)心大血管疾患リハ(2)脳血管疾患等リハ(3)運動器リハ(4)呼吸器リハ―のそれぞれに報酬と、算定できる日数が規定されています。
もっとも算定日数上限を超えた場合でも「状態の改善が期待できる」と医学的に判断される場合には、医療保険からのリハを継続して受けることができます(回復期リハ)。さらに、改善は期待できないものの、状態の維持を目的とした場合であっても、医療保険からのリハを継続して受けることが認められています(維持期・生活期リハ)。
この点、厚労省は「要介護被保険者に対する維持期リハは、医療保険ではなく、介護保険からの給付対象とすべき」との考え方を明確にしており、2012年度改定で「要介護被保険者における、脳血管疾患等・運動器の維持期リハについては、2014年度以降は介護保険の対象とする」ことになりました。
しかし、2014年度の前回改定論議では、▽医療機関におけるリハ患者の中で、要介護被保険者は、数も割合も増加している▽維持期リハ患者が介護保険に移行できない理由として、「患者の心理的抵抗」がある―ことなどが明らかになり、介護保険への移行は2016年度まで延期されました。
厚労省が、介護保険への移行対象となる「脳血管疾患等・運動器の維持期リハを受ける要介護被保険者(外来患者)」について調査したところ、次のような状況が明らかになりました。
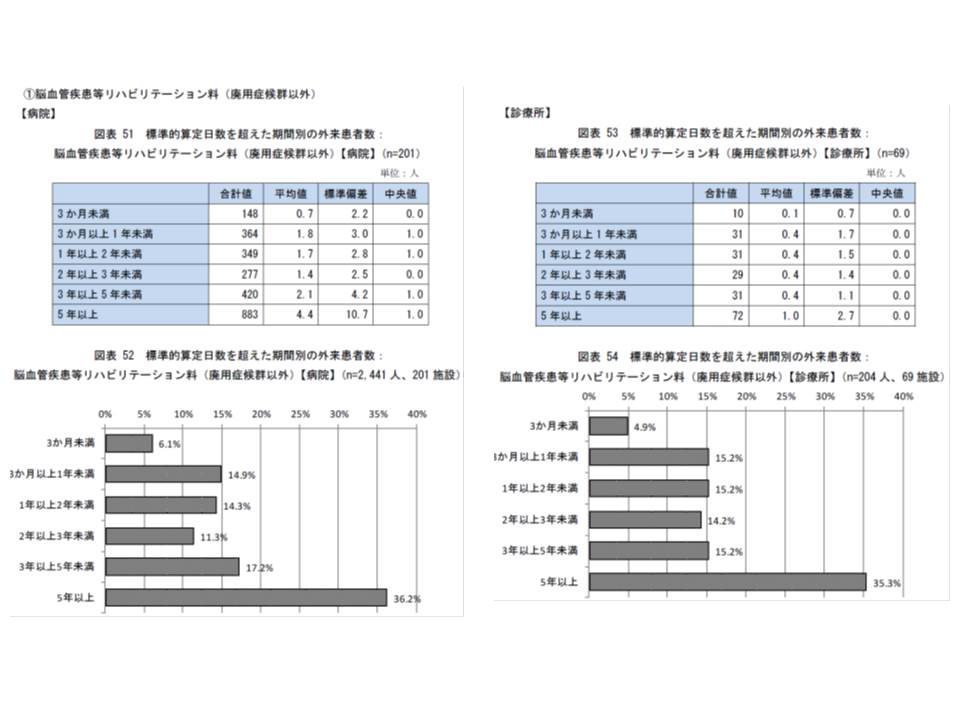
▽脳血管疾患等リハ(廃用症候群以外)では、病院で3年以上5年未満のリハを受けている人は17.2%、5年以上のリハを受けている人は36.2%にのぼる(過半数が3年以上)
▽同じく診療所で3年以上5年未満のリハを受けている人は15.2%、5年以上のリハを受けている人は35.3%にのぼる(過半数が3年以上)
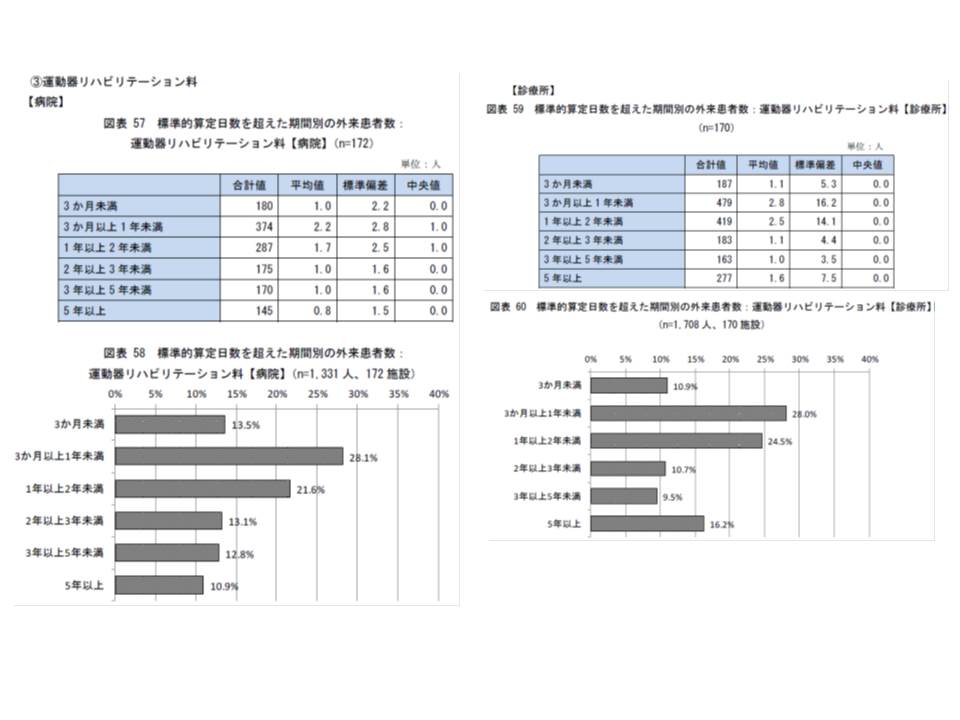
▽運動器リハでは、病院で3年以上5年未満のリハを受けている人は12.8%、5年以上のリハを受けている人は10.9%(4分の1弱が3年以上)
▽同じく診療所で3年以上5年未満のリハを受けている人は9.5%、5年以上のリハを受けている人は16.2%(4分の1強が3年以上)
このように、非常に長期間にわたって医療保険のリハを受けている患者が一定数いることが分かりましたが、介護保険へ移行できない理由はどこにあるのでしょう。
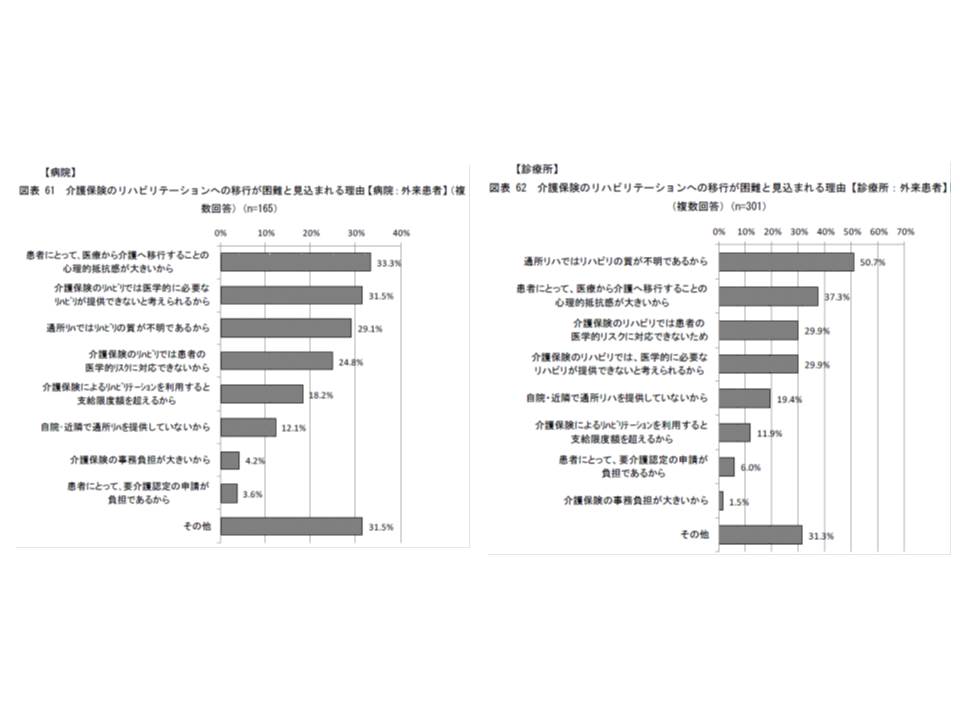
この点について調査結果からは、「患者にとって心理的抵抗感が大きい」(病院33.3%・診療所37.3%、複数回答、以下同)、「介護保険のリハでは医学的に必要なリハが提供できないと考えられる」(病院31.5%・診療所29.9%)、「介護保険の通所リハの質が不明」(病院29.1%・診療所50.7%)、「介護保険のリハでは医学的リスクに対応できない」(病院31.5%・診療所29.9%)といった意見が多いことが分かりました。
このほかに「慣れたセラピストから変更になるのが嫌である」「言語療法ができない」「実際に利用して適応できなかった」「医師の診察日に合わせたリハとなっている」「介護保険の区分支給限度基準額がいっぱいである」「近隣の通所リハがいっぱいである」といった声もあります。
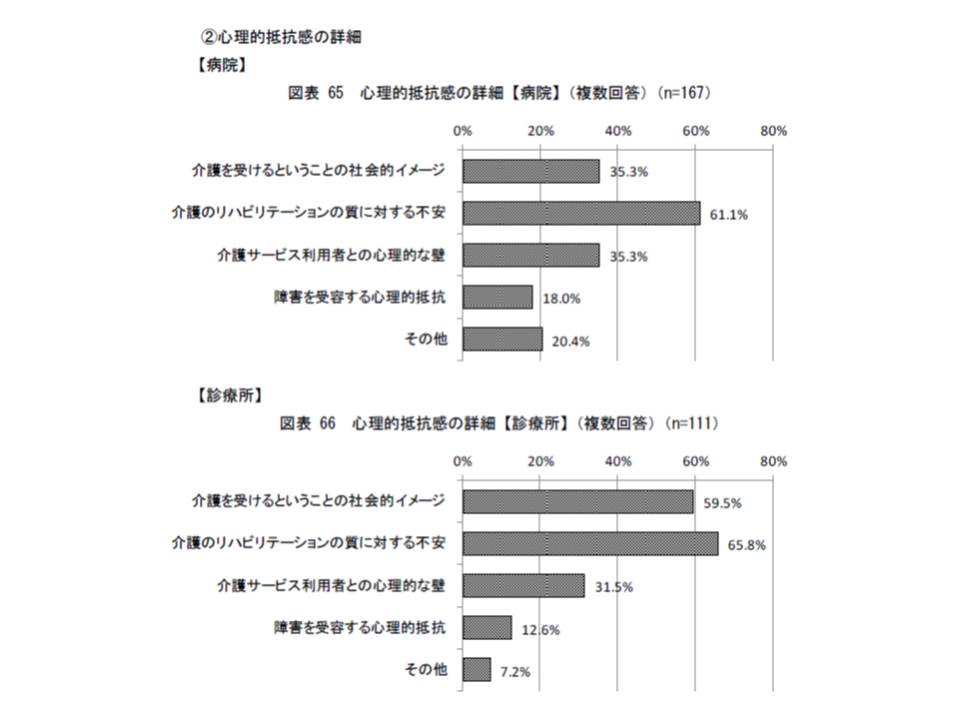
また「心理的抵抗感」の中身は、「介護保険のリハの質に対する不安」や「介護を受けることの社会的イメージ」などが多くなっています。
この結果を受けて診療側の猪口雄二委員(全日本病院協会副会長)は、「介護保険へのシフトが難しいことが分かった。次期改定でも医療保険リハを継続すべきである」とコメント。同じく診療側の松原謙二委員(日本医師会副会長)は、「単純に『長期間のリハビリが悪』という考えは良くない」とも指摘しました。
ただし、「経過措置が介護保険へのシフトを阻害している」との指摘も一部にあり、今後、中医協でどういった議論が行われるのか注目する必要があります。
2014年度の前回診療報酬改定では、7対1と10対1の急性期一般病棟に「ADL維持向上等体制加算」が新設されました。
急性期病棟にも理学療法士などを配置することで、ADLの維持・向上が見られ、早期の退院が可能なるという研究結果に基づくものです。
しかし調査結果を見ると、加算の届け出をした病棟は、わずか5.5%に過ぎないことが判明しました。
届け出病院に対して困難だった要件を聞いたところ、「院内発生の褥瘡保有入院患者の割合が1.5%」や「セラピストの常勤配置」「ADLが低下した退院患者が3%未満」が挙がりましたが、4割の病院では「特になし」と答えています。
また、届け出をしていない病院に対して、その理由を尋ねると「施設基準を満たせる見込みが立たない」(66.4%、複数回答、以下同)、「体制整備費用に比べて増収が少ない」(44.4%)という声が目立ちます。
さらに見込みが立たない施設基準の項目としては、「セラピストの常勤配置」(65.3%、複数回答、以下同)、「リハ医療の臨床経験3年以上の常勤医師配置」(32.7%)などが多くなっています。
次期改定に向けて「施設基準の緩和」や「点数の引き上げ(現在は1日25点、入院日から14日が限度)」が行われるのか、中医協の議論に注目が集まります。
【関連記事】
病院リハスタッフの6割「高齢者への維持期外来リハ継続」を希望―介護給付費分科会・研究委員会
「ADL維持向上加算引き上げを」理学療法士協会・半田会長-PTの活躍を後押し