2025年に向けて実質最後の同時改定到来、急性期病院に不可避な3つの論点
2017.7.13.(木)
仙台国際センターで7、8日に開催した日本医療マネジメント学会学術総会で、グローバルヘルスコンサルティング・ジャパン(GHC、ホームページはこちら)は、「2018年度同時改定に備える戦略的病院経営~深く示唆に富むデータ分析とは~」と題してランチョンセミナーを開催しました。演者はGHC代表取締役社長の渡辺幸子が、座長はマネジャーの湯原淳平が務めました。

GHCの渡辺
渡辺は、2025年に向けて大きな舵を切れる実質最後の同時改定となる2018年度の診療・介護報酬改定を直前に控えた今、急性期病院にとって不可避な論点を3つに絞り、今から取り組むべき具体的な取り組みを解説しました。
DPC制度の環境下における医療経営の基本
2018年度は、▼診療報酬改定(2年に1度)▼介護報酬改定(3年に1度)▼医療計画(5年に1度→6年に変更=医療介護一括法)▼介護保険事業計画(3年に1度)―などが控えています。さらに国民健康保険の財政責任主体が都道府県になることなども踏まえ、厚生労働省はこのことを「惑星直列」と呼んでいます(関連記事『2018年の国保都道府県化や診療報酬改定など「惑星直列」に向け、2017年が重要―厚労省・鈴木保険局長』)。
惑星直列において、急性期病院にとって重要な論点を渡辺は3つ挙げています。まずはDPC制度の環境下における医療経営の基本をしっかりと押さえること。続いて、「2025年」問題への対処に主眼が置かれている診療・介護報酬改定において、▼病院・病床の機能分化と連携の推進▼地域包括ケアシステムの構築―の大きく2つの最重要論点に焦点を定めて解説しました。
DPC制度の環境下における医療経営の基本では、入院収入を因数分解して論点を再確認。DPC病院の入院収入は、「DPC入院収入(日当点×医療機関別係数×在院日数)+出来高支出入」で決まります。そのため、基本として在院日数の適正化や包括部分の医療資源コントロールを行い、診断群分類別および疾患別でのマネジメントをしっかりと行い、係数対策、特に機能評価係数IIの対策をすることでDPC入院収入の最適化を図ることが必要です。と同時に、手術・加算などの出来高収入を最大化するとともに、償還材料などのコスト削減を着実に進めるという基本を押さえることが欠かせません。
重症度データに問題あれば、機能分化も連携もできない
病院・病床の機能分化と連携の推進は、7対1入院基本料の施設基準厳格化と表裏一体の関係にあると言えます。2016年度改定から1年間で、7対1の病床数は1.1万床減にとどまっており、医療費増を考慮すると7対1のベッド数削減に向けた圧力が強まると見られるためです。中でも、7対1の施設基準で最も重要といえる重症患者割合を決める「重症度、医療・看護必要度」への対応が重要になります。仮に7対1入院基本料を算定できなくなれば、100床あたり1億円の減収インパクトがあるため、今後の経営の要となるのが、看護必要度対策となります。
看護必要度対策で前提となる必須事項は、看護必要度データの精度向上です。データ精度の問題は、(1)看護必要度データ(2)請求データ―の大きく2つの視点で確認が必要です。
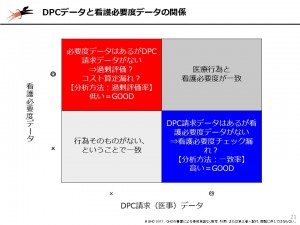
特に、継続して行われるはずの処置や検査に「歯抜け」がある場合、看護必要度データ、あるいは医事データのいずれかに問題があると考えられます。医事データに漏れがある場合、重症患者割合だけの問題ではなく、診療密度の低下を招く可能性もあり、当該医療機関の係数にかかわる問題にもなってくるので注意が必要です。実際、歯抜け対策をすることで診療密度が150点上がり、DPC病院のII群へ昇格したというケースも、過去のコンサルティング事例の中にはあります(関連記事『富山県立中央病院、「余裕のII群維持」までの経緯と対策』)。
このようにデータ精度を向上した上で、重症患者割合の基準を満たせるかどうかを確認します。十分に満たせるようであれば現状維持で構いませんが、それが難しい場合は、病院の内部と外部の各種データを確認して、今以上に集患が見込めるかどうかを分析し、難しい場合には機能分化などを視野に入れた対策が必要でしょう。
早期在宅復帰は集患戦略にも影響
地域包括ケアシステムの構築では、退院支援・介護連携の流れを確認し、この対応が欠かせないことを強調しました。
医療から介護、介護から医療と地域内で循環する高齢患者の退院支援は、「入院時のアセスメントから始まっている」と渡辺は指摘します。具体的には、高齢者の特性に応じた入院早期の状況を総合的に評価する「総合評価加算」から始まり、ケアマネジャーと入院時から退院後に必要な具体的サービス内容などについて共同して指導することを評価する「介護支援連携指導料」、その後の「退院時共同指導料」と「退院支援加算」は、入院時の病院の対応如何で、退院までの各種加算を算定できるか否かを大きく左右する評価項目です。
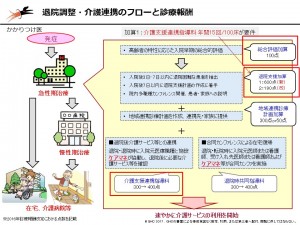
つまり、入院時に退院後を視野に入れた対策を描けていなければ、医療介護連携に支障が生じかねないのです。ケアマネジャーは医療、介護の現場の調整役でもあるため、渡辺は「これからの急性期病院は、地域全体を周っているケアマネジャーと信頼関係をつくれるか否かで、患者の早期在宅復帰が実現するか否かが決まり、このような介護との円滑な連携は集患戦略にも大きく影響する」と指摘しました。
20日開催の「第67回日本病院会」のランチョンセミナーでも、同タイトルの講演が予定されており、今回とは異なる視点も踏まえた内容となりますので、ご興味がある方は是非、ご参加ください。



