急性期病床の医療ニーズが半減? データ分析で乗り切る病院大再編時代―日赤学会でGHCが講演
2015.10.22.(木)
日本赤十字社が15―16日に北海道・北見市内で開催した「第51回日本赤十字社医学会総会」(事務局:北見赤十字病院)のランチョンセミナーで、GHC代表取締役社長の渡辺幸子が「地域医療構想下の病院大再編を生き抜く戦略的病院経営~北見赤十字病院の事例をもとに~」と題して講演しました。座長はGHCマネジャーの井口隼人が務めました(関連記事『医療・経営の質向上に向け情報共有、パス改善や入院支援センターなど―日赤学会開催』)。
北海道全体でみると、2025年の「高度急性期」と「一般急性期」を足した医療ニーズが2013年の「一般病床数」の半数で足りるという衝撃的な結果です。このような病院大再編は、枯渇しつつある社会保障財源の膨張を抑制し、持続可能な医療提供体制を整備するため、ニーズを超過してしまった急性期病床を大幅に削減する一方、逆に足りない回復期病床を大幅に拡大することなどが狙いです。
10年後の25年、急性期のニーズが半減する北海道で、急性期病院はどのように戦略的な経営を行っていけばいいのか――。
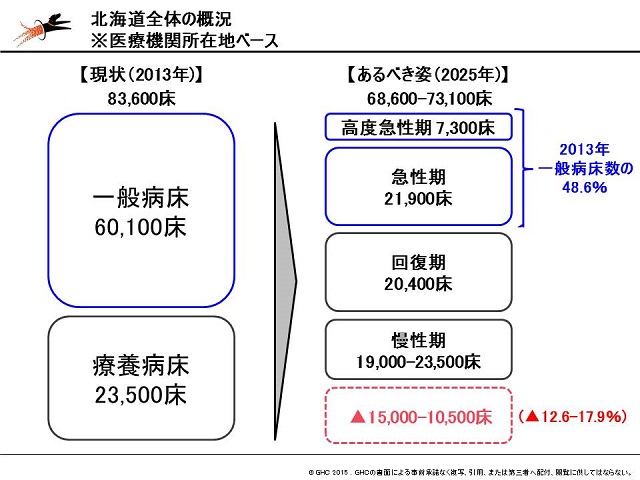
北海道には13年時点で、一般病床が6万100床、療養病床が2万3500床で計8万3600床あります。これが25年には高度急性期7300床、急性期2万1900床、回復期2万400床、慢性期1万9000―2万3500床の計6万8600床―の7万3100床が必要な病床数と試算されています。つまり、全体で1万床から1万5000床が削減されることに加えて、高度急性期を含む急性期病床は2万9200床、13年時点の一般病床と比較して半分以下に抑えられた状態が「必要な病床数」とされています=図表=。
この推計は、社会保障制度改革推進本部が6月15日に公表した「医療・介護情報の活用による改革の推進に関する専門調査会」での報告に基づくものです(関連記事『高度急性期は13万、急性期は40万、回復期は37.5万床―社会保障制度改革推進本部』)。推計は、厚労省が各都道府県に提示した病院大再編を促すための指針である「地域医療構想策定ガイドライン」に沿って行われたものです。
これによると、全国の病院から報告された「高度急性期」「急性期」「回復期」「慢性期」の4つの病床区分それぞれの病床数(14年7月時点)と比べ、25年には高度急性期が32%減(6.1万床減)、急性期が31%減(18万床減)、慢性期が31%減(11万床減)とそれぞれ3割程度が「過剰になる」とされています。これに対して回復期は26.5万床と、3.4倍増させる必要があるとしています。
渡辺は、急性期病院が病院大編成時代を乗り切る3つの条件を(1)経営・マネジメントの徹底(2)機能分化と連携の推進(3)「地域医療構想」を視野に入れた自病院のポジショニング―としていますが、講演では特に(3)について「現在のマーケットと自病院の強み・弱みを正確に理解することが重要」と強調しました(関連記事『病院大再編促す地域医療構想を乗り切る3つの条件、医療マネ学会でGHCが講演』)。今回の講演でデータを活用した北網医療圏の急性期病院で最大のシェアを持つ北見赤十字病院にとって、病床再編は必須で、それにはデータを用いた外部要因と内部要因の正確な理解が欠かせないためです。
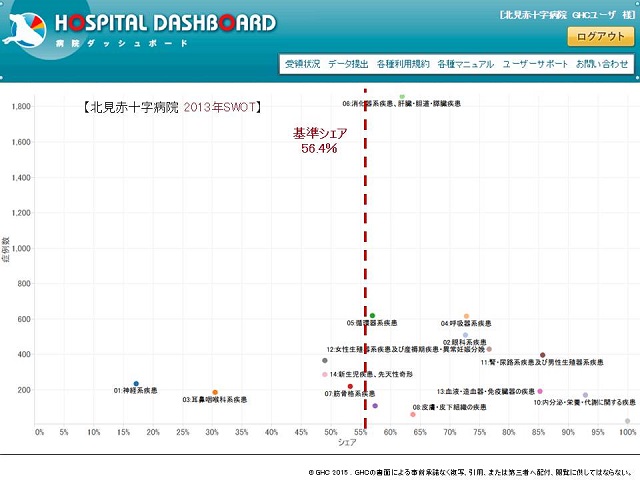
実際、データ分析では、北見赤十字病院は医療圏内で最大のシェアを誇りますが、疾患別に詳細に分析していくと、強みと弱みが混在していることが分かります。それを踏まえた経営戦略を練る必要があるわけです。
講演内で示した分析はすべて、「改善のポイントが瞬時に分かる」をコンセプトにGHCが開発した「病院ダッシュボード」によるものです。強みと弱みの分析では、14日にリリースした「病院ダッシュボード」の新機能「SWOT分析」=図表=を活用しました。
SWOT分析は、組織が外部環境や内部環境を「強み (Strengths)」「弱み (Weaknesses)」「機会 (Opportunities)」「脅威 (Threats) 」の4つのカテゴリーで要因分析する経営戦略策定方法の1つです。病院ダッシュボードの新機能は、医療圏での自病院の強みと弱みをデータに基づき正確に分析するため、領域別、疾患別に自病院のシェアとボリュームを瞬時に知ることができるサービスです。
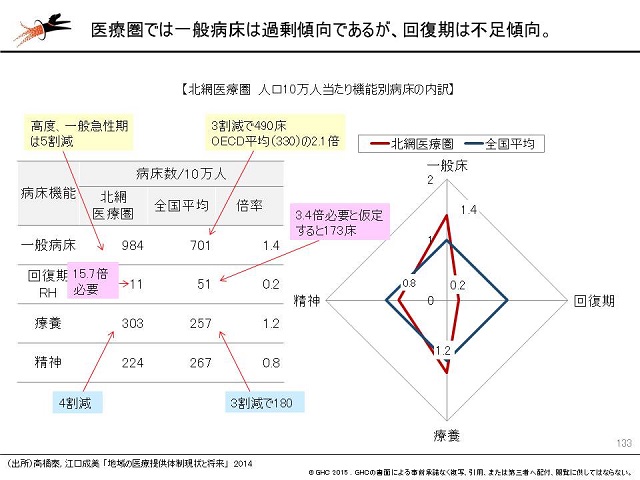
また、北見赤十字病院がある北網医療圏では、現状でも10万人当たりの急性期病床が全国平均よりも多く、回復期病床がかなり不足しているという事情があります=図表=。2025年に向けた全国平均の病床機能分化のレベルに合わせて考えると、この医療圏では、急性期病床は約5割、慢性期病床は4割減少で足りると試算される一方、回復期は現状の15.7倍に増やす必要があります。国が平均在院日数の短縮や入院医療の外来化を促す政策を今後、積極化していくことなども考慮すると、急性期病床のニーズはさらに下方修正が必要になると考えられます。
渡辺はこうした状況を踏まえて、「北網医療圏における急性期病床数の適正化は必至」と指摘しました。
このほか、急性期病院が生き残るための3つの条件のうち「経営・マネジメントの徹底」については、病院ダッシュボードを活用して北見赤十字病院の経営改善策をさまざまな切り口で提案しました。
「機能分化と連携の推進」については、北見赤十字病院による医療・介護連携が非常に良好だと指摘しました。その上で、「急性期病院は介護と無縁と思っていたらこれからの時代は生き残れない」と述べ、医療介護連携の重要性とその理由についても解説しました。
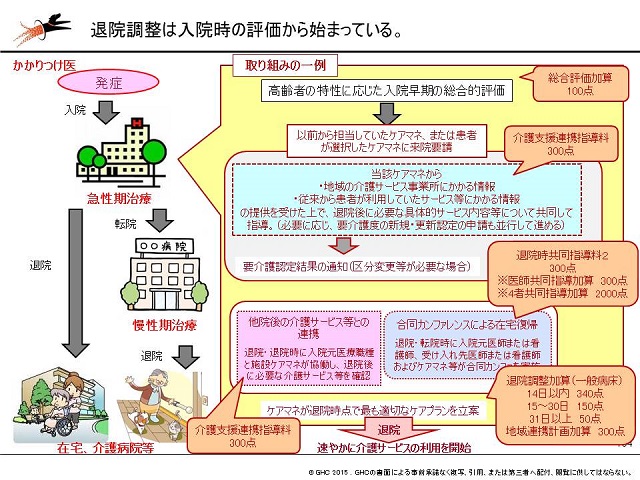
医療介護連携の重要性は、退院調整に関わる診療報酬を見ると分かりやすいでしょう=図表=。医療から介護、介護から医療と地域内で循環する高齢患者の退院調整は、「入院時の評価から始まっている」と渡辺は指摘します。具体的には、高齢者の特性に応じた入院早期の対応を総合的に評価する「総合評価加算」から始まり、ケアマネジャーと退院後に必要な具体的サービス内容などについて共同して指導することを評価する「介護支援連携指導料」、その後の「退院時共同指導料」と「退院調整加算」は、入院時の病院の対応で、退院までの各種加算を算定できるか否かを大きく左右するためです。
「総合評価加算」については、患者の総合的な機能評価を測定するための研修を16時間以上受けた医師が院内に配置されていることが前提です。北見赤十字病院はこの加算の算定率が全国の病院の上位25%以内に入って、研修を受けた医師がしっかりと配置されていることが分かります。こうして総合的な機能評価を入院時に測定できているからこそ、介護に移行した際のケアプランを入院時に立てたり、ケアマネジャーとも入院早期から連携したりしやすくなり、これが介護支援連携指導料の算定につながります。
つまり、退院後を視野に入れた対策を入院時に描けていなければ、医療介護連携に支障がしょうじかねません。そして何より大きいのが、こうした医療介護連携の対策ができていなければ、ケアマネジャーに「この病院は介護連携がしっかりとできていない」とレッテルを貼られてしまうことです。ケアマネジャーは医療、介護の現場の調整役でもあるため、渡辺は「医療介護連携においてケアマネジャーのクチコミは将来の患者紹介につながる。地域全体を周っているケアマネジャーと信頼関係をつくれるか否かで、患者の早期在宅復帰が実現するか否かが決まる」と指摘しました。