医療費抑制時代の拡大市場「回復期」の在り方を問う、「回復期の医療と経営の質向上を考える会」が初会合
2017.7.25.(火)
先進的な回復期医療への取り組みで知られる全国の病院が集まり、ベンチマーク分析を軸に医療と経営の質向上について議論する「回復期の医療と経営の質向上を考える会」の初会合が6月24日、大阪府高槻市の愛仁会リハビリテーション病院で開催されました。データ分析はグローバルヘルスコンサルティング・ジャパン(GHC)が担当しました。
2025年の医療需要と病床の必要量を推計する地域医療構想においては、全国的に急性期病床が減少する一方、回復期病床は増加する見込みです。医療費抑制時代において、回復期は拡大市場として注目されています。ただ、診療報酬改定、アウトカム評価導入、査定増加などにより、回復期医療を担う病院の経営環境は厳しさを増しています。同会はこうした背景を受けて、回復期医療を担う有志が集い、改めて「回復期」の在り方を追究します。

会場の様子
全国のトップランナーが参加
回復期の医療と経営の質向上を考える会は、愛仁会リハビリテーション病院とGHCが企画。リハビリ専門医講演、療法士講演、ベンチマーク分析に基づくディスカッションの3部構成に加えて、勉強会終了後に情報交換会も実施するという内容です。全国各地から11の病院が参加しました。
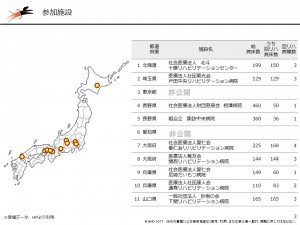
第1回「回復期の医療と経営の質向上を考える会」参加施設
会の冒頭であいさつした愛仁会リハビリテーション病院の吉田和也院長は、「地域医療構想で急性期病床から回リハ病床への転換が進み、改めて回リハ病院の在り方が問われる時代になった。アウトカム評価も導入され、今後の回リハ病棟は医療も経営の質も厳しく評価される。各病院の実データによるベンチマーク分析を踏まえて、活発な議論を期待したい」と述べました(関連記事『「退院後の患者・家族の満足度」で回復期リハのナンバー1を目指す―愛仁会リハビリテーション病院』)。

愛仁会リハビリテーション病院の吉田和也院長
同じく冒頭であいさつしたGHC会長のアキよしかわは、医療と経営の質が問われる対象が急性期病院から回復期病院にまで広まりつつある現状について、「手術をした病院の一入院当たりの評価から、その後の回復期、在宅復帰にまで至る過程が評価される流れにある。厚生労働省は米国の『EDRG』のような仕組みの導入を目指しているのではないか」としました(関連記事『「EDRGを日本にも」米メイヨー・スモルト氏が提言―GHCの10周年感謝祭で来日講演』)。

GHCのアキよしかわ
EDRGは、1日当たりの入院医療を評価する日本のDPCに対して、一入院の医療を評価する米国のDRGの拡大版(Extended Diagnosis Related Group)。例えば、人工膝置換術の診療報酬は、退院後の外来診療に対する請求なども含まれます。つまり、合併症や再入院が発生したり、余計な検査を行ったりすると、医療費が余計にかかり、医療機関の収益が減少するため、質の高い医療を効率的に提供するための強力なインセンティブが働きます。
パスは「入院時」ではなく「手術後」から
専門医講演では、愛仁会リハビリテーション病院の磯山浩孝氏が「回復期リハの効率化による早期在宅復帰アプローチ」と題して、回復期におけるクリティカルパスの在り方などについて提案しました。DPC制度の導入などで、製造業の世界では当たり前の「効率化」の概念が医療界でも広まりつつあります。後発医薬品の積極利用や医療材料のコスト削減などは医療界でも当たり前のものとして普及しており、「これからは目に見えないコストを考えていく時代になる」としました。

愛仁会リハビリテーション病院の磯山浩孝氏
その上で、回復期でもクリティカルパスを利用できると指摘。パス作成においては、「手術後から退院までの日数設定をした方が合理的」としました。愛仁会リハビリテーション病院では、隣接する同じ愛仁会グループで急性期医療を担う高槻病院から患者を受け入れています。そうした場合、高槻病院での手術から愛仁会リハビリテーション病院の退院日までの入院日数と、愛仁会リハビリテーション病院に転院してから退院までの入院日数を比較すると、前者の変動係数は0.187、後者は0.261で、前者は後者よりバラつきが少ないことが分かりました。手術後からのパス設定を推奨するのは、これを受けての指摘です。
現在の診療報酬では早期退院が必ずしも収益に良い影響を及ぼさない傾向にあります。ただ、「将来的には逓減性が導入され、早期退院させることのメリットが働くようになる」と予測。その一方で、急性期病院の早期退院への努力が医療現場のスタッフに負荷をかけて、離職率の上昇などにつながっていると指摘。こうした状況を踏まえて、回復期に逓減性を導入すべきか否か、導入するとしたら回復期の経営の質をどう担保すべきか、こうしたことを考え始める時期がきつつあることを予見しました。
相澤の高水準リハ支える10の治療戦略
療法士講演では、相澤病院の回復期リハセンターの西村直樹氏が登壇。「急性期病院に併設された回復期病棟の役割と運営」と題してアウトカム評価の維持・向上に対する取り組みなどを解説しました。

相澤病院の回復期リハセンターの西村直樹氏
相澤病院は早期多介入のリハビリで知られます(関連記事『経営者の信念とデータが正しい医療を創造していく―相澤院長がGHCセミナーで講演』)。相澤病院のある松本医療圏は、全国的に見ても回復リハ病床が少ない地域にあることなどを背景に、早期多介入のリハビリに加えて、同院内の回リハ病棟や同法人内の地域包括ケア病棟、在宅復帰後をサポートする訪問看護ステーションなど各種サービスを整備しつつ、急性期病院から直接在宅療養を目指す「EDS」(Early Supported Discharge Service)を推進してきました。
例えば、大腿骨近位部骨折の入院患者に対する急性期のリハビリ提供状況は、1日当たり4.4単位(全国平均1.9単位)、リハ実施率は93.5%(全国平均は62.5%)といずれも全国トップレベル。高水準を維持している背景には、術前の全身状態の最適化、準緊急手術の対応など10の治療戦略があるとその詳細を紹介しました(詳細は以下の表参照)。さらに相澤病院の治療戦略のアウトカムについて、GHCと行った共同研究の結果、(1)急性期から回復期にかけての早期多介入のリハビリが効果的かつ効率的なADL改善と転帰に影響する(2)在院日数の短縮はアウトカムにマイナスの影響を与えない(3)医療費の抑制に効果――の3つのポジティブなエビデンスが確認できたとしました。

実名公開ベンチマークでディスカッション
最後にGHCアソシエイトマネジャーの八木保が登壇。まず、冒頭でアキが紹介した米国のEDRGの推進に大きく寄与した病院統合・集約化モデルである「IDS」(Integratedv Delivery System)を紹介しました(関連記事『【対談】「IDS」と「包括払い」は医療の質を高めるか―ロバート・K・スモルト×鈴木康裕(後編)』)。IDSは統合された医療提供体制の総称で、質を担保した効率的な医療を推進するとともに、大幅なコスト削減が可能であることも実証されています。八木は磯山氏と西村氏の講演を受けて、改めて「高いアウトカムを出すためには、急性期と回復期の連携においてIDSの考えを持つことが近い将来必要になる」としました。

GHCの八木保
参加病院から受け取ったデータ分析については、(1)ストラクチャー指標(2)プロセス指標(3)アウトカム指標――の3つに分けて報告。プロセス指標では、入棟経路やFIM(functional Independence Measure=機能的自立度評価表)、アウトカム指標では平均在院日数、FIM利得などについてベンチマーク分析の結果を各病院の実名を公開して解説しました。
特にプロセス指標とアウトカム指標には施設間で大きな差が見られました。例えば、同じ回復期リハビリテーション病棟入院料1算定施設でも、発症から回復期リハビリテーション病棟入棟までの日数では最大「25日間」の差、実績指数では最大「80」の差がありました。安定的な経営を維持しながら優れた数値を出す施設は、一体どのような取り組みをしているのでしょうか。
これを受けた参加者全員によるディスカッションでは、前方および後方医療機関との医療連携や在宅復帰までの具体的な各病院の事例や手法の共有、各病院における満床時の対応、近隣競合病院との差別化など、さまざまな情報共有、意見交換がなされ、大盛況のうちに閉幕となりました。
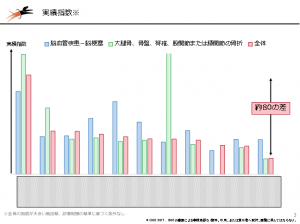
ベンチマーク分析の一例(一部改変)
GHCでは、2018年度に第2回を開催予定です。同時改定の影響や2025年に向けた回復期病院の戦略について実データをもとに議論することで、回復期の医療と経営の質向上を目指します。より多くの医療機関の参加をお待ちしております。



