7対1の施設厳格化求める支払側、これに反対する診療側と早くも火花―中医協総会ほか
2015.6.10.(水)
来年度の診療報酬改定に向けて、厚生労働省は10日、中央社会保険医療協議会の総会と診療報酬基本問題小委員会を相次いで開き、入院医療をテーマに議論を行いました。下部組織である「入院医療等の調査・評価分科会」で実施された入院医療の実態調査結果も報告され、次期改定に向けて早くも論点が明確になってきています。
【関連記事】
看護必要度基準、16年度改定で早くも見直しか―入院医療分科会
地域包括ケア病棟、リハビリを週30単位以上実施するケースも―入院医療分科会
障害者施設、特殊疾患病棟の脳卒中患者、病態変動は療養病棟と同じ―入院医療分科会
この日のテーマは、(1)急性期入院医療(2)地域包括ケア病棟・在宅復帰の促進―の2点です。
(1)の急性期については、主に7対1一般病棟をターゲットに「より急性期にふさわしい病棟」の評価に向けた検討が進められました。
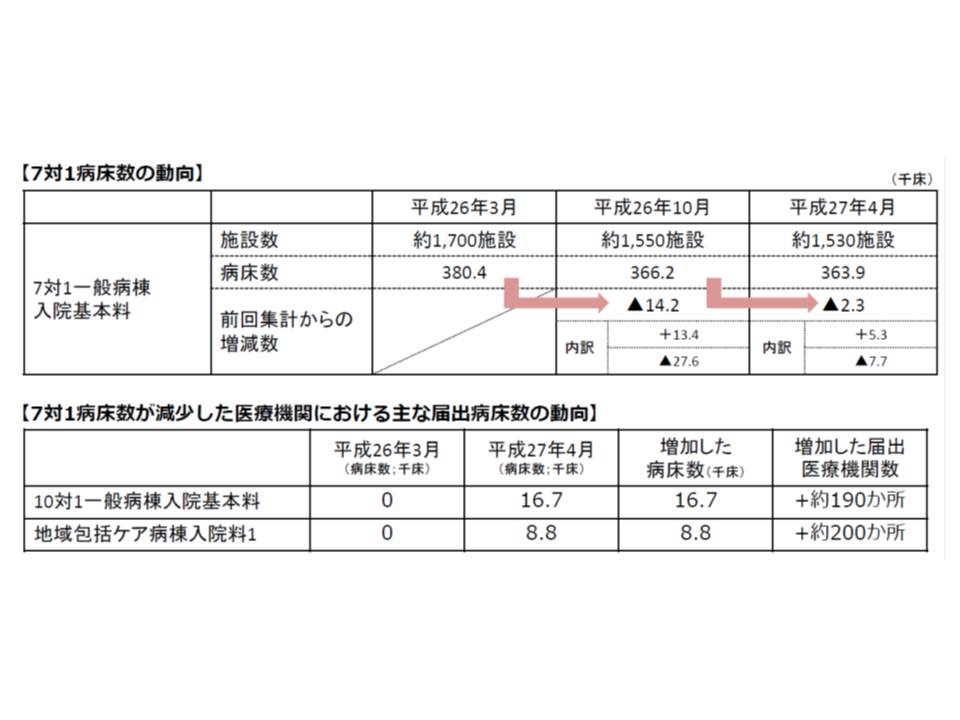
7対1一般病棟は、創設当初2-3万床程度と見込まれましたが、2014年3月には約38万400床と膨大な数の届け出がなされました。ここには「急性期にふさわしくない病棟・病床も含まれているのではないか」との指摘があり、12年度、14年度の診療報酬改定で施設基準の厳格化(平均在院日数の短縮や、重症度、医療・看護必要度の見直しなど)が行われています。
厳格化の影響で7対1病床数は減少し始め、14年10月には約1万4000床減の36万6200床になったことは既報のとおりです。10日に厚労省が発表した資料によると、7対1病床はさらに減少し、今年4月時点で36万3900床となっています(26年10月から約2300床減少)。届け出病院数は、今年4月時点で約1530施設になりました。
厳格化の中で、病院が「もっとも厳しい」と考えているのは「重症度、医療・看護必要度」の見直しのようです。ただし、「重症度、医療・看護必要度」のA項目2点以上・B項目3点以上の患者が15%以上という基準を満たす患者の割合は、全体で見ると26年度改定の前後で大きな変化は見られません。
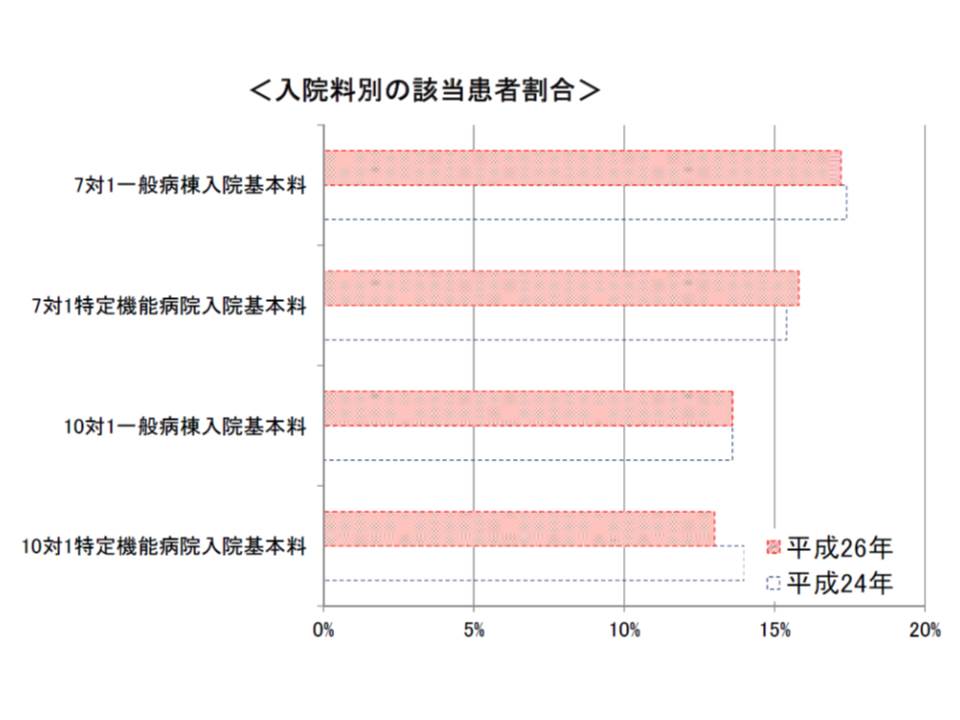
看護必要度要件は見直されたが、看護必要度基準を満たす患者割合は2014年度改定の前後で大きな変化はなく、2014年(平成26年)は一般病棟7対1で17.2%、一般病棟10対1で13.6%となっている。
この点に関連して、白川修二委員(健康保険組合連合会副会長)ら支払側委員からは「重症度、医療・看護必要度の基準を満たす15%以外の、つまり残りの85%の患者の状態像はどのようなものなのかを知りたい」との要望が出されました。白川委員は、「7対1病床数は減少しているが、我々の想定にははるかに及ばない。次期改定に向けて施設基準や算定要件の厳格化が必要と考えている」とも述べ、急性期、とりわけ7対1病棟の入院患者の実態を明らかにすべきと求めました。
しかし診療側の中川俊男委員(日本医師会副会長)は、「大学病院の入院患者であっても、治療を継続する中で状態が改善していく。すべての入院患者のうち重症度、医療・看護必要度を満たす患者が15%以上いるという基準は決して緩くはない。わが国では『状態が改善したので、すぐに転院』とはならない。そこが日本の医療の良さである」と述べ、「7対1に不適切な入院があるとすれば問題だが、我々はそうは考えていない」と強く反論しました。
次期改定でも「7対1の施設基準」が最重要テーマの1つになると予想されており、早くも診療側と支払側の間で火花が飛んでいます。
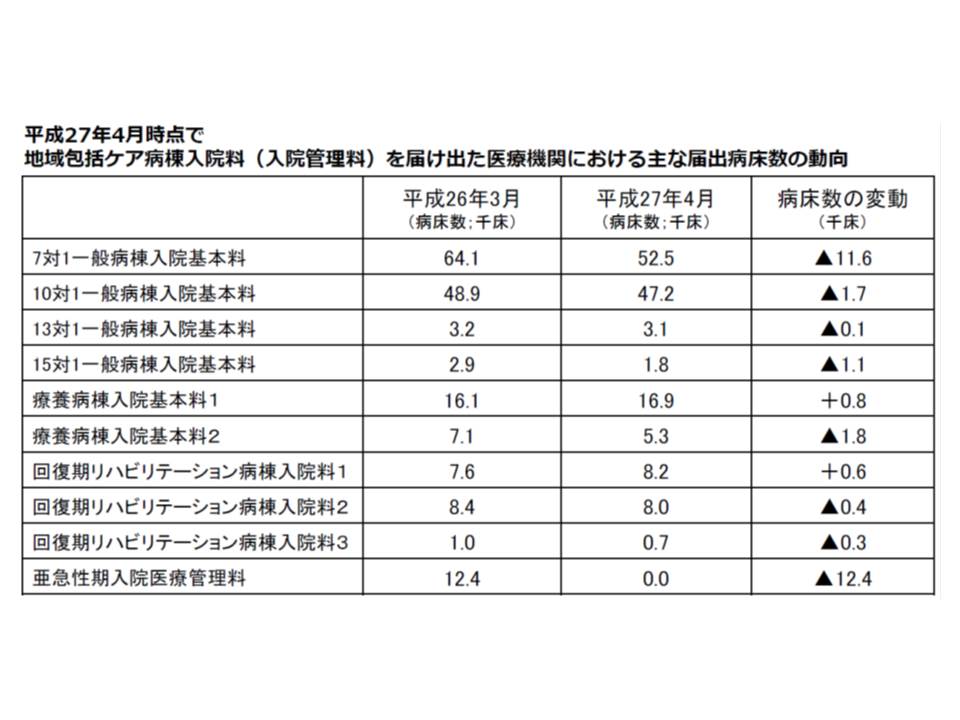
厚労省は「7対1病院が、ほかにどのような入院料を届け出ているのか」を病床規模別に調べています。それによると、特定機能病院や500床以上の大病院では「特定集中治療室管理用」や「救命救急入院料」が多く、200床未満の中小病院では「地域包括ケア病棟」「回復期リハ病棟」「療養病棟」などが多くなっています。10対1病院でも同様の傾向があります。
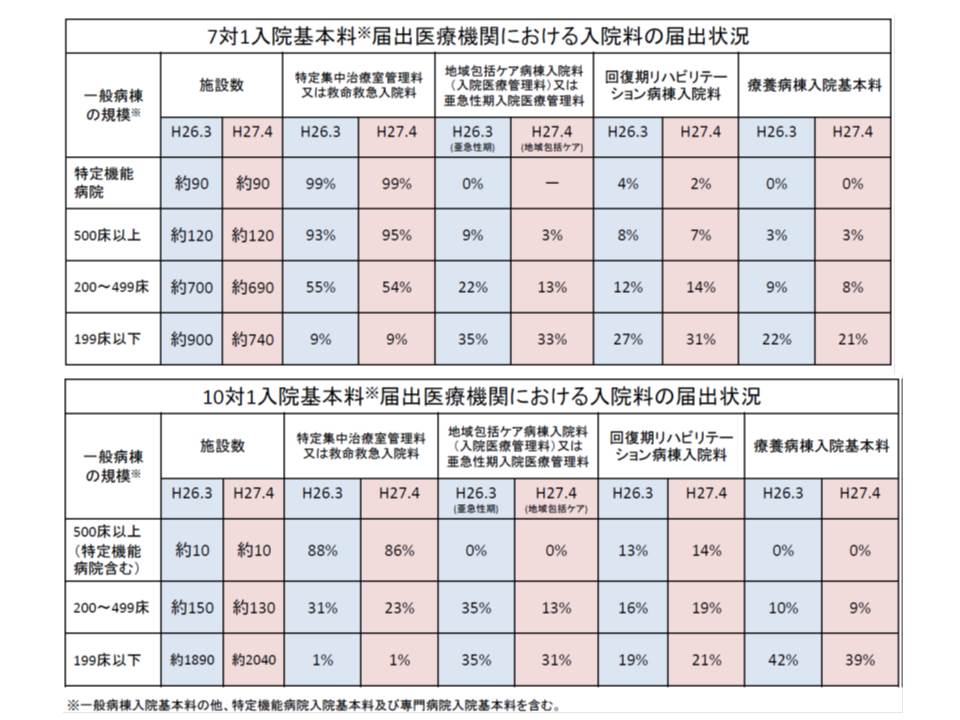
7対1・10対1を届け出ている病院のうち、特定機能病院や500床以上のところではICUなどを併設している割合が高いが、一方、200床未満の中小病院では「地域包括ケア病棟」や「回復期リハ病棟」などを併設する割合が高い
ただし、大病院の中にも「地域包括ケア病棟」や「回復期リハ病棟」を届け出ている所もあります。これについて、診療側の鈴木邦彦委員(日本医師会常任理事)は「大病院は高度急性期や急性期に特化すべきだ。病床稼働率維持のために地域包括ケア病棟などに転換することは、適正な地域連携を阻害する。稼働率維持はダウンサイジングで対応すべき」と述べ、「自治体病院の急性期病床数削減」や、「大病院における地域包括ケア届け出の制限」などを検討すべきと主張しました。一方で鈴木委員は「大病院が急性期に特化できるよう、特定集中治療室管理料や総合入院体制加算を手厚く評価すべき」とも付言しています。鈴木委員は、機能分化を「病院単位」で行うべきと考えているようです。
もっとも万代恭嗣委員(日本病院会常任理事)は、「病院単位の機能分化もあるが、病床機能報告制度などを考えれば、別の機能分化の形態もある」と述べ、大病院のケアミックスに理解を示しています。
診療側の中でも「機能分化」の考え方に温度差があることが分かり、次期改定はもとより、医療提供体制の再編に向けてどのような動きがあるのか注目されます。
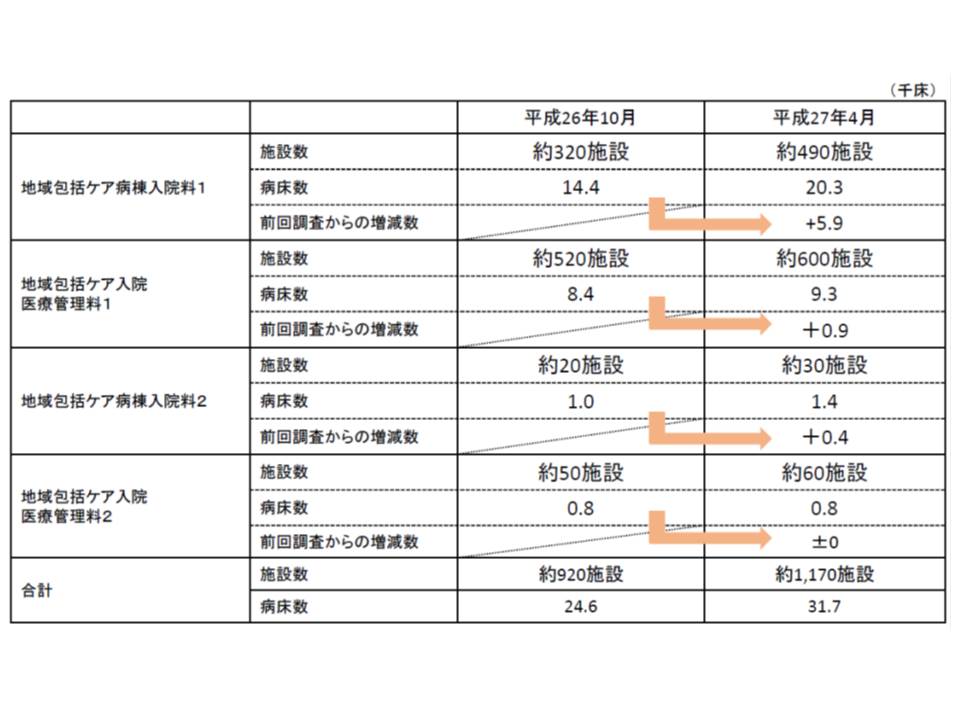
(2)の地域包括ケア病棟については、厚労省から「今年4月時点で約1170施設から、約3万1700床の届け出があった」ことが報告されました。14年10月時点で約920施設・2万4600床の届け出なので、順調に整備が進んでいると言えそうです。
ただし、厚労省保険局医療課の宮嵜雅則課長は「地域包括ケア病棟での受け入れが、特定の状態の患者(骨折・外傷など)に集中する傾向が見られる」と指摘し、地域包括ケアシステムの中で期待される役割を踏まえて「病態がより複雑な患者」や「在宅復帰が困難な患者」の診療に関する評価のあり方を検討してはどうかと提案しました。
この点に関連し、万代委員は「地域包括ケア病棟には、▽急性期後の患者受け入れ▽在宅復帰支援▽救急患者の受け入れ―という3つの役割が期待されているが、手術料が包括されているので、救急患者の受け入れを躊躇する病院もある。手術や高額な医薬品などは出来高算定とする方向で検討してほしい」と求めています。
複雑な病態の患者に適切な診療を行うという点に鑑みて、万代委員の提案は、今後、重要な論点となりそうです。
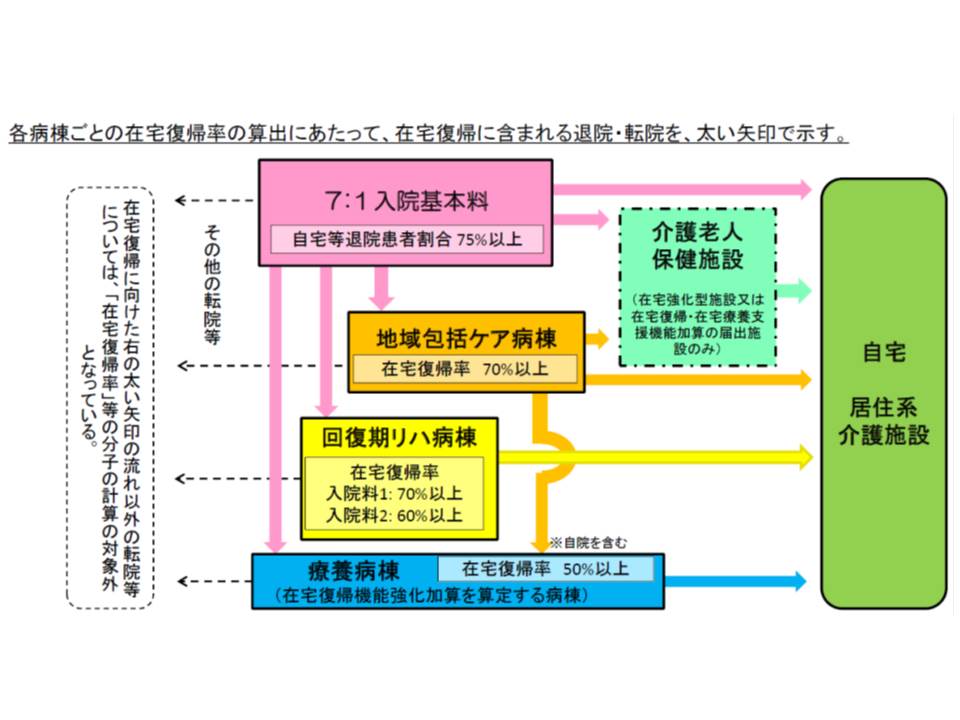
退院支援は、在院日数短縮が進む中で、多くの病院が苦労されているテーマの1つでしょう。7対1病棟や地域包括ケア病棟には施設基準として「在宅復帰率」が導入され、療養病棟1には「在宅復帰機能強化加算」が新設されるなど、厚労省も「退院支援」「在宅復帰支援」に力を入れていることが分かります。
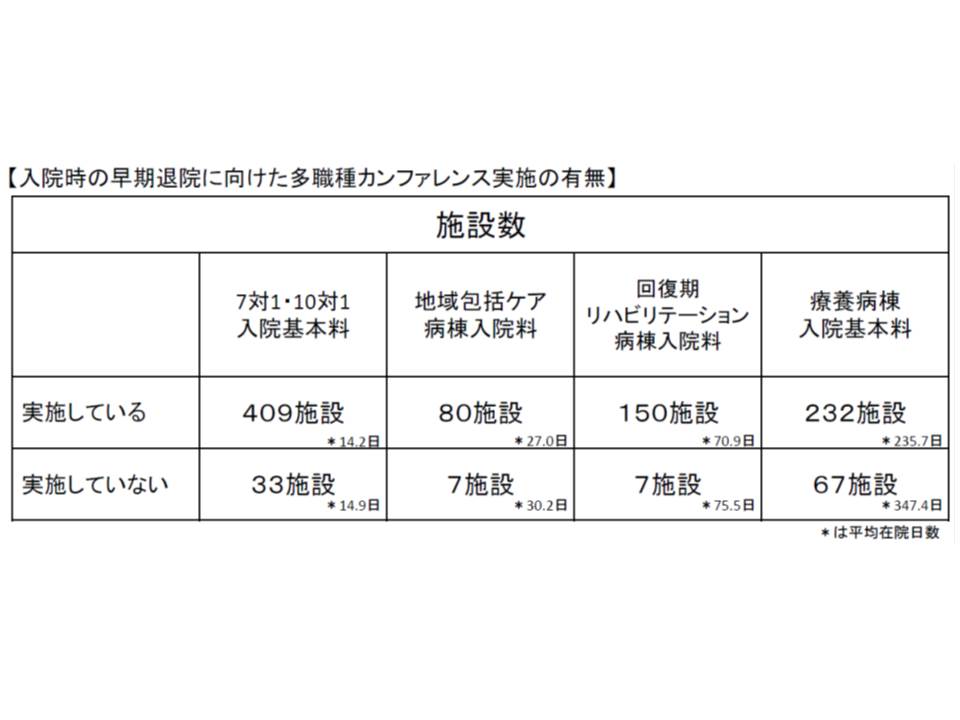
この点、厚労省は「入院時に、早期退院に向けた多職種カンファレンスを実施する施設が多い」という調査結果を報告しました。しかも、この取り組みを実施する施設では、実施していない施設に比べて在院日数が短いことも明らかになっています。
厚労省保険局医療課の担当者は「カンファレンスと在院日数との因果関係は不明」と前置きした上で、「在院日数に差があるのは事実である。特に、回復期リハ病棟や療養病棟では在院日数がかなり短くなっている」と説明しています。
宮嵜課長は、こうした状況を踏まえて「在宅復帰を支援するための院内の体制や、ほかの施設との連携の推進」を次期改定に向けた重要論点の1つに位置付けました。
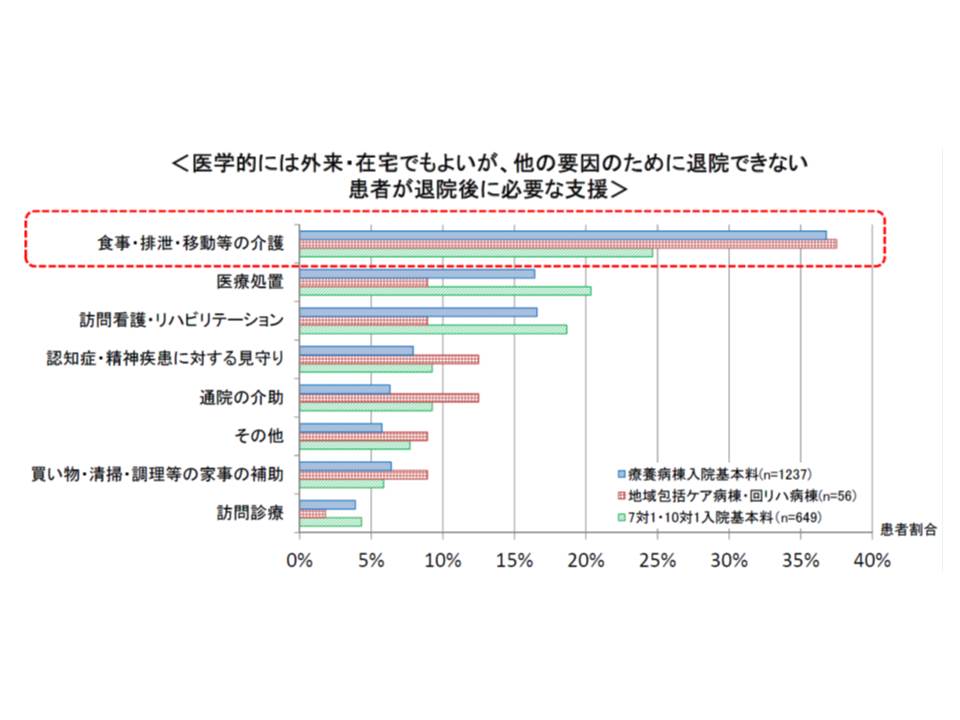
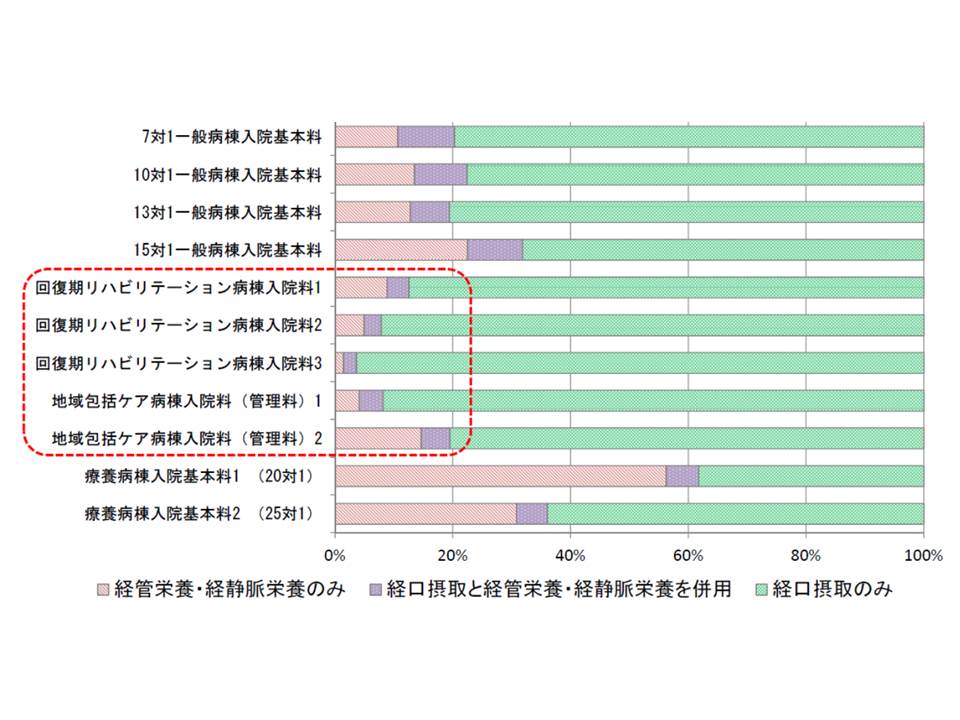
なお、医学的な理由以外で退院が困難な患者では「食事・排泄・移動などの介護」が必要なケースが多くなっています。この点、回復期リハ病棟や地域包括ケア病棟では「経口摂取できない患者」の受け入れ割合が低く、クリームスキミングが生じている可能性も疑われます。
在宅復帰支援に向けて、前述の「多職種による退院カンファレンス」の評価や、地域包括ケア病棟などの施設基準への「経口摂取困難な患者受け入れ実績」導入などが検討される可能性があります。
【関連記事】