院内・院外の歯科医師と連携した栄養サポートを診療報酬で評価―中医協総会
2015.11.5.(木)
2016年度の次期診療報酬改定では、栄養サポートチームに歯科医師を配置した場合の評価や、院外から歯科医師が訪問して院内スタッフと共同して栄養サポートを行った場合の評価を行ってはどうか―。このような医科・歯科連携推進方策が、4日に開かれた中央社会保険医療協議会の総会に厚生労働省から提案されました。
また栄養食事指導料の対象に「がん、摂食・嚥下困難、低栄養の患者」を加えるほか、入院・外来・在宅を通じた栄養食事指導料の整合性を図ることなども提案されています。
かねてから医科・歯科連携の重要性が指摘され、▽周術期口腔機能管理料の創設(2012年度改定)▽歯科医療機関連携加算の創設(2014年度改定)―など診療報酬上の評価も進められています。
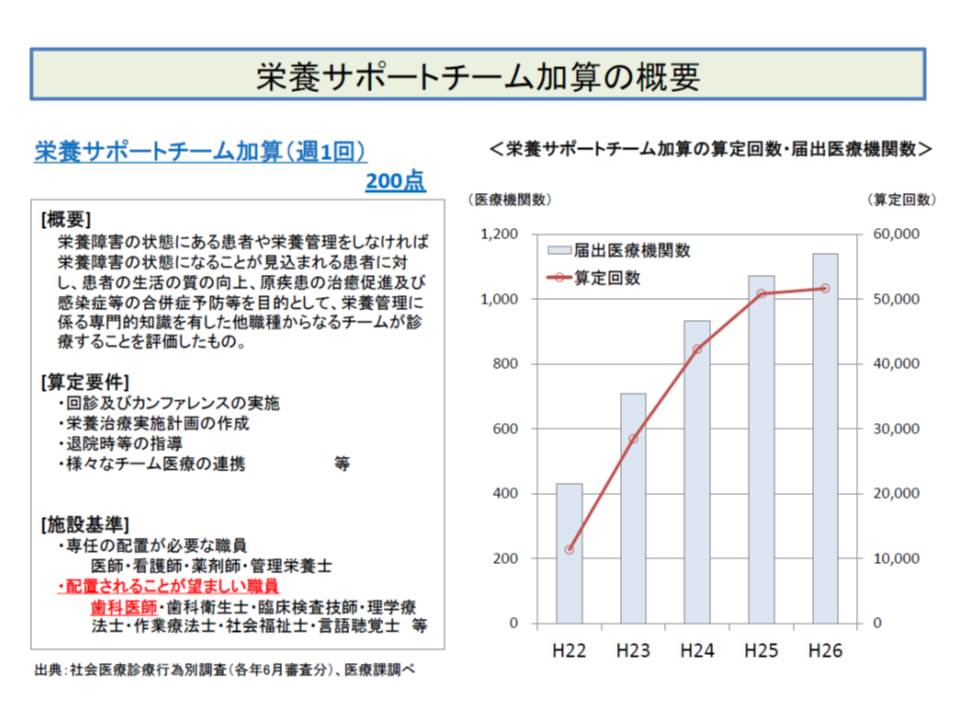
また、2010年度改定では「栄養サポートチーム(NST)加算」が創設されました。この加算は、専任の医師・看護師・薬剤師・管理栄養士からなるNSTを組織し、▽回診・カンファレンス▽栄養治療実施計画の作成▽退院時などの指導―を行うことを評価するものです。
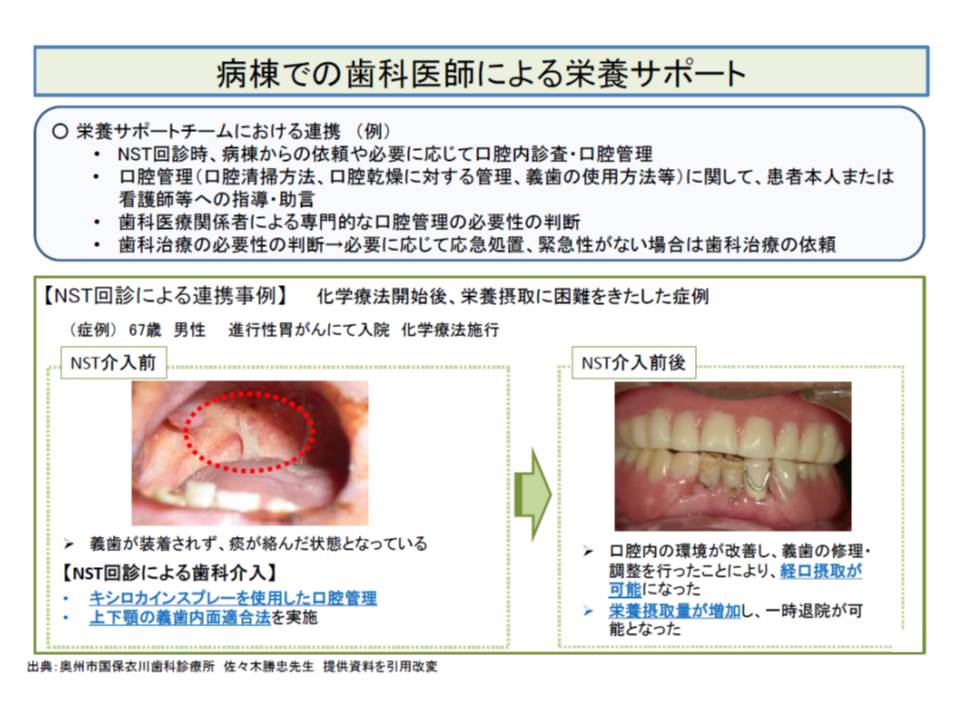
この加算に「歯科医師の参加」は義務付けられていませんが、NSTに歯科医師が参加することで、「口腔内の環境が改善し、食事の経口摂取が可能となる」→「栄養摂取量が増加」→「一時退院も可能になる」などの大きな効果があることが分かりました。
もっとも、歯科医師を配置している医療機関はそう多くはありません。そうした場合、院外の歯科医師と連携することが同様の効果が上がることが期待できます。
こうした状況を踏まえ、厚労省保険局医療課の宮嵜雅則課長補佐は次の2つの提案を行いました。
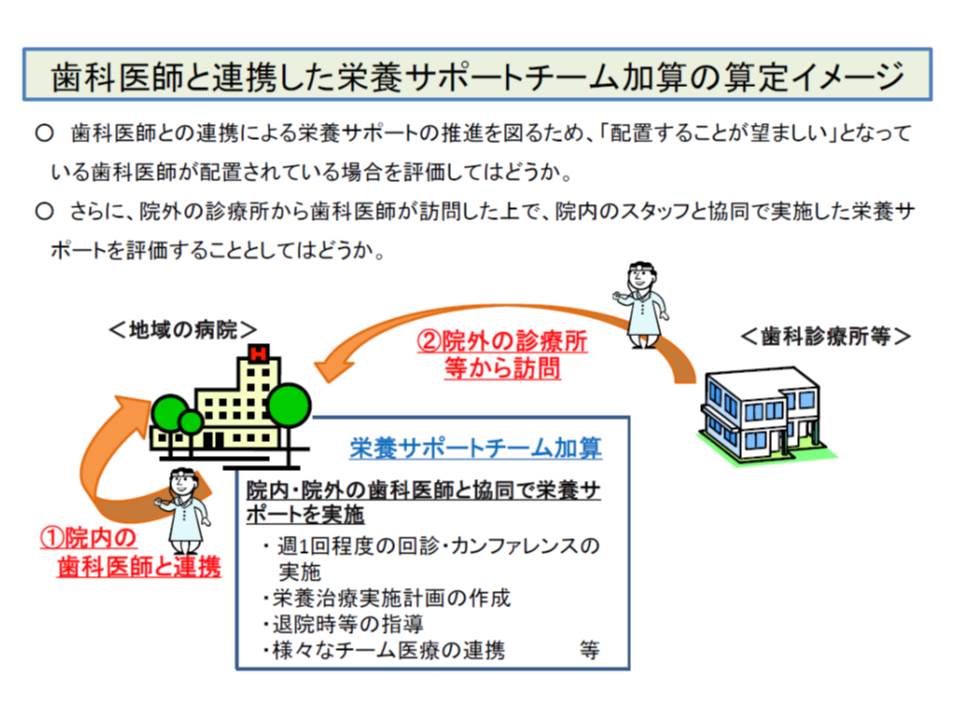
(1)NSTに歯科医師が配置されている場合の評価を行う
(2)院外の診療所などから歯科医師が訪問した上で、院内スタッフと協働で栄養サポートを実施することを評価する
この提案に特段の反論は出ておらず、今後は具体的な制度設計(例えば、(1)をNST加算の加算とするのかなど)を厚労省内で行うことになります。ただし、支払側の幸野庄司委員(健康保険組合連合会理事)は「院内に専任の歯科医師がいる(1)のケースと、院外の歯科医師と連携をする(2)では、評価(点数)に差を付けるべきであろう」と注文を付けています。
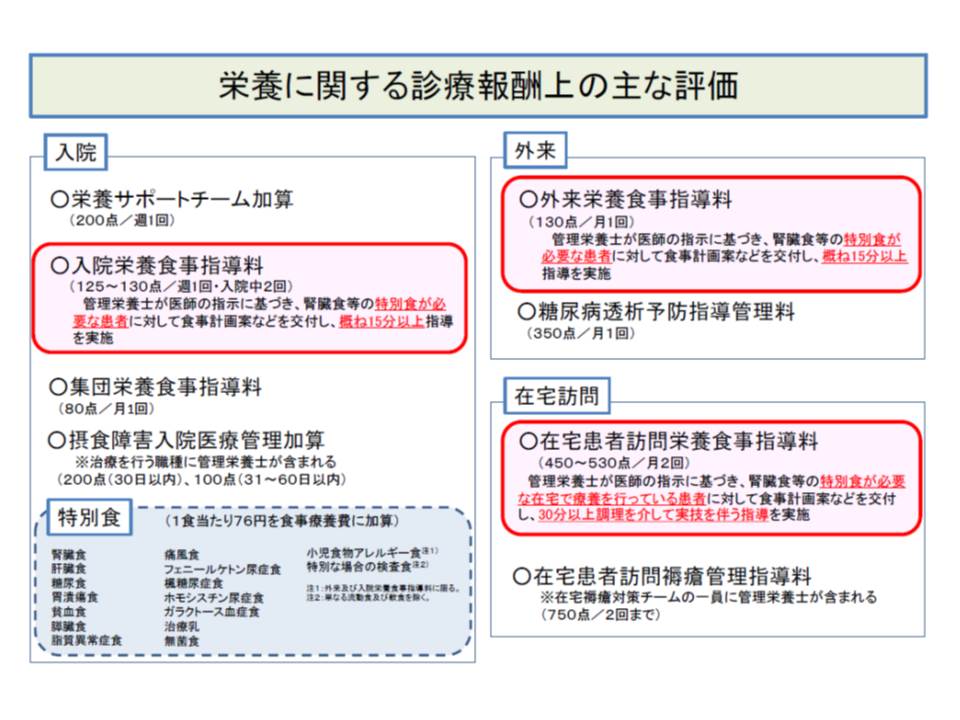
栄養食事指導は、慢性期はもちろん、急性期でも高齢の患者が増加する中で重要性を増していきます。現在、診療報酬上は次のような評価が行われています。
▽入院:入院栄養食事指導料、栄養サポートチーム加算など
▽外来:外来栄養食事指導料など
▽在宅:在宅患者訪問栄養食事指導料など
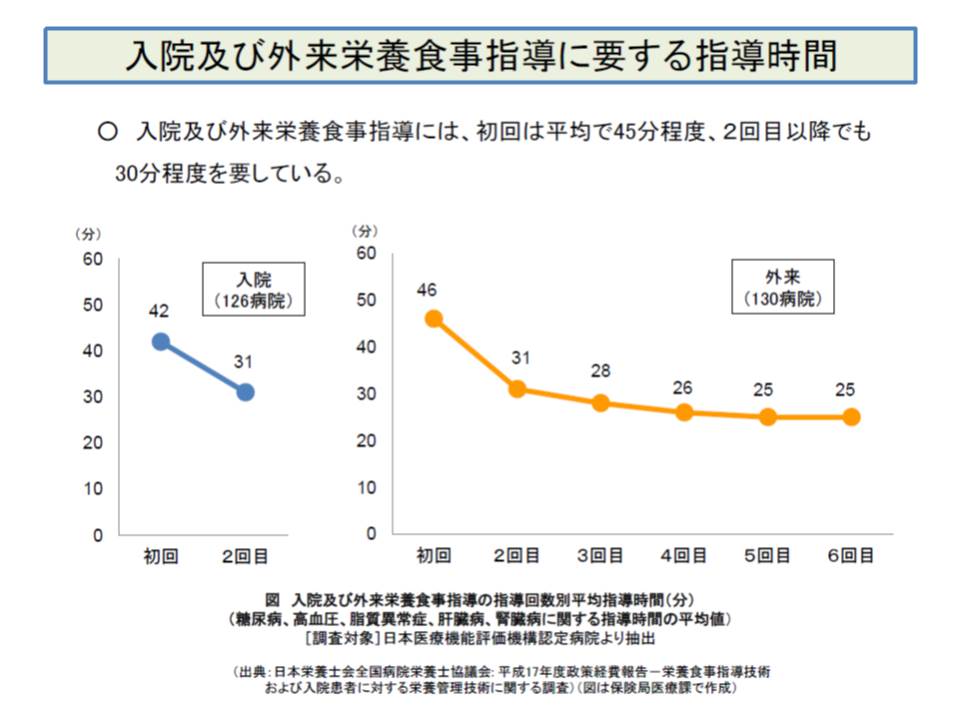
入院・外来・在宅それぞれの栄養食事指導料は、医師の指示に基づいて管理栄養士が「具体的な献立によって指導を行う」ことを評価するものです。この指導には、平均で初回は45分、2回目以降は30分程度かかることが日本栄養士会全国病院栄養士協議会の調査からわかっています。また、高齢者では指導内容の理解に時間がかかるケースも少なくなく、高齢患者の増加によって「より長時間、しっかりとした指導を行うべきではないか」との指摘もあります。
この点、在宅の指導料を算定するためには「30分以上の指導」をしなければいけませんが、入院と外来の指導料は「15分以上の指導」をすれば算定でき、実態に合致していないと厚労省は考えているようです。
また、栄養食事指導料の対象は「特別食(腎臓食、肝臓食、糖尿職、無菌食など)が必要な患者」に限られています。しかし、例えば、化学療法中の患者では「症状などに応じたきめ細かな食事の工夫と指導を行うことで、低栄養のリスク軽減に効果がある」ことなどが研究から明らかになっています。
こうしたことを踏まえて宮崎医療課長は、栄養食事指導について次のような見直しを行ってはどうかと提案しました。この提案に特段の反対意見は出ていません。
▽入院栄養食事指導料、外来栄養食事指導料について、より長い時間の指導(例えば30分以上)を評価する
▽入院・外来・在宅それぞれの栄養食事指導料の対象に、「がん患者」「摂食・嚥下困難患者」「低栄養の患者」を含める
▽在宅患者訪問栄養食事指導料について、指導内容に「在宅での栄養の改善に有効な実践的な指導」を含める
4日の中医協総会では、小児・周産期医療に関連する事項も議題となりました。診療報酬改定の基本方針を議論する社会保障審議会・医療部会では複数の委員から「診療報酬でも少子化対策を意識するべきではないか」との指摘が出ており(関連記事はこちら)、これに一部応える内容と言うこともできるでしょう。
具体的には次のような提案が、厚労省の宮嵜医療課長から行われています。
(A)小児入院医療管理料の算定患者が退院した月に、「在宅療養指導管理料」や「在宅療養指導管理材料加算」など在宅医療の導入に係る項目の算定を認める(現在は不可)
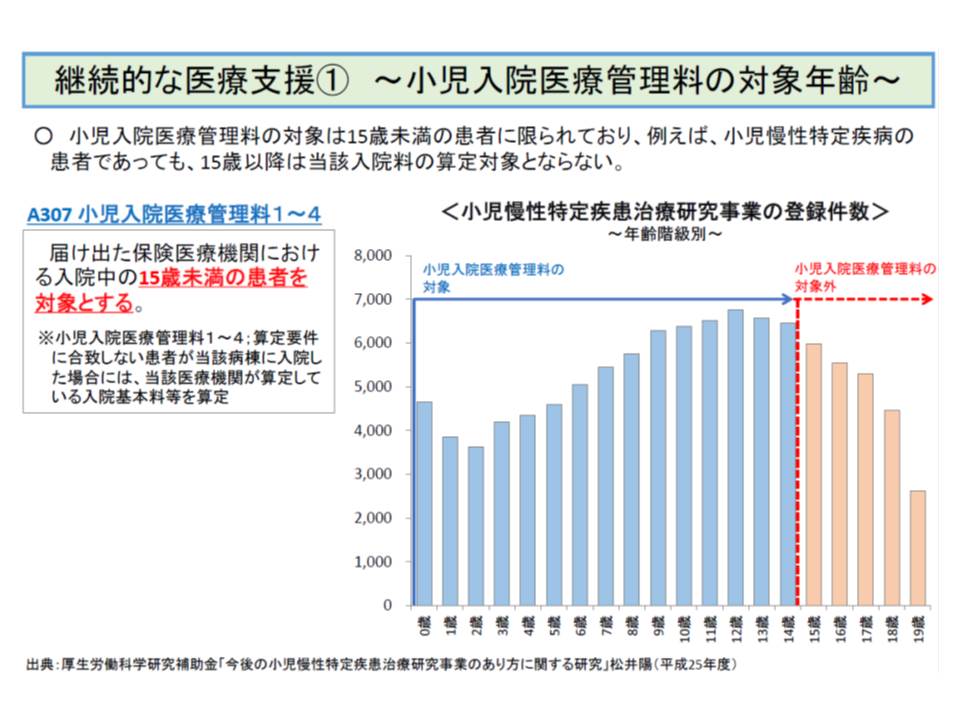
(B)小児慢性特定疾患(小児がんや慢性腎疾患、慢性呼吸器疾患など)などについては、小児入院医療管理料の対象年齢の上限を引き上げる(現在は15歳未満)
(C)医療型短期入所サービス(障害福祉サービス)の利用中も、医療上の専門的な処置について診療報酬上の評価を行えるよう、診療報酬と障害福祉サービスの給付調整ルールを明確にする
(D)ハイリスク妊娠管理加算の対象に「精神疾患に罹患している患者」を加える
なお、(D)に関連して、ハイリスク分娩管理加算の対象患者も拡大される可能性があります。
【関連記事】
ICUの看護必要度A項目、項目毎の重み付けを変えて「4点以上」を重症患者に―中医協総会
二次救急で再診後、緊急で即日入院した場合などの評価を充実―中医協総会
2014年度改定後に病院の収支は若干悪化するも、療養は現状維持―医療経済実調結果