肺炎患者に対する救急医療管理加算、都道府県で審査基準が大きく異なる可能性―GHC湯原が分析
2016.7.11.(月)
肺炎の患者について救急医療管理加算を算定している割合は、都道府県によって大きく異なり、この背景には都道府県によって救急医療管理加算の請求を『査定する基準』が異なる可能性がある―。
GHCアソシエイトマネジャーの湯原淳平は、このような分析を行っています。
肺炎患者の救急医療管理加算算定率、最高は87%、最低は14%
お伝えしているように、「社会保険診療報酬支払基金の都道府県支部間」「支払基金と国民健康保険団体連合会の間」でレセプトの審査基準が異なっていると指摘されます。こうした差異は、医療機関経営や保険者財政に影響を及ぼすことはもちろん、データの利活用を妨げる要因にもなっています。
こうした点を解消し、医療ビッグデータの活用を進めるために、厚生労働省が「データヘルス時代の質の高い医療の実現に向けた有識者検討会」を設置しています(関連記事はこちらとこちらとこちらとこちら)。
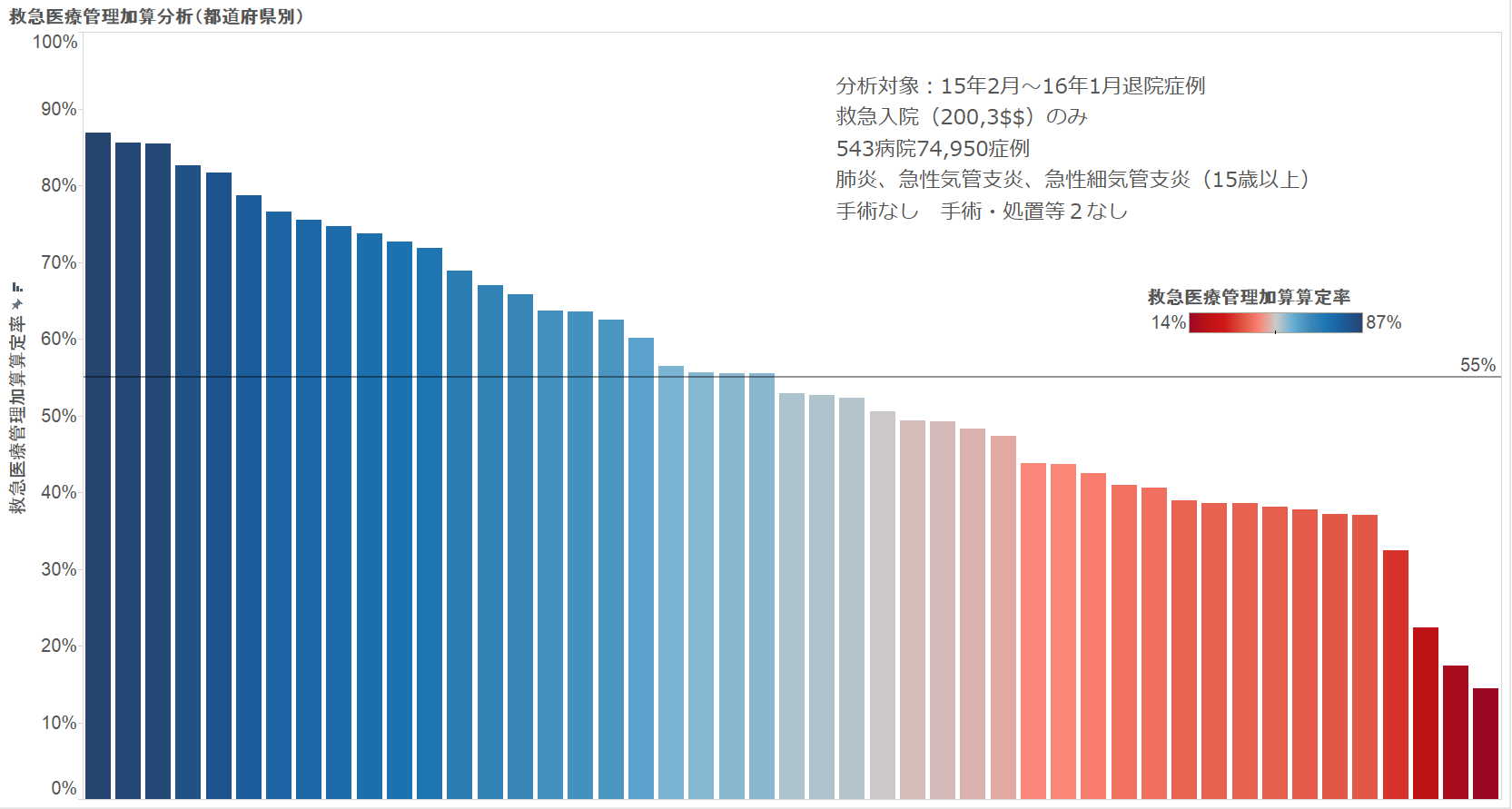
そうした中、GHCアソシエイトマネジャーの湯原は、全国543の病院からGHCにご提供いただいたデータをもとに、都道府県によって「肺炎症例における救急医療管理加算の算定率」がどのようになっているのかを分析しました。
具体的には、救急で入院した肺炎患者【040080x099x0xx:肺炎、急性気管支炎、急性細気管支炎(15歳以上)、手術なし、手術・処置等2なし】のうち、『救急医療管理加算』を算定している患者の割合を、病院が所在する都道府県別に比較したものです。
それによると、加算の算定率は最高の都道府県で87%、最低の都道府県で14%(平均55%)という大きな差異のあることが分かりました。なお、肺炎でICU、HCUに入るケースはごく限られるため、今回のデータでは「救急医療管理加算を算定できないICU、HCU入室期間の除外」は行っていません。
このバラつきの背景には、もちろん「各病院における算定状況(例えば算定漏れ)」があることが考えられますが、全国の病院でコンサルティングを行う湯原は、自身の経験も踏まえて「都道府県によって査定の状況(つまり審査基準)が大きく異なっている可能性が高い」と指摘します。
救急医療管理加算は、入院初期の救急患者に対しては濃厚な検査・治療が必要なことから、医療機関の負担を考慮して入院から7日間に限り、加算1では1日につき900点、加算2では同じく300点を算定できるものです。
加算1を算定できる患者は、▽吐血、喀血または重篤な脱水で全身状態不良の状態▽意識障害または昏睡▽呼吸不全または心不全で重篤な状態▽急性薬物中毒▽ショック▽重篤な代謝障害(肝不全、腎不全、重症糖尿病など)▽広範囲熱傷▽外傷、破傷風などで重篤な状態▽緊急手術、緊急カテーテル治療・検査またはt-PA療法を必要とする状態―に限定され、これらに「準ずる重篤な状態」である患者については加算2を算定できます。
とくに後者(加算2)の「準ずる重篤な状態」の解釈(審査基準)が都道府県によって大きく異なっている可能性があります。
仮に、臨床上まったく同じ状態の肺炎患者が救急搬送された場合、A県では救急医療管理加算を算定でき、B県では算定できない(査定される)という状況は不合理と言わざるを得ません。こうしたデータも踏まえた、「審査における差異の早急な解消」が待たれます。
【関連記事】
都道府県の支払基金と国保連、審査基準を統一し共同審査を実施すべき―質の高い医療実現に向けた有識者検討会で構成員が提案
レセプト審査基準の地域差など、具体的事例を基にした議論が必要―質の高い医療実現に向けた有識者検討会
支払基金の改革案に批判続出、「審査支払い能力に問題」の声も―質の高い医療実現に向けた有識者検討会
診療報酬審査ルールの全国統一、審査支払機関の在り方などをゼロベースで検討開始―厚労省が検討会設置
診療報酬の審査を抜本見直し、医師主導の全国統一ルールや、民間活用なども視野に―規制改革会議WG
ゲムシタビン塩酸塩の適応外使用を保険上容認-「転移ある精巣がん」などに、支払基金
医療費適正化対策は不十分、レセプト点検の充実や適正な指導・監査を実施せよ―会計検査院
レセプト病名は不適切、禁忌の薬剤投与に留意―近畿厚生局が個別指導事例を公表
16年度診療報酬改定に向け「湿布薬の保険給付上限」などを検討―健康・医療WG
団塊ジュニアが65歳となる35年を見据え、「医療の価値」を高める―厚労省、保健医療2035