「医師誘発需要」か「患者の希望」か―高齢先進国ニッポンを考える(4)
2016.3.17.(木)
経済財政諮問会議の専門調査会「政策コメンテーター委員会」を務める井伊雅子氏(一橋大学国際・公共政策大学院教授)によれば、生活習慣病の外来診療のデータを解析すると、人口に占める医師の密度が高い地域ほど患者の診療間隔が短くなる傾向があるようです。受診間隔の地域格差は一体何に起因しているのでしょう。1つには、医療機関同士の競争が過熱し、患者を囲い込もうとして新たな需要を生み出す「医師誘発需要」が影響していると考えられそうです。井伊氏に詳しく伺いました。
国民医療費が40兆円の大台に乗り、特に薬剤費を適正化させる必要性が叫ばれているが、当の医療現場の意識は必ずしも高いとは言えない。
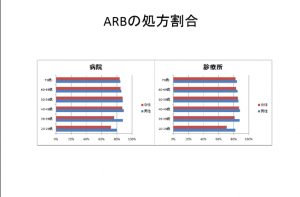
高額な降圧剤として知られる「アンジオテンシンII受容体拮抗薬」(ARB)の処方が地域によってどのように異なるかを明らかにするため、全国健康保険協会(協会けんぽ)からレセプトデータ(2013年4-7月)を提供してもらい、大阪府済生会吹田病院の関本美穂麻酔科医長と分析した(図表1)。すると、降圧剤全体に占めるARBの処方割合は全国のどの医療圏でも8割前後で、患者の年齢や性別による目立った差は認められなかった。
この結果を海外の医療関係者に伝えると驚かれる。諸外国では、ARBの処方割合は2割程度のケースが多いからだ。欧米諸国では、より安価で有効性や安全性も劣らない「カルシウム拮抗薬」、「利尿薬」「ACE阻害薬」などの降圧剤がまず処方され、ARBは次のステップとされるケースが多い。これに対して日本では、多くの医療機関が最初からARBを選択している可能性が高い。
これについて現場の医師らにコメントを求めると、「診療ガイドラインに基づいて処方しただけだろう」といった答えが多いが、中には「現在の診療ガイドラインは費用対効果を考慮していない」という声もある。
前回も紹介したように、プライマリ・ケア領域の統一的な診療ガイドラインは、日本にはそもそも存在せず、このことが日本の外来診療の標準化を妨げる大きな要因の1つだろう。
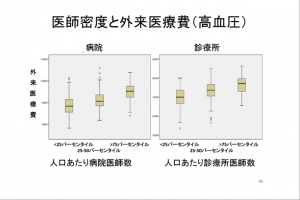
関本氏との調査では、医師密度が高くなると医療費が増加する傾向が高血圧症と糖尿病でそろって認められた(図表2)。また、人口1000人当たりの医師数が1人増えると、患者1人当たりの医療費は3000円から4000円に増加することも分かった。糖尿病と高血圧症以外の疾患も含めれば、増加額はかなりの大きさになるだろう。
この調査では、医師密度が高まるほど外来患者の受診間隔が短くなる傾向も認められ、これが医療費を膨らませる要因だと考えられる。
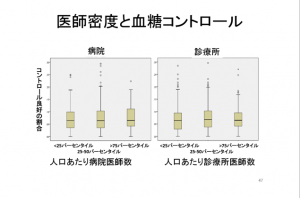
前回も触れた通り、受診回数に比例して治療成績が向上するのなら頻回な受診が問題だとは言い切れないが、受診の回数が増えても成績が変わらないのであれば効率化の余地があるとみるべきだろう。そこで、特定健診(40歳以上を対象とした、いわゆるメタボ健診)を2013年に受けた人を対象に、医療機関への受診間隔と疾患コントロール(血圧コントロール、血糖値コントロール)の関連性を操作変数法で推定すると、両者に関連性はほとんどなかった(図表3)。これは、頻回な受診の妥当性が極めて低いことを示している。
頻回な受診は、患者側が望んだ結果である可能性も否定できないし、こうした希望を医師が汲んで回数を増やしたのかもしれない。しかし、いずれにせよ医学的な必要性を示す根拠を伴わないのであれば、こうした「医師誘発需要」が好ましいとは言いがたい。受診間隔を標準化して必要最小限にすべきだろう。
「岩盤規制と複雑な制度がこの国の医療現場を縛り付けている」「医療に市場原理を導入して効率化を進めるべきだ」という主張をよく耳にするが、日本では診療報酬の多くが出来高で請求でき、医師の裁量も過剰なまでに認められている。現場が提供している医療の中身に行政がほとんど介入しないという、世界にも類を見ない自由放任主義的な医療体制だと言える。
都市部での病院乱立と、自由競争の現実にもっと目を向けるべきだ。市場原理の導入が医療改革の特効薬なら、日本の医療はとっくに効率化され、医療費も適正化されているはずだ。しかし、実際は医療サービスのばらつきや無駄が見られる。より多くの患者を抱え込もうと、自由競争が「医師誘発需要」をもたらしている可能性は否定できず、これが国の財政を圧迫し、医療現場も疲弊している。
これからは、コストと質のバランスに着目して医療の費用対効果を検証したり、医療の中身に行政がもっと介入したりして、サービスの標準化を進めるべきだろう。入院医療の診療報酬には近年、医療の質を評価する概念が取り入れられつつあるが、プライマリ・ケアなど外来診療の領域ではこうした仕組みはほぼ皆無だ。優秀な総合診療専門医が育ち普及しない限り、外来診療の改善も地域医療の再編も進まないだろう。
連載◆高齢化先進国ニッポンを考える
(1)医療効率化後進国が日本の実態
(2)「日本は低医療費国家」は事実か
(3)医療費抑制は本当に「痛み」なのか
(4)「医師誘発需要」か「患者の希望」か
(5)日本の第三次医療改革はプライマリ・ケア制度の整備