指定難病患者等データ、オンライン登録で患者・指定医双方の負担軽減を図れないか—難病対策委員会
2020.2.3.(月)
指定難病や小児慢性特定疾患の病態解明や治療法開発に向けて、まず「軽症者から重症者まで網羅的なデータベース」を構築し、これとNDBや介護DBと連結し、解析を進めていくことが重要である。
軽症者のデータ登録を進めるために、オンラインによって指定医がデータ登録を行う仕組みを構築し、指定医・患者双方の負担軽減を図れないか。まず先行する「がん登録」制度を参考に検討を進めるべきである―。
1月31日に開催された厚生科学審議会・疾病対策部会「難病対策委員会」と、社会保障審議会・児童部会「小児慢性特定疾患児への支援の在り方に関する専門委員会」との合同会議で、こういった議論が行われました。

1月31日に開催された、「第64回 厚生科学審議会 疾病対策部会 難病対策委員会」と「第40回 社会保障審議会 児童部会 小児慢性特定疾患児への支援の在り方に関する専門委員会」の合同開催
患者データの収集・利用目的・第三者提供などの規定を難病法等に整備する方向
「指定難病への医療費助成」や「難病医療体制の構築」などの難病対策は、2015年1月に施行された難病法(難病の患者に対する医療等に関する法律)に基づいて実施されています。難病法の附則では、「施行後5年以内を目途に、施行状況を勘案して必要があれば見直しに向けた検討を行う」旨が規定されており、また小児の難病である「小児慢性特定疾患」対策を規定する改正児童福祉法でも、同様の見直し規定があることから、厚労省は施行から5年を迎える今年(2020年)1月を1つの目標に据え、難病等の制度見直しに向けた検討を行っています。
これまでに合同会議で「論点整理」を行い(2019年6月)、個別論点について▼医療費助成の在り方、治療研究の推進、医療提供体制の整備に向けた技術的事項などを検討する「難病・小児慢性特定疾病研究・医療ワーキンググループ」▼療養生活の環境整備、就労支援、福祉支援、小児の自立支援の在り方などに関する技術的事項などを検討する「難病・小児慢性特定疾病地域共生ワーキンググループ」―で専門的な検討を行ってきました(2019年末・2020年初めにそれぞれ報告書を取りまとめ)。
また後者の「地域共生ワーキング」では、軽症者の登録を促すために「福祉サービスを充実させる」方針などを強調しています。
もっとも、両ワーキングで方向が必ずしも明確になりきらなかった部分もあり、合同会議では▼医療費助成の対象とならない患者のデータ登録▼調査・研究▼療養生活支援が行き届くようにするための方策▼難病相談支援センターや地域協議会等の地方自治体の取り組みを促す方策―の4つの論点について、さらに詰めの議論を行い、今春(2020年春)に合同会議としての意見取りまとめを行う方針を明確にしています。
ところで、「研究・医療ワーキング」の議論・報告にあるとおり、「より多くの(可能であれば全員)軽症者が登録する」ことを目指していきますが、現在でも「軽症者のデータを登録する」仕組みは存在します。
一方、「データベース関連」についての規定は法律上(難病法など)存在しません。法律に規定しなければならない事項として「データベース」関連項目があります。難病の病態解明や治療法開発などのためには、難病に関するデータベースとNDB(特定健診・医療レセプトデータを格納)との連結解析が期待されますが、そのためには難病等のデータベースについて▼収集の範囲▼利用目的▼第三者提供―などを法律で一定程度明確に定める必要があるのです(こうした規定がないデータベースとNDBとを連結すれば、重要な個人情報が漏出しかねない)。
そこで合同委員会では、「軽症者のどこまでをデータ登録の対象に含めるべきか」「データ登録は誰が行うべきか」という点について議論を行いました。非常に細かく、法律上の規定には関係が薄いようにも思われますが、技術的な細部の実現可能性も含めた議論をしなければ法規定が「画餅に帰してしまう」恐れもあるため、厚生労働省健康局難病対策課の担当者は「制度設計に関する大きな議論と、細部の技術的事項とを並行して進めてもらう」考えを示しました。
まず軽症者のどこまでをデータ登録対象に含めるかについては、▼医療費助成を申請するかどうかにかかわらず、データの登録を受け付ける▼医療費助成の申請を行った患者について、認定結果にかかわらずデータの登録を受け付ける―という2つの考え方があります。
また前者(医療費助成申請者以外のデータ登録も受け付ける)の考え方に立って、誰がデータ登録を行うかを考えると、▼指定医が登録する▼自治体職員が登録する―の2つの手法が考えられます。
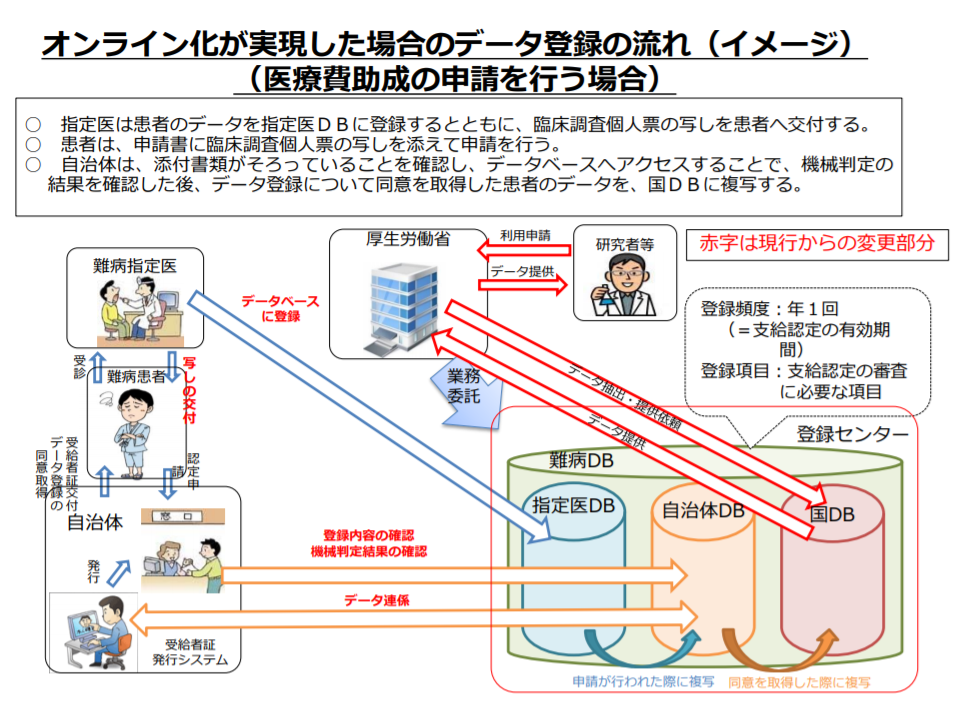
オンライン登録のイメージ・医療費助成申請を行う場合(難病対策委員会2 200131)
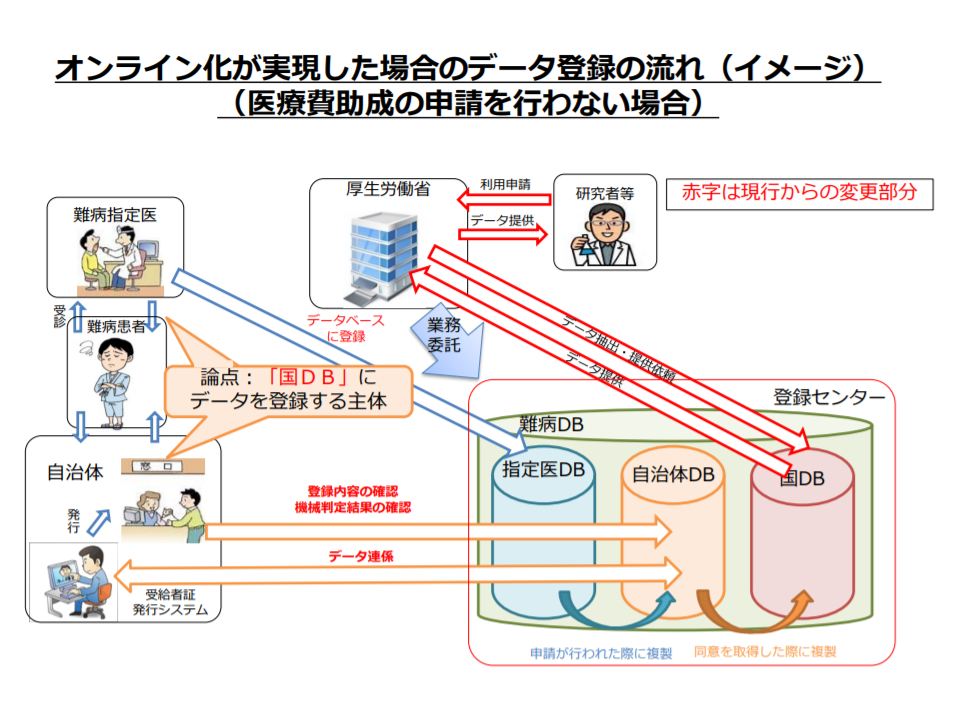
オンライン登録のイメージ・医療費助成申請を行わない場合(難病対策委員会3 200131)
指定医が登録することとなれば、患者側の負担は小さくなりますが、医師側の負担は非常に大きくなります。一方、自治体による登録では、指定医の負担は小さく済みますが、患者側の負担が大きくなってしまうというデメリットがあります。

難病患者データを指定医が登録する場合、自治体が登録する場合のメリット・デメリット(難病対策委員会4 200131)
この点、患者視点に立つことが重要ですが、多忙な指定医の負担軽減も非常に大事な視点となります。そこで、指定医が登録することによって患者の負担を軽減するとともに、「オンラインでの登録の仕組み」を整備し、指定医の負担軽減も実現することが重要な検討テーマとなるのです。
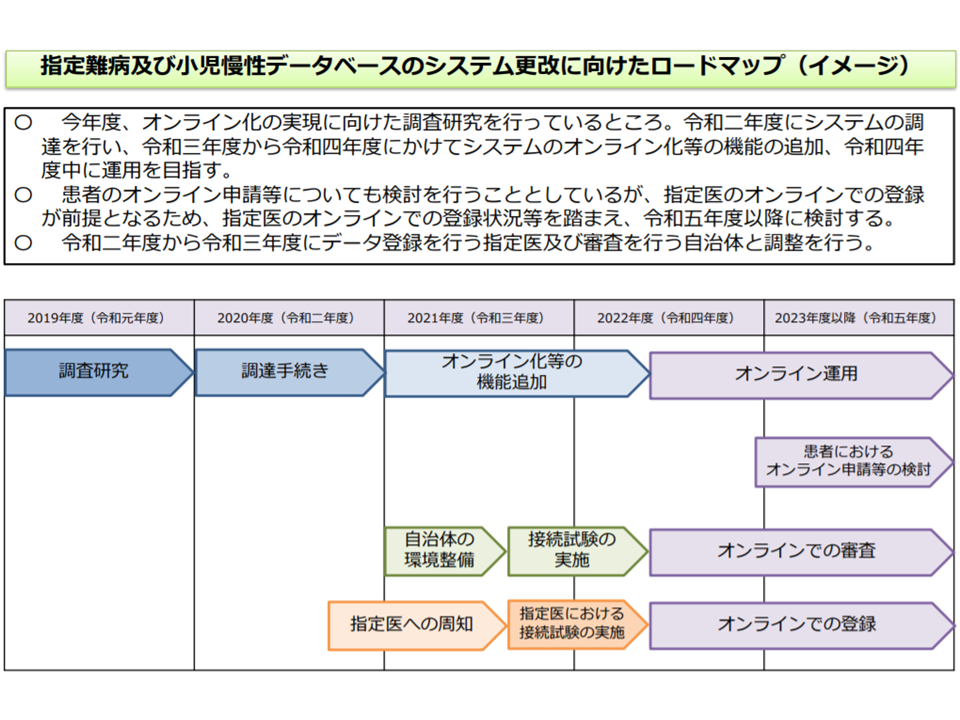
オンライン登録スケジュールイメージ(難病対策委員会3 200131)
ただし、▼院内のネット接続可能な業務系システム(オンライン登録を行う場合にはこちらを使用することになる)とネット接続不可能な電子カルテ等システムとのデータ連携をどう確保するのか▼顕名データである難病等のデータベースについて、セキュリティをどう確保していくのか―など、さまざまな論点があり、議論は一筋縄では進みません。この点、委員からは「顕名のデータベースとして先行している『がん登録』制度に倣ってはどうか」との指摘が出され、厚労省で詳しい資料を基にさらに議論を進めることになっています。
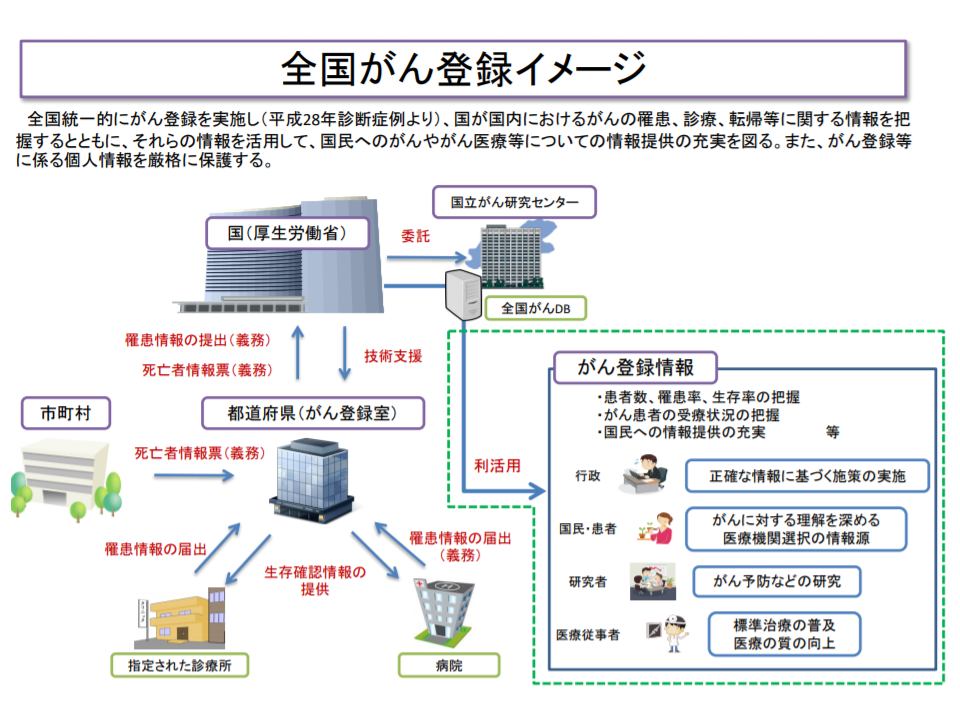
全国がん登録のイメージ(難病対策委員会5 200131)
こうしたオンライン登録の仕組みが整備されれば、登録負担が減少し、軽症者のデータも集まりやすくなると考えられます。こうした悉皆性の高いデータをもとに病態解明や治療法開発などが進むこと、さらに、軽症者への福祉サービス提供の充実などを進めることで、軽症者自身が「データ登録に積極的になる」という相乗効果が生じることに期待が集まっています。
【関連記事】
医療費助成対象とならない指定難病患者、「登録者証」発行するなどデータ登録を推進―難病等研究・医療ワーキング
指定難病等の「軽症患者」に、医療費助成とは異なる別の支援策を検討してはどうか―難病等研究・医療ワーキング
「難病等の登録法」制定し、軽症者データも集積すべきではないか―難病等研究・医療ワーキング
難病対策の見直し、大前提は「公平性、制度の安定性」の確保—難病対策委員会
難病の治療法開発等のため、軽症者含めた高精度データベース構築が不可欠—難病対策委員会
2020年1月に向け、難病対策・小児慢性特定疾患対策の見直しを検討―厚科審・疾病対策部会
膠様滴状角膜ジストロフィーとハッチンソン・ギルフォード症候群を2019年度から指定難病に追加—指定難病検討委員会
「MECP2重複症候群」や「青色ゴムまり様母斑症候群」など38難病、医療費助成すべきか検討開始—指定難病検討委員会
「患者申出を起点とする指定難病」の仕組み固まる、早ければ2019年度にもスタート―難病対策委員会(2)
まず指定難病と小児慢性特定疾患のデータベースを連結し、後にNDB等との連結可能性を検討―難病対策委員会(1)
患者申出を起点とする指定難病の検討、難病診療連携拠点病院の整備を待ってスタート―指定難病検討委員会
2018年度から医療費助成される指定難病は331疾患に、課題も浮上―指定難病検討委員会
特発性多中心性キャッスルマン病など6疾患、指定難病に追加へ―指定難病検討委員会
A20ハプロ不全症など61難病、新たな医療費助成対象への指定に向け検討開始—指定難病検討委員会
2017年4月から医療費助成の対象となる指定難病を24疾病追加を正式了承―疾病対策部会
2017年度から先天異常症候群や先天性肺静脈狭窄症など24疾病を指定難病に追加へ―指定難病検討委員会
先天異常症候群など24疾患を、2017年度から医療費助成の対象となる指定難病に追加―指定難病検討委員会
先天性僧帽弁狭窄症や前眼部形成異常など8疾患、指定難病として医療費助成対象に―指定難病検討委員会
先天性GPI欠損症やAADC欠損症など9疾患、医療費助成される指定難病の対象へ―指定難病検討委員会
神経系や血液系などの領域別に指定難病の追加検討を開始、年内告示を目指す―指定難病検討委員会
医療費助成の対象となる指定難病、早ければ年内にも対象疾病を再び拡大―指定難病検討委員会
7月から医療費助成となる196の指定難病を正式決定―厚科審の疾病対策部会
医療費助成の指定難病196を5月に告示へ―指定難病検討委員会
医療費助成の指定難病を概ね決定、胆道閉鎖症など7月から約200疾病
先天性ミオパチーや筋ジストロフィーなど41疾病、7月から指定難病へ―厚労省検討会
難病医療支援ネットワーク、都道府県の拠点病院と専門研究者との「橋渡し」機能も担う―難病対策委員会
難病診療連携の拠点病院を支援する「難病医療支援ネットワーク」に求められる機能は―難病対策委員会
小児慢性疾患患者の成人期医療への移行支援体制、都道府県ごとに柔軟に整備―難病対策委員会
患者や家族が指定難病の申請を可能とする仕組み、大枠固まる—難病対策委員会
患者起点で、医療費助成対象となる指定難病へ申請できる仕組みの整備へ―指定難病検討委員会
2017年4月から医療費助成の対象となる指定難病を24疾病追加を正式了承―疾病対策部会
4月から入院患者の食事負担が増額となるが、指定難病患者などでは据え置き―厚労省
指定難病患者の「高額療養費算定基準」とレセプトへの「特記事項」への記載を整理―厚労省
難病対策の基本方針、16年度中に代表的な疾病に対する医療提供体制モデル構築―厚労省
「個人単位の被保険者番号」活用した医療等情報の紐づけ、まずNDBや介護DBを対象に―厚労省・医療等情報連結仕組み検討会
医療・介護等データ連結、「医療の質」向上と「個人特定リスク」上昇とのバランス確保を―厚労省・医療等情報連結仕組み検討会
個人単位の被保険者番号を活用した医療等情報を連結、具体的な仕組みの検討スタート―厚労省・医療等情報連結仕組み検討会
医療等のデータ連結において、個人の紐づけは「個人単位の被保険者番号」を基軸に―医療情報連携基盤検討会
医療情報ネットワークの2020年度稼働に向け、2018年夏までに「工程表」作成―医療情報連携基盤検討会
2021年3月からマイナンバーカードに「保険証機能」付与、既存保険証が使えなくなる訳ではない―社保審・医療保険部会
オンライン資格確認や支払基金支部廃止などを盛り込んだ健保法等改正案―医療保険部会
被保険者証に個人単位番号を付記し、2021年からオンラインでの医療保険資格確認を実施―医療保険部会
国民健康保険、より高所得者な人に負担増を求めるべきか―医療保険部会
超高額薬剤等の保険収載、薬価制度だけでなく税制等も含め幅広い対応を―社保審・医療保険部会
NDB・介護DBを連結し利活用を拡大する方針を了承、2019年の法改正目指す―社保審・医療保険部会(2)
健康寿命延伸に向け、「高齢者の保健事業」と「介護予防」を一体的に実施・推進―社保審・医療保険部会(1)
2020年度中に、医療保険のオンライン資格確認を本格運用開始―社保審・医療保険部会
地域別診療報酬には慎重論、後期高齢者の自己負担2割への引き上げも検討—医療保険部会
NDB・介護DBの連結方針固まる、「公益目的研究」に限定の上、将来は民間にもデータ提供―厚労省・医療介護データ有識者会議
NDB・介護DBの連結運用に向け、審査の効率化、利用者支援充実などの方向固まる―厚労省・医療介護データ有識者会議
NDB・介護DBの連結、セキュリティ確保や高速化なども重要課題―厚労省・医療介護データ有識者会議
NDB・介護DBからデータ提供、セキュリティ確保した上でより効率的に―厚労省・医療介護データ有識者会議
NDB・介護DBの利活用を促進、両者の連結解析も可能とする枠組みを―厚労省・医療介護データ有識者会議
NDB・介護DB連結、利活用促進のためデータベース改善やサポート充実等を検討—厚労省・医療介護データ有識者会議





