患者、家族、医療・介護従事者らが共同で「どの治療・介護方針が良いのか」を話し合い、定期的に見直すことが重要—国立長寿医療研究センター
2024.10.22.(火)
例えば要介護高齢者等では、「最適なケアプラン」を高齢者(患者)自身・家族・医療従事者・介護従事者らがともに考え、意思決定過程を共有し、定期的に見直していくことが重要である—。
「もしも・・・」に備えて、自分自身が大事にしたいことや望む生き方を家族や友人と平時から話しあっておくことが重要である—。
国立長寿医療研究センターが10月16日に、こうした提言を行いました(研究センターのサイトはこちら)。
患者・家族、医療・介護者が双方向で「治療方針」などを共有する共同意思決定が重要
人生の最終段階において「どのような医療を受けたいか、逆に受けたくないか」を、家族や友人、さらに医療・介護専門職と「繰り返し」話し合い、できればそれを文書にしておく「ACP」(Advanced Care Planning、我が国では「人生会議」)の取り組みが重視されています。厚生労働省では「人生の最終段階における医療・ケアの決定プロセスに関するガイドライン」の制定もなされています(関連記事はこちら)。
2024年度の診療報酬改定では、入院料算定のベースとなる「通則」において次のような「意思決定支援」基準を定めました。
▽医療機関において、厚生労働省「人生の最終段階における医療・ケアの決定プロセスに関するガイドライン」等の内容を踏まえ、適切な意思決定支援に関する指針を定める
→ただし、小児特定集中治療室管理料、総合周産期特定集中治療室管理料、新生児特定集中治療室管理料、新生児治療回復室入院医療管理料、小児入院医療管理料、児童思春期精神科入院医療管理料を算定する病棟「のみ」を有する医療機関はこの限りでない(こうした医療機関では指針を定めずともよい)
こうした取り組みに関連して長寿医療研究センターでは「医療や介護の方針を一緒に決める共有意思決定」を行うことの重要性を強調しています。
共有意思決定(シェアード・ディシジョンメイキング)は「臨床実践者と患者とが利用可能な最良の根拠を使用して、一緒に意思決定を行うアプローチ」とされ、医療や介護の様々な場面で使用されます。
医療従事者が専門知識や経験に従って「この治療方針が最も良い」との選定できる場合には、医療従事者がそれを説明し、患者がこれを受け入れるケースが多いでしょう。いわゆる「インフォームド・コンセント」(説明と同意、IC)です(下図上段)。
一方、▼治療方法が確立していない▼選択肢が複数ある—など、「どのようにすれば、最も良い医療の結果を期待できるか」が不確実な場合には、患者と医療従事者とで双方向のコミュニケーションを通し、「どのような目標を立て、どのような方法(治療等)を用いていくか」を共有し、決めていく「共有意思決定」が重要となります(下図下段)。そこでは(1)医療者と患者の少なくとも2名以上が参加する(2)両者が情報を共有する(3)望ましい治療法について、両者の合意形成のためのステップを踏む(4)実施する治療法について合意を得る—ことが求められます。
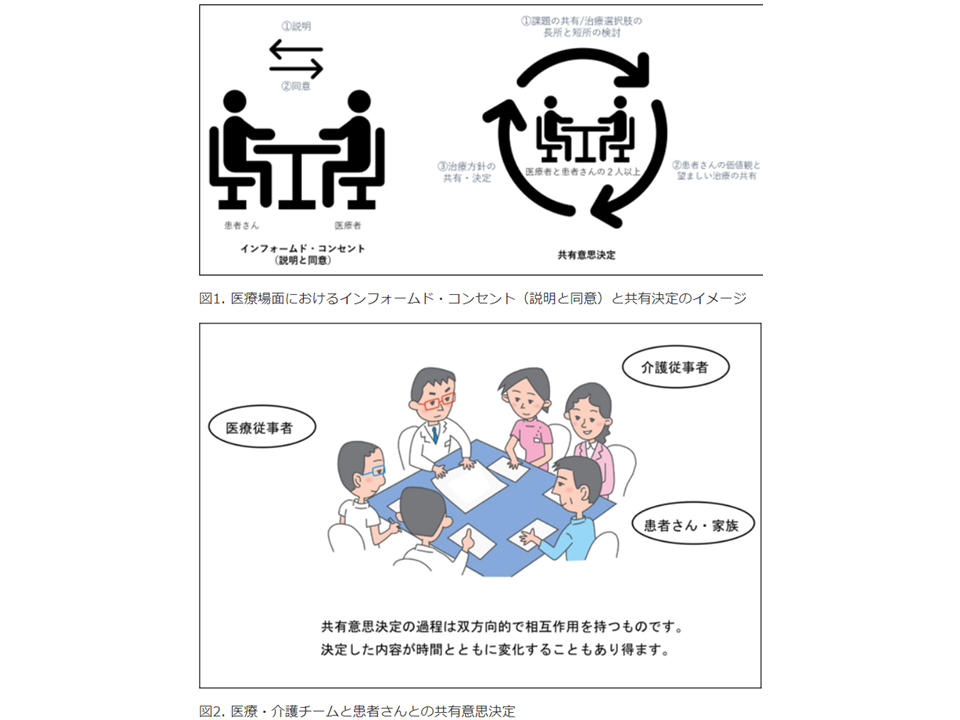
インフォームドコンセント(図上段)と共同意思決定(図下段)との違い
医療場面における共有意思決定は、▼医療従事者が、医科学的な根拠をわかりやすく患者に伝える▼患者は、自身の好みを臨床実践者に伝える▼両者で、各方法(治療等)のメリット・デメリットを共有しながら、方針を決めていく—もので、医療従事者だけでなく患者も含めた「医療・介護チーム」(介護にかかわる場合は介護従事者も含む)で進めていくことになります。
長寿医療研究センターでは、▼誰もが、命にかかわるケガや病気にかかる可能性がある▼加齢に伴って自身の人生をどのように過ごしたいかを考える機会も生じる▼人々の価値観が多様化している—中では、医療や介護を受けながらでも、1人ひとりが最期まで本人らしく生きるために、患者・家族(代理意思決定者)と医療・介護チームで情報を共有しながら意思決定をしていくプロセスが極めて重要となってきます。
上述の厚労省ガイドライン」には、▼医療従事者からの適切な情報提供と説明に基づいて患者が医療従事者と話し合ったうえで「患者本人による決定」を基本とする▼人生の最終段階における医療・ケア方針を決定する際には、医師だけでなく医療・介護チームによって慎重に判断する—ことなどを提唱しています。
とりわけ介護も必要とする場合には、治療方針にとどまらず「どこで、どのように過ごしたいか」「どうすれば実現できそうか」を総合的に検討するが必要となります。
長寿医療研究センターでは「最適なケアプランを患者・家族とともに考え、意思決定過程を共有し、定期的に見直していく」「『もしも・・・』に備えて、自身が大事にしたいことや望む生き方を家族や友人と平時から話してみる」ことを提案しています。
なお、「医療・介護専門職の中でも2割程度の人はACPについて知らない」との調査結果もあり、さらなる普及啓発に期待が集まります。
【関連記事】
入院料の通則に「患者の意思決定支援を行う」こと、「緊急やむを得ない場合を除き身体拘束を禁止する」ことを盛り込む
人生の最終段階における受けたい・受けたくない医療・ケアを話し合うACP、医療・介護職でも2割が知らず—社保審・医療部会(2)





