改善効果の低い回復期リハ病棟、疾患別リハを1日6単位までに制限―中医協総会
2016.1.28.(木)
入院時点と退院時点のADL改善度合い(効果)を見て、リハビリの効果が低い回復期リハビリ病棟では、疾患別リハビリ料の算定を「1日6単位まで」に制限する(通常は1日9単位まで算定可能)―。こういった見直し案の詳細が、27日の中央社会医療協議会・総会に示された短冊から明らかになりました。
リハビリの効果は次のような式で計算し、それが水準以上かどうかを判定します。
Σ【回復期リハ病棟から退棟した全患者の入院時FIM運動項目得点-退院時FIM運動項目得点】÷Σ【回復期リハ病棟から退棟した全患者の退棟までの日数÷状態に応じた上限値】
中医協委員からは「早期の結果検証が必要」との意見が出ています。
回復期リハビリ病棟では、1日当たり9単位までの疾患別リハビリ料を算定でき、また1日6単位の疾患別リハビリ料を算定する場合にはリハビリテーション充実加算も算定できます。
こレまでの中医協論議では、「一部の病院では効果を考えずに、多くの入棟患者にリハビリを過度に提供している」可能性が浮上し、厚労省は「効果の低いリハビリを提供している回復期リハビリ病棟では、1日当たりに算定できる疾患別リハビリ料を6単位までに制限する(6単位を超過する部分は、入院料に包括する)」との考えを示しました(関連記事はこちら)。短冊では、具体的な考え方が明らかにされています。
まず「効果」の判定方法ですが、次のような計算式で「効果」を測定し、これが今後定める基準値以上かどうかで判定します。
Σ【回復期リハ病棟から退棟した全患者の入院時FIM得点-退院時FIM得点】÷Σ【回復期リハ病棟から退棟した全患者の退棟までの日数÷状態に応じた上限値】
ただし、高齢者や認知症患者など、リハビリの効果が出にくい患者もいます。しかし、こうした患者にも十分なリハビリを提供することが必要なため、厚労省は次のような人を「計算式の分母から除外できる」ことも明らかにしました。具体的な数値は今後を待たなければいけませんが、一般に「リハビリの効果が出にくい」患者が網羅されており、クリームスキミングは避けられるものと考えられます。
●分母から必ず除外する
・回復期リハビリ病棟入院料を一度も算定しなかった患者
・在棟中に死亡した患者
●分母から全数除外できる
・「高次脳機能障害の患者が一定割合以上入院している医療機関」に入院する高次脳機能障害患者
●分母から一定割合を除外できる
・FIM運動項目得点が一定以下
・FIM運動項目得点が一定以上
・FIM認知項目得点が一定未満
・一定年齢以上の高齢者
このほか「FIM運動項目得点が1週間で急激に低下した患者」については、低下の直前に退棟した、と扱うことも可能です。
なお、「脳血管疾患などの患者で、発症後60日以内」の患者については、早期の集中的なリハビリが必要なため、今回の制限は適用されず、1日6単位を超えて算定することが可能とされています。
この制限の適用時期は決まっていませんが(2月中旬に確定)、「今年(2016年)4月1日以降に入院した患者」が対象になることは明確にされました。なお、短冊では「過去6か月間に回復期リハビリ病棟入院料を算定した患者が一定数未満の場合」を除外する規定が設けられているため、
には
このアウトカム指標に基づく制限措置は大きな影響を医療現場に与えると見られており、中医協では猪口雄二委員(全日本病院協会副会長)や万代恭嗣委員(日本病院会常任理事)から「早期の結果検証が必要」との意見が出されています。
また、リハビリ効果の低い回復期リハ病棟については、6単位を超えるリハビリ提供量(包括され、出来高で算定できないリハビリ提供量)を、リハビリテーション充実加算の施設基準を満たすかどうかの判断に用いることはできません。事実上、リハビリテーション充実加算を算定できない(極めて困難)ことになります。
このほかリハビリについて、次のような見直し項目の詳細が明らかにされています。
▽回復期リハビリ病棟の専従医師が、病棟業務以外の業務を行う場合の「体制強化加算」を新設する
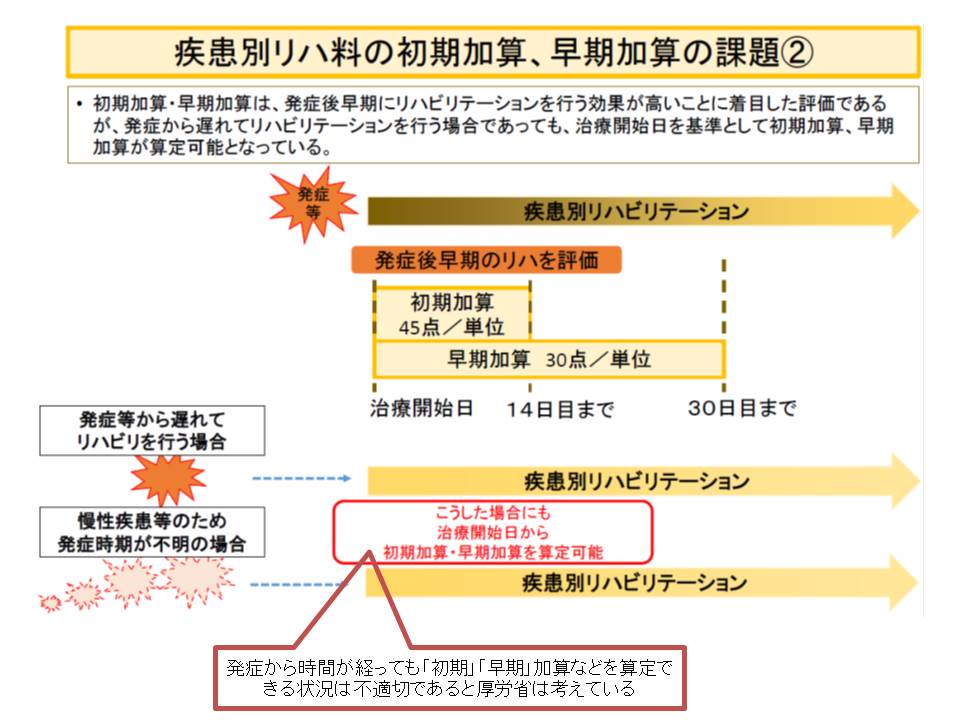
▽疾患別リハ料の早期リハビリ加算・初期加算の算定対象を「急性疾患、手術、慢性疾患の急性増悪」患者に限定する
▽心大血管疾患リハ、呼吸器リハについて、早期リハビリ加算・初期加算の起算日を「発症、手術もしくは急性増悪から7日目、または治療開始日のいずれか早いもの」と見直す
▽脳血管疾患等リハ、運動器リハについて、標準的算定日数の起算日を「急性疾患、手術、慢性疾患の急性増悪」患者はそれぞれの日から、それ以外では「最初に診断された時点」に見直す(関連記事はこちら)
▽廃用症候群に対するリハを脳血管疾患等リハ料から独立させる。施設基準は脳血管疾患等リハの施設基準と同様とするが、専従の常勤理学療法士・作業療法士について、他の疾患別リハとの兼任を一定程度可能とする(関連記事はこちら)
▽要介護被保険者への維持期リハビリ(運動器、脳血管疾患等、廃用症候群)については、介護保険への移行を「2018年度から」に延期するが、減算規定は厳しくする(支払側の幸野庄司委員(健康保険組合連合会理事)らは、延長を強く批判し、減算を厳しくするよう強く求めている)(関連記事はこちら)
▽脳血管疾患等・運動器・廃用症候群リハを受ける要介護被保険者などに対し、目標を設定した上で、予後の見通しなどを説明し、リハビリとの関係を説明することを評価する「目標設定等支援・管理料」を新設する
▽脳血管疾患等・運動器・廃用症候群リハを受ける要介護被保険者などに対し、標準的算定日数の3分の1が経過しても、一定期間内に「目標設定等支援・管理料」を算定しない場合には疾患別リハ料が減算される
▽リンパ浮腫に対する治療を充実するため、リンパ浮腫複合的治療料を新設する。2年間にリンパ浮腫の治療を5例以上診療した常勤医師1名、リンパ浮腫について適切な研修を受けた専任の常勤看護師などが1名勤務していることなどが必要。対象となるのは、一定のがん手術後にリンパ浮腫に罹患した病気分類I期以降の患者で、II期以降の患者は「重症者」とされ、より高い点数の算定が可能となる。重症者では月1回(治療開始月と翌月のみ月2回)、それ以外の患者では6月に1回、所定点数が算定可能(関連記事はこちら)
▽ADL維持向上等体制加算について、「専従・専任を含めた5名以下の常勤理学療法士を定め、そのいずれかが実際にその病棟で6時間以上勤務する」「自宅などの環境を把握して、退棟後のリスクを多職種カンファレンスで共有する」「必要に応じて機能予後に対する患者の理解を多職種カンファレンスで共有する」「必要に応じて患者の希望を多職種カンファレンスで共有する」ことを施設基準として追加し、点数を引き上げる(関連記事はこちら)
なお、ADL維持向上等体制加算について、「予定手術患者では必然的にADLが低下してしまう」点を考慮し、解釈通知などで一定の配慮が行われる見込みです(関連記事はこちら)。
【関連記事】
回復期リハビリ病棟、リハ投入量当たりの効果に着目した評価上限を設定―中医協総会
要介護高齢者の維持期リハ、規定どおり2016年4月から介護保険へ移行―中医協総会
廃用症候群のリハ、脳血管疾患等リハから独立させ、対象患者を見直し―中医協総会
ADL維持向上等体制加算、質の高い介入を行う病棟では点数を引き上げ―中医協総会
【2016年度診療報酬改定総点検2】地域包括ケア病棟、手術・麻酔の出来高評価について診療側の意見はまとまるのか?
7対1などの看護必要度、M項目に脊椎麻酔・救命等に係る内科的治療後の患者も追加―中医協総会
ICUの看護必要度A項目を見直すとともに、重症患者割合を引き下げる方向―中医協総会
地域包括ケア病棟の手術・麻酔を包括外(出来高算定)に、点数据え置き―中医協総会
DPCの地域医療指数に、「高度・先進的な医療提供」の評価項目を追加―中医協総会