【2016年度診療報酬改定総点検2】地域包括ケア病棟、手術・麻酔の出来高評価について診療側の意見はまとまるのか?
2015.12.30.(水)
2016年度の次期診療報酬改定に向けた議論が、年明けから佳境を迎えます。メディ・ウォッチでは年明け論議に備えるために、これまでの改定論議をおさらいします。今回は、地域包括ケア病棟入院料(管理料を含む)と回復期リハビリテーション病棟入院料に焦点を合わせます。
地域包括ケア病棟は、2014年度の前回改定で「急性期後の患者(post acute)」と「状態が悪化し(急性期病棟に入院するほどではない)た在宅患者(sub acute)」を受け入れ、そうした患者の「在宅復帰」を促すことが求められています。
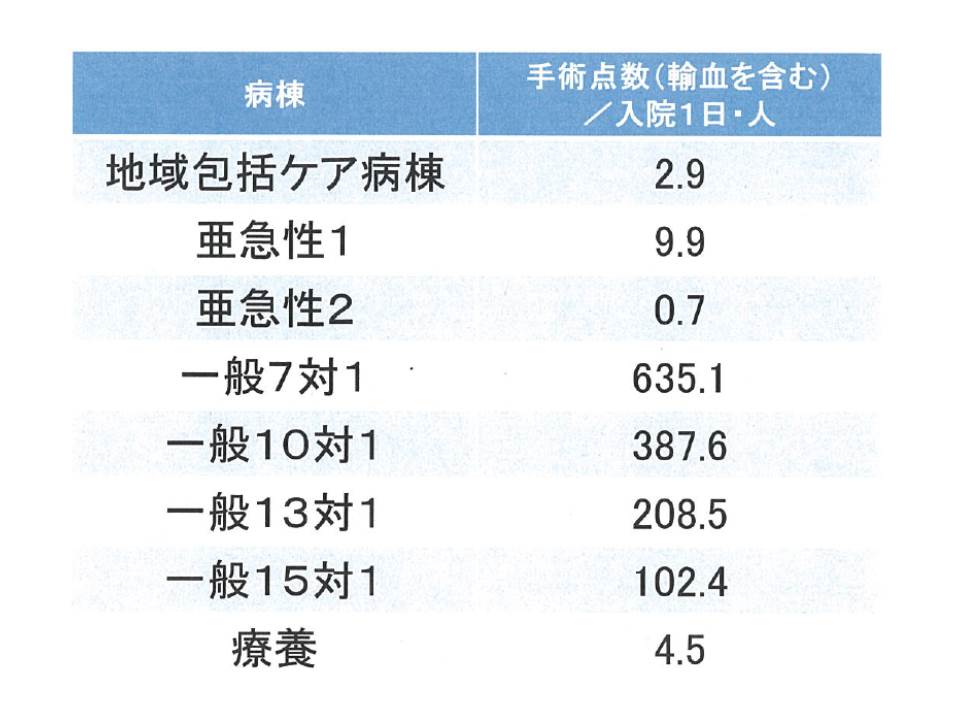
厚生労働省の調査では、この設置目的を達成できているように思われますが、より詳しく見ると「手術や麻酔がほとんど行われていない」ことが明らかになりました。入院1日・1人当たりの手術点数(輸血を含む)を見ると、地域包括ケア病棟は2.9点で、15対1一般病棟(102.4点)よりはるかに低く、前身の亜急性期病床1(9.9点)や療養病棟(4.5点)よりも低いことが分かりました。
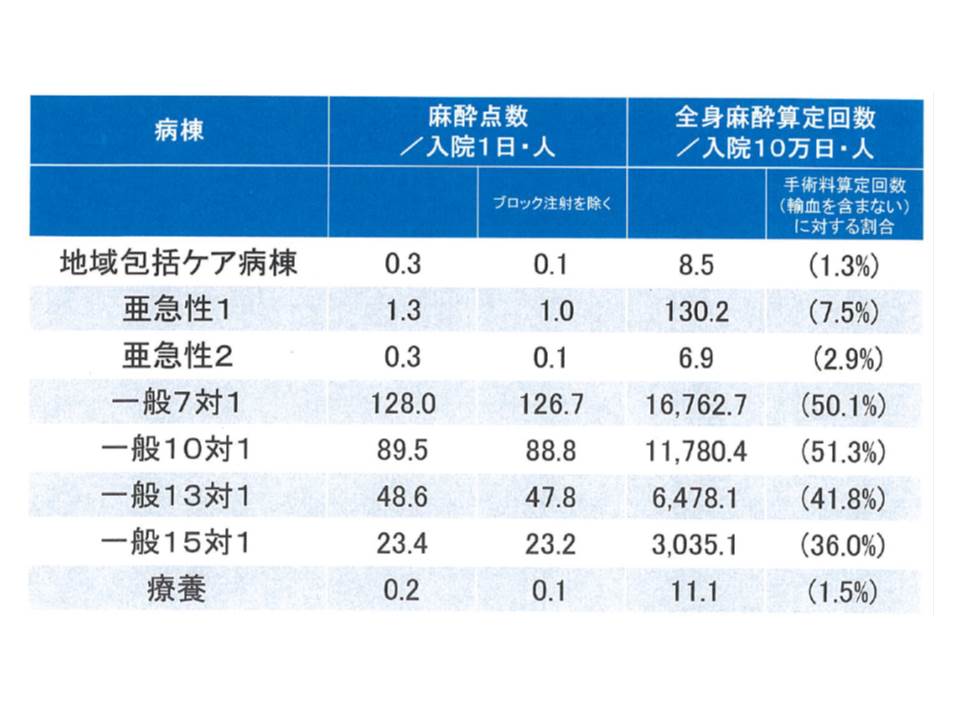
ただし病院側は、手術・麻酔を行っていない理由について「包括評価されている」ことを挙げています。このために手術・麻酔が必要となる救急患者の受け入れに積極的になれないというのです。日本病院団体協議会では、病院団体の総意として、7月3日の第1回改定要望で「地域包括ケア病棟については、手術・麻酔・輸血・高度な処置などを包括範囲から除外して出来高評価にすべき」と求めています(関連記事はこちら)。
厚労省もこれを受け入れ、中央社会保険医療協議会の下部組織である「入院医療等の調査・評価分科会」で「手術と麻酔(ブロック注射を除く)を包括部分から除外し、出来高評価としてはどうか」との論点を掲げました(関連記事はこちら)。
これで問題点が解決されるかと思われましたが、ここから議論が混沌としてきます。病院団体の一部から「手術と麻酔は包括評価のままでよい」との主張も出てきたのです(関連記事はこちらとこちら)。
さらに中医協総会には、日本医師会と四病院団体協議会(日本病院会、全日本病院協会、日本医療法人協会、日本精神科病院協会)が合同で「200床以上の病院では地域包括ケア病棟は1病棟に限定し、200床未満の地域包括ではDPC評価を導入してはどうか」との意見が出されましたが、これに必ずしも納得していない病院団体もあるようです(関連記事はこちら)。
こうした状況を受け、厚労省保険局医療課の担当者は「診療側が固まっていないので、地域包括ケア病棟の手術・麻酔については動きが取れない」と困惑しています。
手術・麻酔に積極的な病院では出来高評価を望むでしょう。一方、手術・麻酔を行わない病院では、出来高評価になれば、その分包括点数が引き下げられるので、単純な減収になってしまいます。
こうした状況がどのように調整され、年明けの議論で診療側がまとまった見解を示せるのか注目が集まります。
回復期リハビリ病棟については、「リハの効果に着目した算定制限」の導入を厚労省が提案しています(関連記事はこちら)。
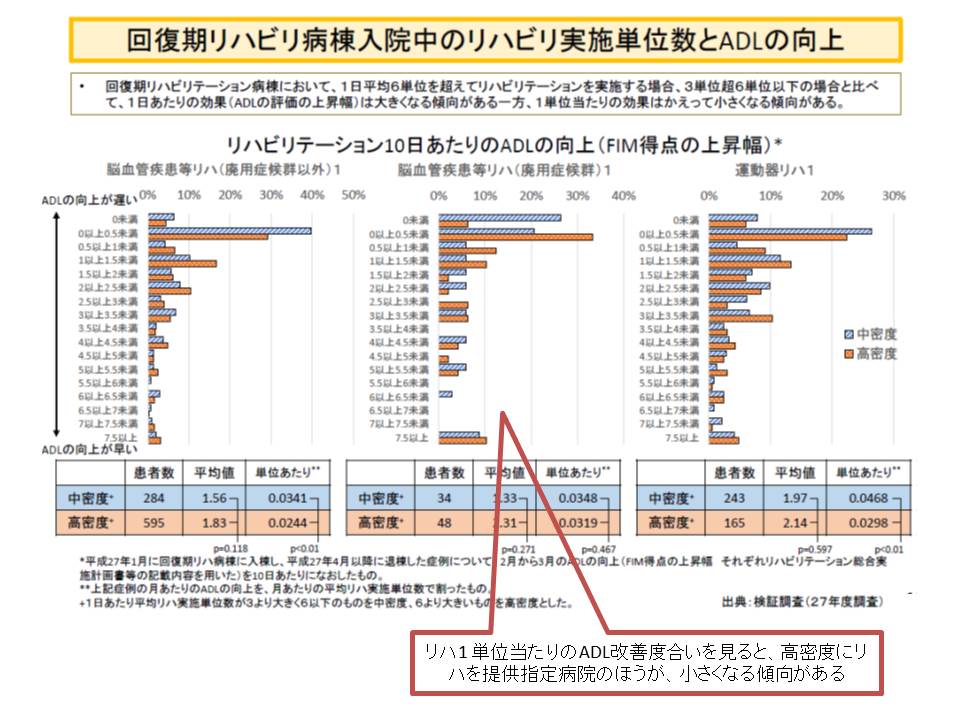
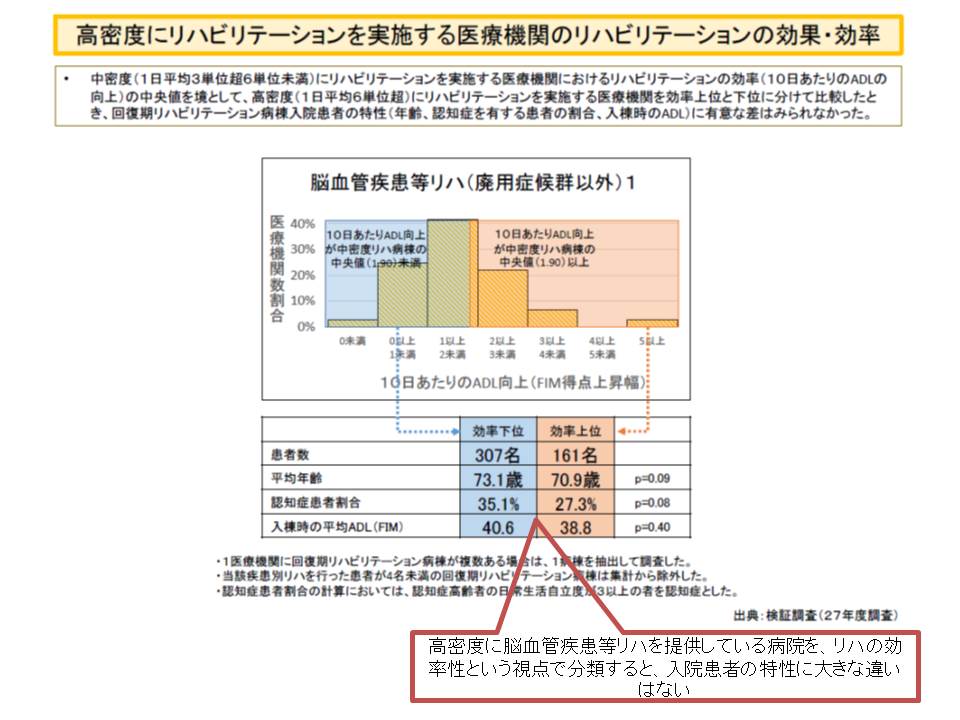
「リハの提供量が多ければ、ADL改善の効果が大きくなる」と考えられそうですが、厚労省の調査・分析によれば必ずしもそうではないようです。1日のリハ提供量が平均「6単位超」の回復期リハ(高密度リハ病院)と、平均「3単位超6単位以下」の回復期リハ(中密度リハ病院)について、入院患者のADLの改善状況を見ると、「1日当たりのADL改善度合い」はリハ提供量が多い方が高くなりますが、「1単位当たりのADL改善度合い」は逆にリハ提供量が多い方が低くなるのです(逆転減少が生じている)。
この原因の一つに「患者特性の違い」があることも考えられます。高齢者では、若年者よりもADL改善の効果が現れにくいからです。しかし厚労省は、「今回の調査分析では、ADL改善度合いが高い群と低い群で、患者特性に明確な違いはなかった」と説明しています。
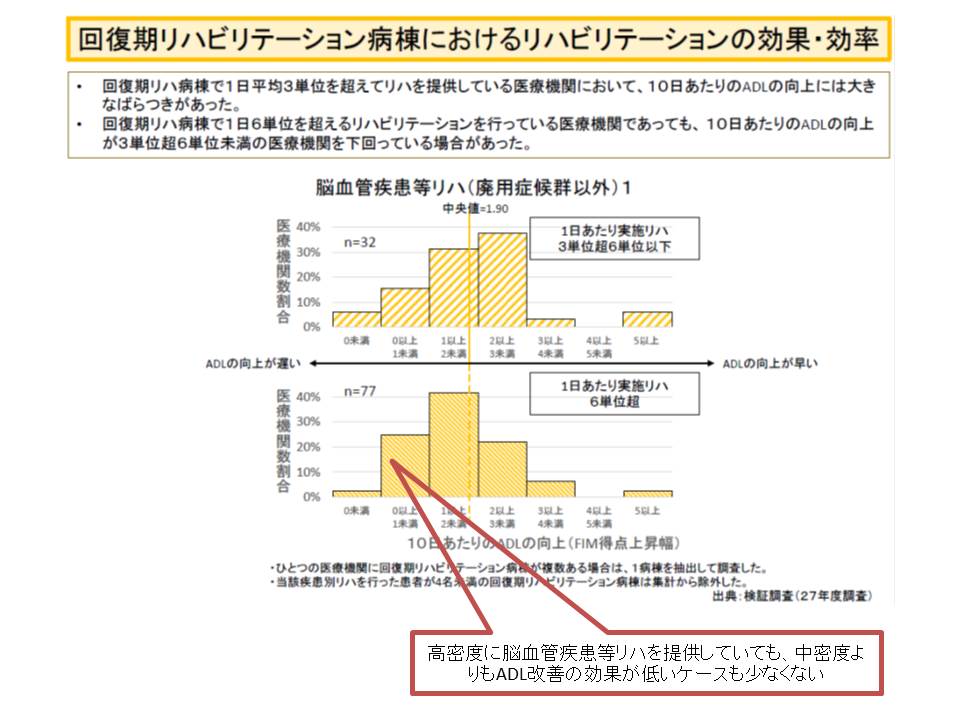
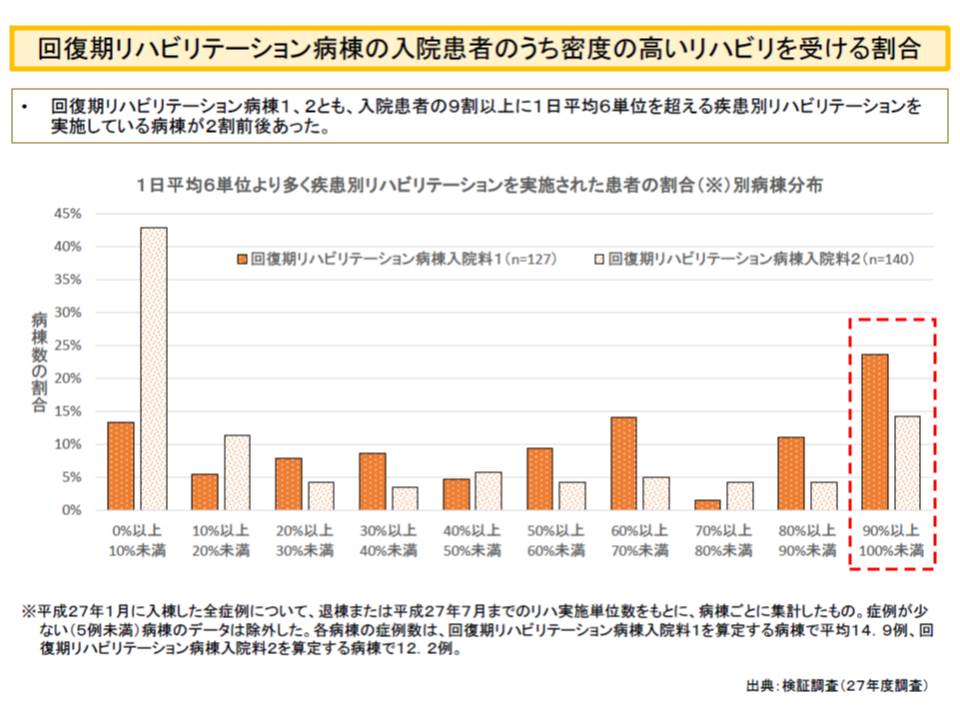
厚労省は逆転現象が生じた原因について、「一部の病院で、効果を考慮せず、過度にリハを高密度に提供している」点にあると考えました。実際、一部の回復期リハ病棟では、入院患者の9割以上に高密度(1日平均6単位以上)のリハを提供していたのです。さらに厚労省は、過度なリハ提供が生じる要因として「出来高算定」があると考えています。
そこで次期改定において、「1日6単位を超える疾患別リハ料を算定する」ためには、「一定のADL改善効果があること」を要件としてはどうかと提案しています。次のようなイメージです。
▽1日6単位までの疾患別リハ料は、これまで通り出来高で算定できる
▽一定のADL改善効果がある回復期リハ病棟では、さらに1日9単位までの疾患別リハ料を出来高で算定できる
▽一定のADL改善効果が認められない回復期リハ病棟では、1日6単位を超える疾患別リハ料は算定できない(入院料に包括される)
この見直し案について、医療現場からは「患者の選別が生じる」可能性があると指摘されます。しかし厚労省保険局医療課の担当者は、「一般にADL改善の効果は、比較的ADLが低い重度者(例えばFIMが40点程度など)に現れやすく、軽症患者を選別することにはつながらないと考えられる」「そもそも回復期リハ病棟には、『リハによってADL改善が見込まれる患者』が入院する。ADL改善の効果が出にくい人を集めるのは回復期リハ本来の姿とは言えないのではないか」との考えを述べています。
年明けの議論では、「ADL改善効果を評価する対象患者に限定を設けるべきか否か(患者の年齢や認知症の合併など)」「一定のADL改善効果をどのように評価するのか(自院で評価することが適切なのかなど)」「6単位を超えるリハの出来高算定を認める基準をどの程度にするのか」などを詰めていくことになります。
このほかリハビリを巡って、次のような見直しが行われます。
▽廃用症候群のリハを脳血管疾患等リハから分離し、対象患者を拡大する(ポイントは、当然のことですが、どの程度の点数を設定するのか)(関連記事はこちら)
▽要介護高齢者における生活期の運動器リハ・脳血管疾患等リハ(入院外に限る)を、規定どおり2016年度から介護保険給付とする(関連記事はこちら
▽心大血管疾患リハの届け出要件を緩和する(関連記事はこちら)
▽ADL維持向上等体制加算について、施設基準の事実上の緩和を行う(関連記事はこちら)
【連載】16年度診療報酬改定総点検
(1)7対1の施設基準は厳格化の方向、重症患者割合は25%に引き上げられるのか?
(2)地域包括ケア病棟、手術・麻酔の出来高評価について診療側の意見はまとまるのか?
(3)在宅医療の報酬体系を大幅に見直し、課題は是正されるのか?
(4)DPCの中で「医療法上の臨床研究中核病院」は評価されるのか?
(5)療養病棟の医療区分、「きめ細かい状況」をどのように考慮するのか?
(6)主治医機能の評価、紹介状なし大病院患者の特別負担によって外来医療の機能分化
【関連記事】
地域包括ケア病棟の包括範囲、診療側内部で意見まとまらず、厚労省は現行継続を提案―中医協総会
地域包括ケア病棟、「手術」などの包括外評価に対して委員はややトーンダウン―入院医療分科会
地域包括ケア病棟、手術を出来高評価とする方向へ―入院分科会
地域包括ケア病棟、リハビリを週30単位以上実施するケースも―入院医療分科会
病棟群単位の入院料や夜勤72時間ルールの見直しなどを要望―日病協
地域包括ケア病棟、手術や麻酔、輸血、高度な処置などを出来高で評価せよ―地域包括ケア病棟協・仲井会長
回復期リハビリ病棟、リハ投入量当たりの効果に着目した評価上限を設定―中医協総会
要介護高齢者の維持期リハ、規定どおり2016年4月から介護保険へ移行―中医協総会
廃用症候群のリハ、脳血管疾患等リハから独立させ、対象患者を見直し―中医協総会
ADL維持向上等体制加算、質の高い介入を行う病棟では点数を引き上げ―中医協総会
16年度改定、急性期病床の「高度な医療必要な患者受け入れ」を評価-中医協総会