看護必要度II病院で重症患者割合が増、コロナ対応病院よりも「未対応」病院で重症患者割合増が顕著―入院医療分科会(1)
2021.6.16.(水)
2020年度の前回診療報酬改定で、400床以上の大規模急性期病院では、患者の状態評価について「DPCのEF統合ファイルを用いる看護必要度II」導入が義務化されるなどしたが、この看護必要度IIを導入した病院では改定後に「看護必要度を満たす患者(いわば重症患者)の割合」が大きく高まっている―。
新型コロナウイルス感染症患者を受け入れた病院に比べて、「受け入れなかった病院」のほうが看護必要度割合が高くなる傾向があり、とりわけ手術等を評価する「C項目」でその度合いが顕著である―。
看護必要度IIを導入する病院が2020年度改定後に大きく増加しているが、急性期一般1病院でも、まだ4割が「看護必要度Iのまま」であり、「看護必要度IIによる負担軽減効果」をさらにPRする必要がある―。
6月16日に開催された診療報酬調査専門組織「入院医療等の調査・評価分科会」(入院医療分科会)で、こういった議論が行われました。2022年度の次期診療報酬改定に向けて「入院医療改革の議論が本格スタートした」恰好です。本稿では「急性期入院医療」に焦点を合わせ、▼回復期入院医療(地域包括ケア病棟、回復期リハビリテーション病棟)▼慢性期入院医療(療養病棟ほか)—については別稿で報じます。
目次
看護必要度IIを導入する病院で、看護必要度割合がより高まっている
Gem Medでも繰り返しお伝えしているとおり、2014年度の診療報酬改定から「入院医療改革について、下地となる専門的な議論を入院医療分科会で行い、それを踏まえて中医協で改革方法を固める」という流れができています(ただし、2016年度改定からは、実質的な方向付けまでは行わず、「専門的な調査・分析」と「技術的な課題に関する検討」にとどめている)。
6月16日には、2020年度の前回改定を受けた「入院医療の現状」に関する調査結果が改めて報告されました。3月10日の入院医療分科会に、一度「速報値」が報告されていますが、そこでは「新型コロナウイルス感染症の影響を踏まえて、医療機関全体に広く診療報酬上の手当てを行うべきか」という視点での分析が中心でしたが、今回は、より「入院医療改革」を意識した視点での分析が行われています。
まず、注目される「一般病棟用の重症度、医療・看護必要度を満たす患者割合」について見てみましょう。急性期病棟では「重症患者を主に受け入れる」ことが求められ、累次の診療報酬改定で▼重症患者を定義づける「一般病棟用の重症度、医療・看護必要度」(以下、看護必要度)の内容を精緻化する▼看護必要度の基準を満たす患者の割合(以下、看護必要度割合)を厳格化する―という見直しが続けられています。
直近の2020年度改定では、例えば、旧7対1に相当する「急性期一般1」について、▼評価票を用いる「看護必要度I」で31%以上(従前より1ポイント厳格化)▼DPCのEF統合ファイルを用いる「看護必要度II」で29%以上(同4ポイント厳格化)—という基準値が設けられました。ただし、新型コロナウイルス感染症の影響で、厳格化した基準値の適用は「延期」(現時点では「今年(2021年)9月まで」経過措置が延長)されています。
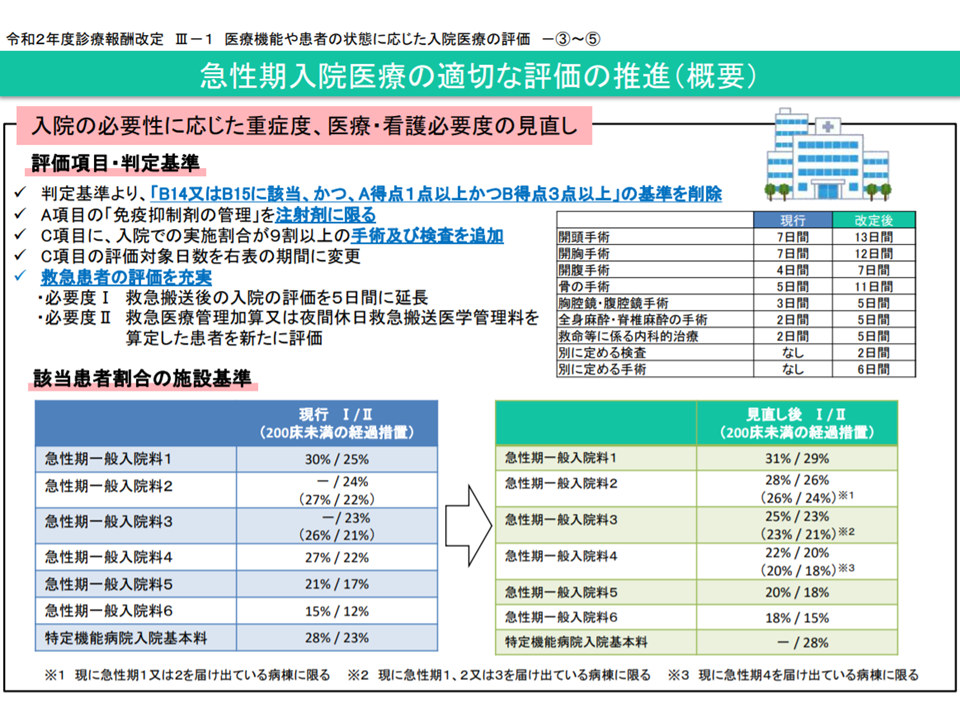
看護必要度の見直し概要1(2020年度改定告示・通知(1)2 200305)
入院医療分科会では、「看護必要度割合を満たす病院」の割合に注目した調査・分析を行っており、次のような調査結果が示されました。
●「看護必要度割合を満たす病院」割合
▽2019年度から20年度にかけて、【看護必要度I】採用病院では大きな変化はないが、【看護必要度II】導入病院では増加している
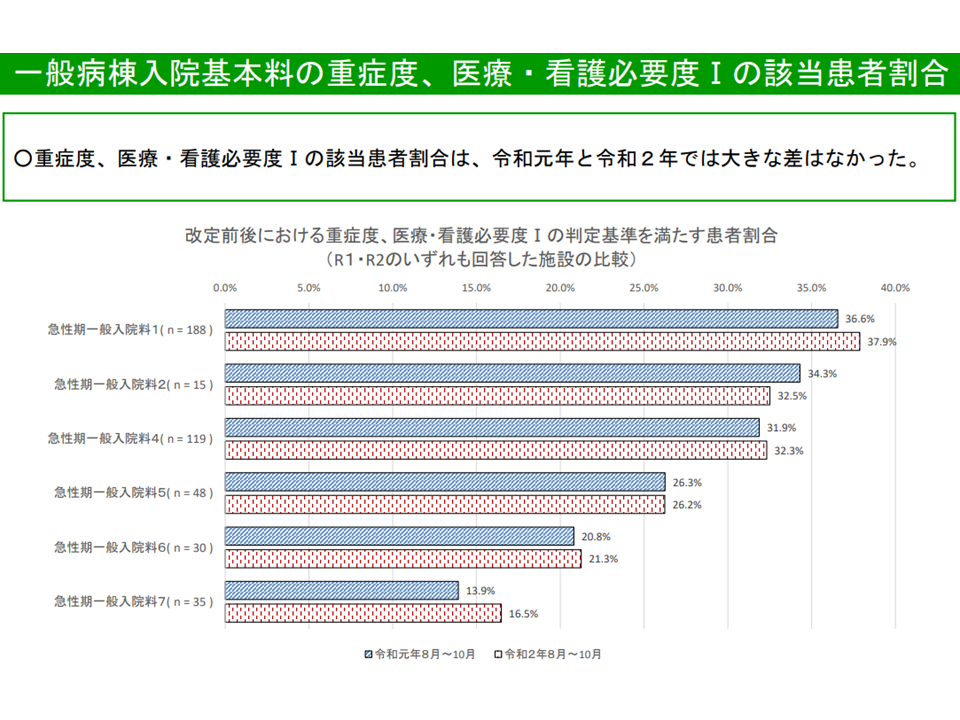
看護必要度I病院では、看護必要度割合は2020年度改定前後で大きく変化していない(入院医療分科会(1)3 210616)
●「看護必要度割合を満たす病院」の分布状況
▽2019年度から20年度にかけて、【看護必要度I】採用病院では大きな変化はないが、【看護必要度II】導入病院では「高い方向」へシフトしている(ただし急性期一般4・5では【看護必要度II】導入病院でも大きな変化なし)
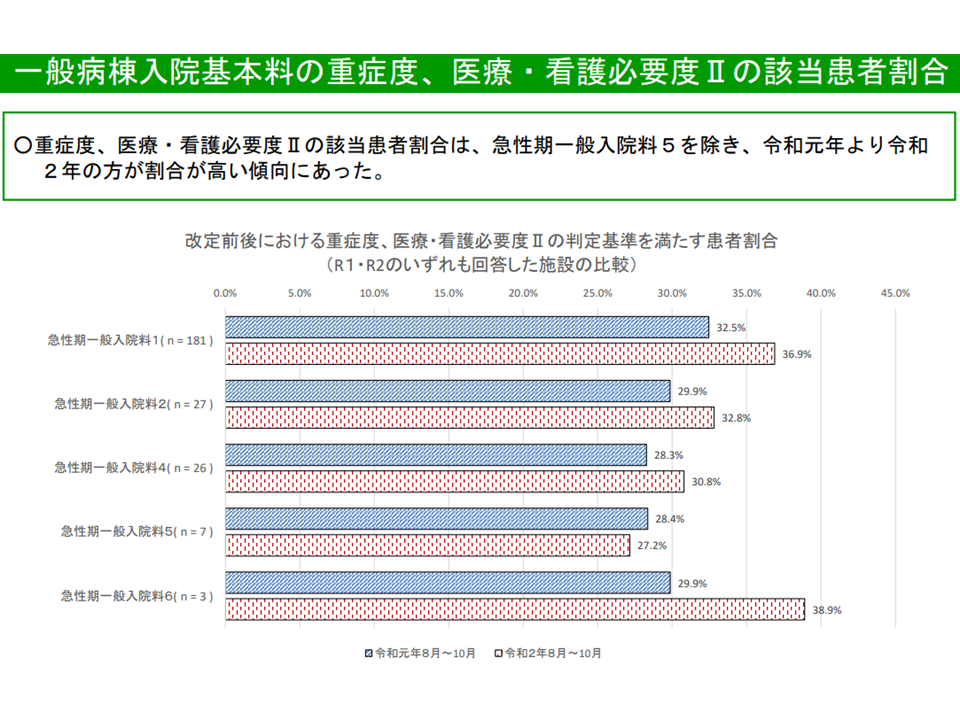
看護必要度II病院では、概ね看護必要度割合が高まっている(入院医療分科会(1)4 210616)
看護必要度IIが大規模急性期病院で「義務化」されたことも手伝い、「より高度な急性期医療を行う病院が看護必要度IIを導入し、より急性期に特化している」と見ることができるでしょう。
コロナ「未」対応病院のほうが、コロナ対応病院よりも、看護必要度割合が高まる傾向
次に、この結果を「新型コロナウイルス感染症患者受け入れの有無」という切り口で見てみると、次のようになりました。なお、今回の分析では「コロナ感染症患者を受け入れた病院」のみをピックアップしており、3月10日の分析(コロナ患者受け入れ病院のほか、コロナ患者受け入れ病院に職員派遣した病院や、職員が勤務できなくなった病院なども含めて「コロナ患者対応あり」としていた)に比べて、より厳格に「コロナ対応の有無」を峻別していると言えます。
●【看護必要度I】採用病院
▽2019年度から20年度にかけて、コロナ患者受け入れ病院では大きな変化はないが、コロナ患者「未」受け入れ病院では、急性期一般1・4・5および7対1専門病院で「看護必要度割合を満たす病院」割合が高くなっている
●【看護必要度II】導入病院
▽2019年度から20年度にかけて、コロナ患者受け入れ病院・コロナ患者「未」受け入れ病院ともに「看護必要度割合を満たす病院」割合が高くなっているが、とりわけ「コロナ患者『未』受け入れ病院」でより高くなっている
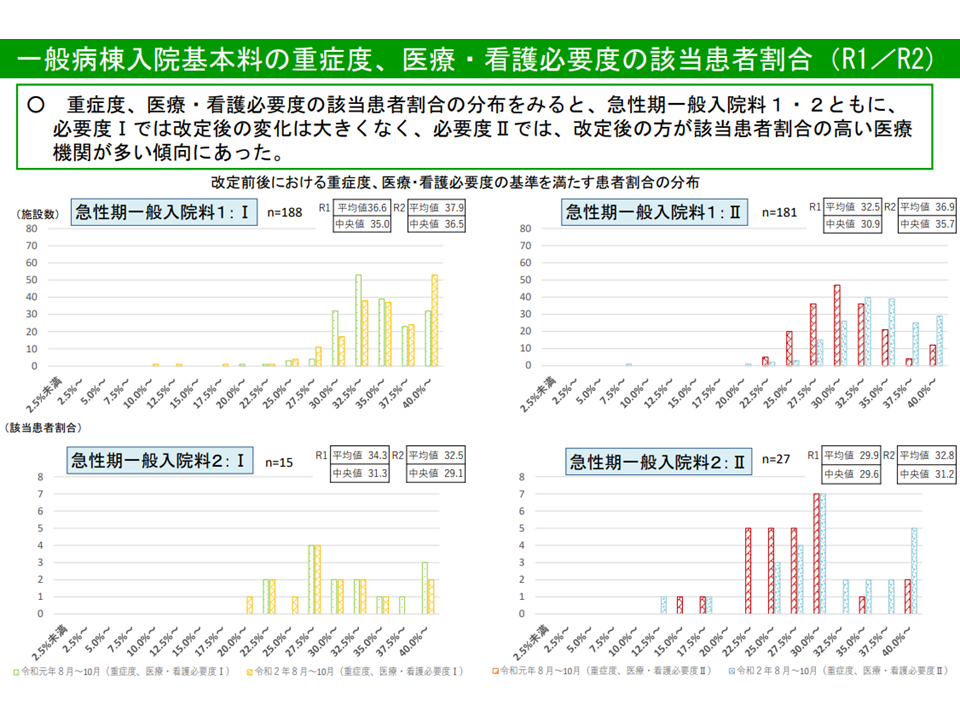
看護必要度II導入病院で、看護必要度割合の分布が「高い」ほうにシフトしている(入院医療分科会(1)5 210616)
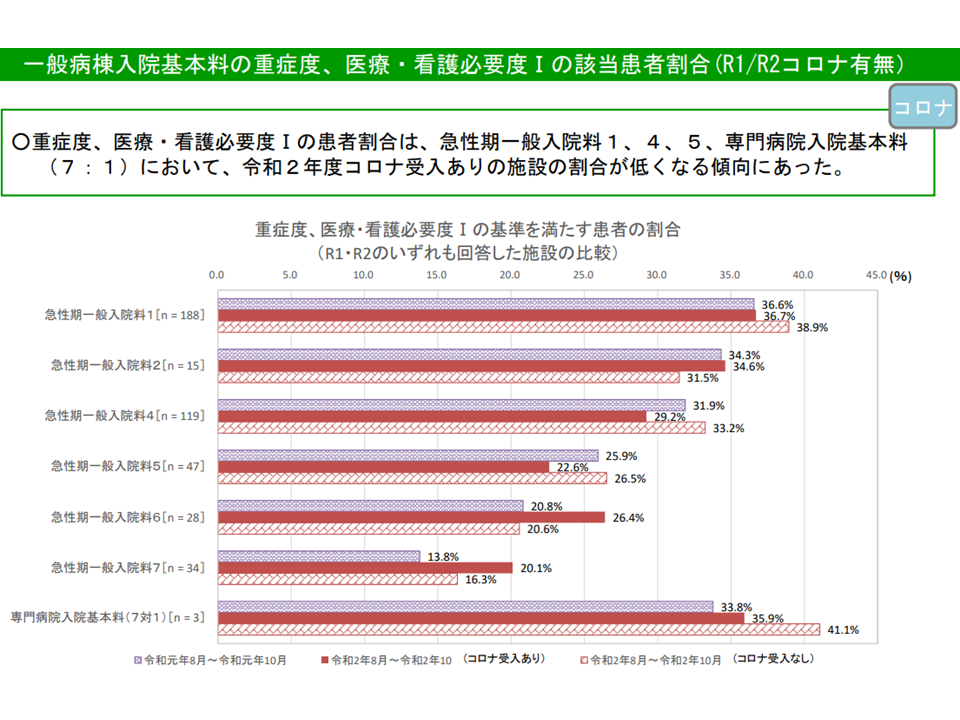
看護必要度Iでは、コロナ対応病院では看護必要度は高まらず、コロナ非対応病院で看護必要度割合が高まっている(入院医療分科会(1)6 210616)
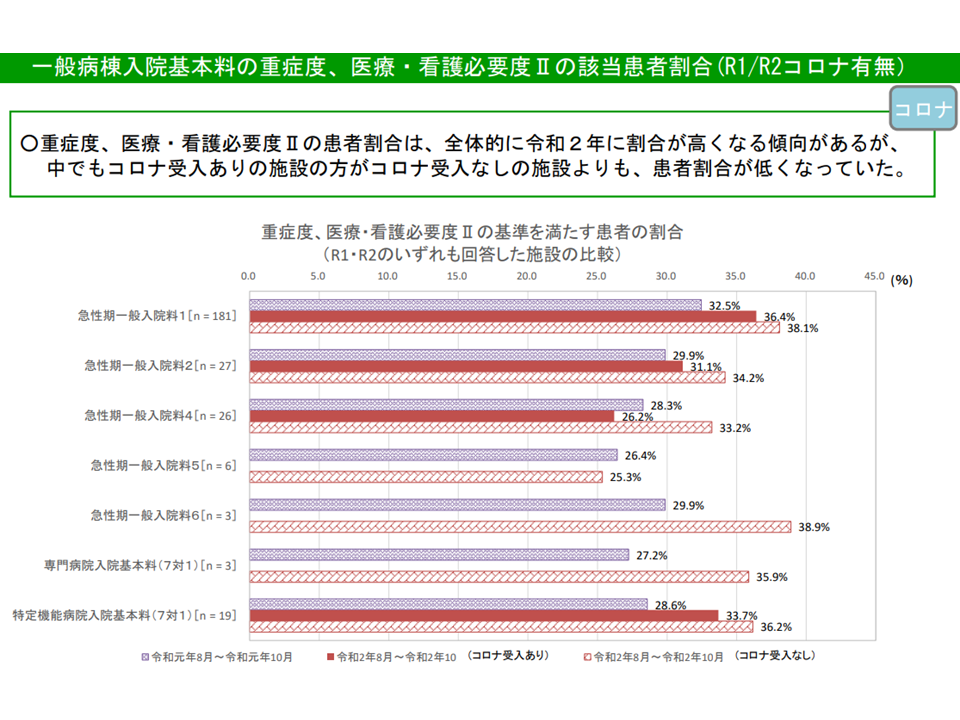
看護必要度IIでは、コロナ対応病院に比べてコロナ非対応病院のほうが、看護必要度割合がより高まっている(入院医療分科会(1)7 210616)
さらに、看護必要度の内容に着目すると、「C項目(手術など)1点」該当患者の割合について、【看護必要度II】導入病院では、コロナ患者受け入れ病院よりも、コロナ患者「未」受け入れ病院で高い、という状況も明らかになりました。
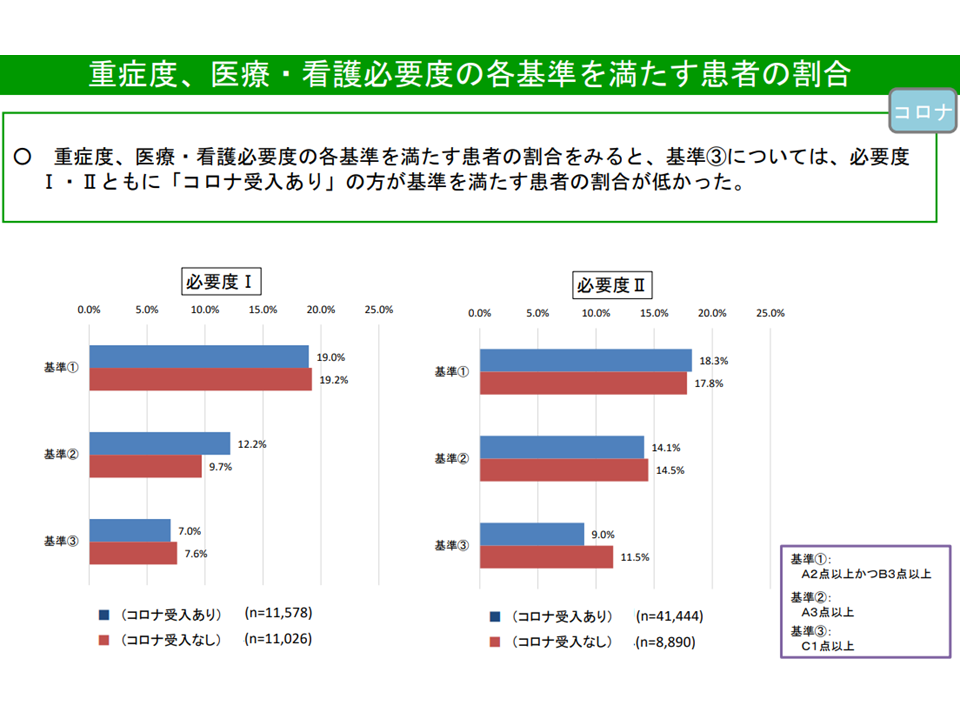
コロナ対応病院・コロナ非対応病院とで、看護必要度C項目の該当患者割合に若干の違いが出ている(入院医療分科会(1)8 210616)
こうしたデータを踏まえて牧野憲一委員(旭川赤十字病院院長、日本病院会常任理事)は「コロナ患者受け入れ病院で、手術等が相当程度制限されていることが伺える。高度診療を行う病院が、よりコロナ感染症の影響を受けながら診療を行っていると見ることができる」とコメントしています。
C項目については、2020年度改定において「対象期間の延長」(例えば、開頭手術では従前の「7日間」から「13日間」に、開胸手術では同じく「12日間」に延長するなど)が行われており、いわば「該当しやすく」っています。にもかかわらず、コロナ患者受け入れ病院では、コロナ患者「未」受け入れ病院よりもC項目該当患者が少なくなっており、「コロナ感染症の影響で、手術等が相当程度制限されている」と推測することができそうです。
より具体的には、「コロナ患者受け入れ病院」では、「コロナ対応に医療資源を集約化・重点化するために予定手術・予定入院を延期する→C項目見直しの恩恵を受けられない→看護必要度割合が思うように上がらない」、一方、コロナ患者「未」受け入れ病院では「C項目見直しの恩恵をダイレクトで受けられた」、という可能性が考えられます。
今後、「2020年度改定の影響」と「コロナ感染症の影響」との両側面に注意しながら、さらに詳しい分析・評価を行っていくことになります。
なお、コロナ感染症が猛威を振るう中では、「コロナ対応のために一部の病棟を閉鎖→その際、退院・転院が困難な重症患者を継続入院させ、比較的軽症の患者を退院させる→看護必要度割合が高まる」ことが考えられますが、コロナ患者「未」受け入れ病院で「より看護必要度割合が高まっている」背景に何があるのか(例えば、「手術が必要な患者」が多く集まったなど)、より詳しい分析に期待が集まります。
コロナ対応・未対応で「看護必要度割合の変化」に特段の傾向差ないことを再確認
ところで、上述のとおり「コロナ対応」の定義見直しがなされたため、厚労省は「コロナ患者受け入れ病院」と「コロナ患者『未』受け入れ病院」とに分けた看護必要度割合の充足状況分析を改めて行いました。その結果、「コロナ患者受け入れ病院・コロナ患者『未』受け入れ病院ともに、一定の影響を受けおり、『コロナ患者受け入れ病院に特有の傾向』『コロナ患者未受け入れ病院に特有の傾向』などは見られない」という状況に大きな変化のないことが判明しています。
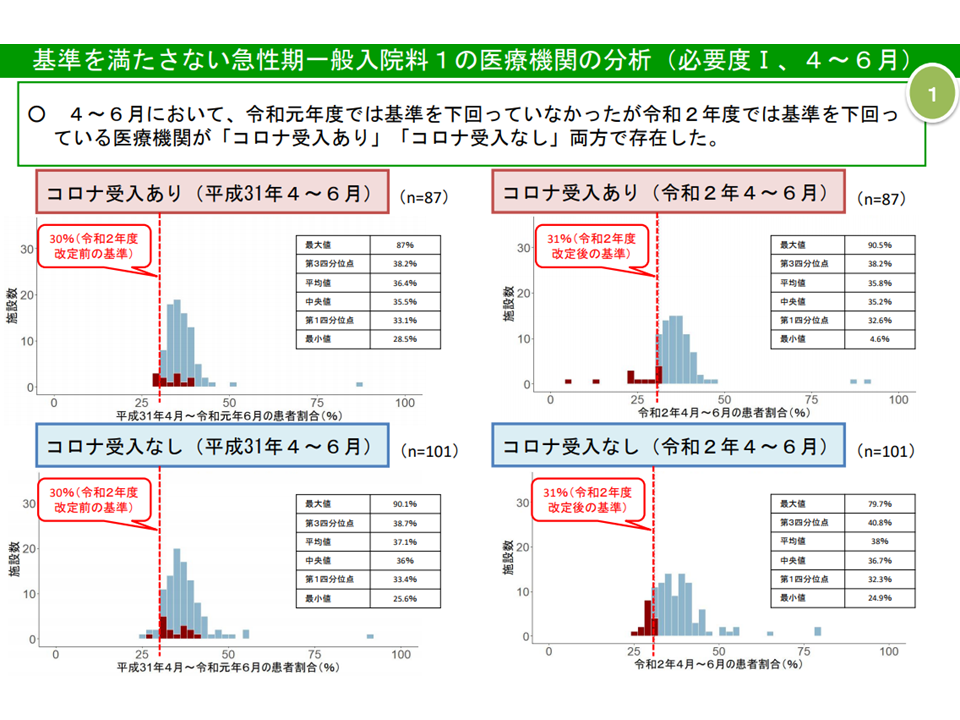
コロナ対応病院・コロナ非対応病院における看護必要度割合の分布は、3月10日の分析結果と大きな違いなし(入院医療分科会(1)9 210616)
3月10日の分析結果を踏まえて「看護必要度等に係る経過措置の延長」などの診療報酬臨時特例が行われており、今般の再分析結果から、「内容修正等の必要はない」ことが確認できたと言えるでしょう(関連記事はこちら)。
看護必要度IIを導入しなければ、「負担軽減効果」を実感できない
また、看護必要度については「評価票を用いた『看護必要度I』から、DPCのEF統合ファイルを用いた『看護必要度II』への移行」も重要テーマとなります。
この点、2020年度改定で「許可病床数400床以上では、急性期一般1-6・7対1特定機能について看護必要度IIを義務化する」という見直しが行われたことも手伝い、下表のように「看護必要度II」を導入する病院が大きく増加しています。
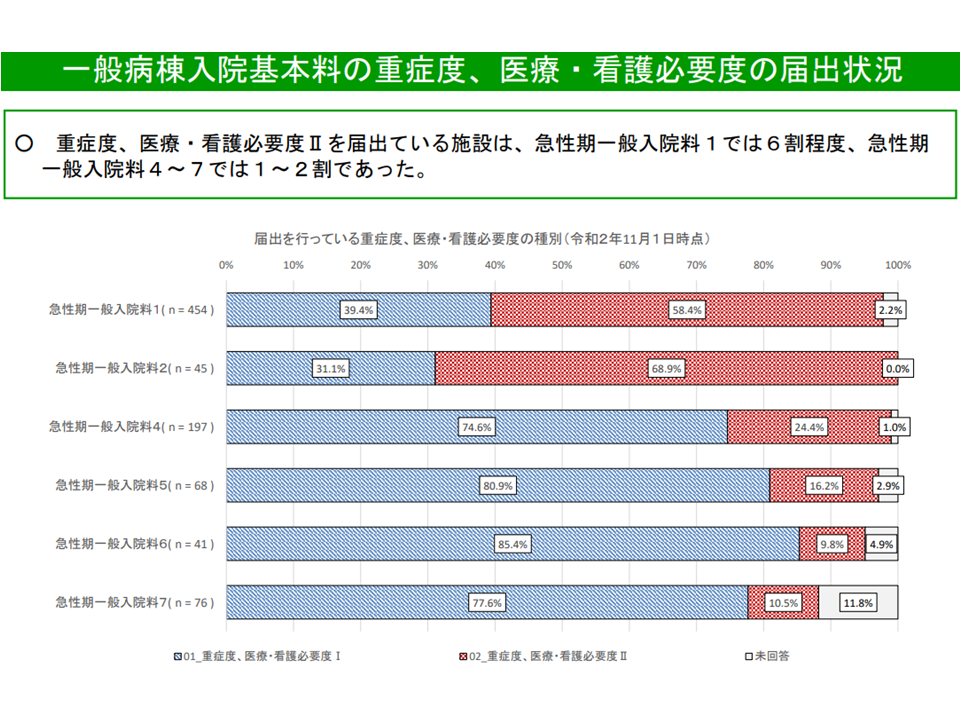
2020年度改定後、看護必要度II導入病院が大幅に増加した(入院医療分科会(1)1 210616)
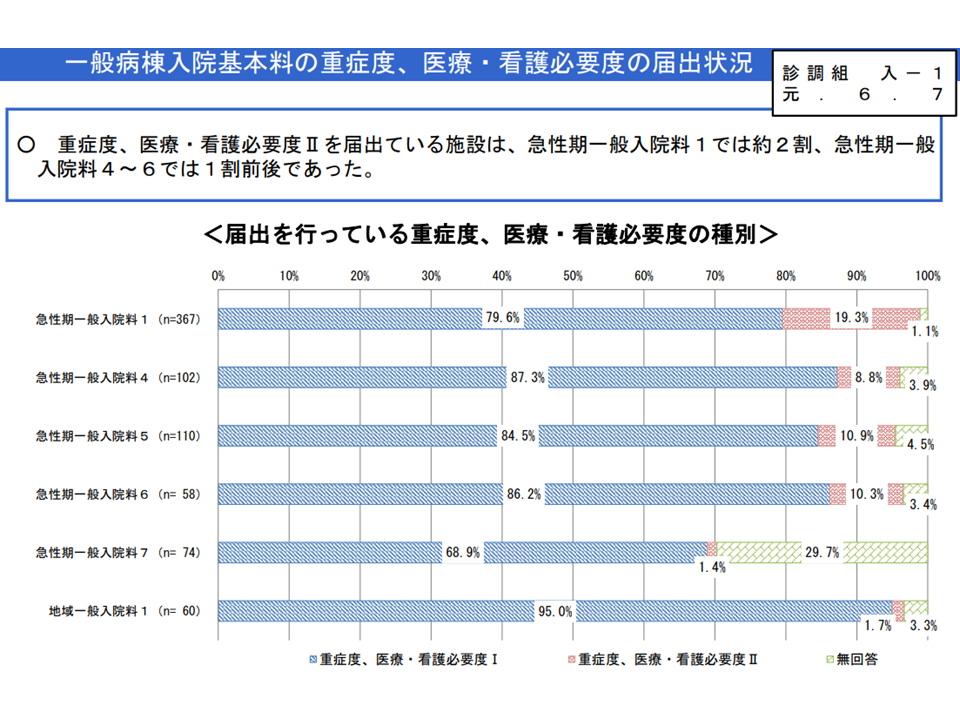
2020年度改定前には、看護必要度II導入病院は、急性期一般1でも2割程度にとどまっていた(入院医療分科会(1)2 210616)
また、「看護必要度II」導入病院では「評価者(病棟の看護師)の負担が軽減される」という声が多く、「医療従事者の働き方改革」にも効果が出ていることが伺えます。
ただし、急性期一般1でも約4割が、依然として「看護必要度I」にとどまっており、その理由として「評価票の記入のほうが容易であり、看護必要度IIの必要性を感じない」との答えが相当数(急性期一般1では30.9%、急性期一般2・3で37.5%、急性期4-7で45.9%)あります。この点について山本修一委員(地域医療機能推進機構理事)は「『看護必要度I』のままで疑問を持たない医療現場もある。看護必要度IIは、多忙な病棟看護師の負担軽減にもつながる。もう少し普及啓発に努めてはどうか」との考えを述べています。
看護必要度IIを併用しておらず、「看護必要度Iのままでの評価を継続している」病院では、山本委員の指摘どおり「看護必要度IIの良さ」を実感することは難しいかもしれません(新規の技術・システムは「導入して初めて」その良さを実感できるケースが少なくない)。2020年度改定でも「医療従事者の働き方改革」が重要項目の一つになることは確実で、「看護必要度II」も重要論点の1つになりそうです。
【関連記事】
2022年度診療報酬改定に向け、2021年6月・20年6月・19年6月の損益状況調査し「最新動向」把握―中医協総会(1)
2022年度診療報酬改定論議、コロナ感染症の影響など見据え7・8月に論点整理―中医協総会(1)
大病院の受診時定額負担、とりわけ「再診」で思うように進まず―中医協総会(3)
看護必要度IIが看護職の負担軽減に効果的、【地域医療体制確保加算】は大病院で取得進む―中医協総会(2)
後発医薬品の信頼回復が急務、「後発品業界の再編」検討する時期―中医協総会(1)
大病院の受診時定額負担、とりわけ「再診」で思うように進まず―中医協総会(3)
コロナ重症者対応でHCU入院料算定が劇増、手術・検査は大幅減、オンライン診療料は10倍増―中医協総会(3)
2020年4月以降、看護必要度などクリアできない病院が出ているが、コロナ感染症の影響か、2020年度改定の影響か―中医協総会(2)
急性期一般の看護必要度などの経過措置を再延長、DPC機能評価係数IIは据え置き―中医協総会(1)





