子宮頸がん検診、長期の追跡管理が可能な市町村では2024年4月から「5年の1度のHPV検査単独法」への切り替え可能—がん検診あり方検討会
2023.12.19.(火)
現在、子宮頸がん検診は「2年に1度の細胞診単独法」で行われているが、「長期の追跡管理が可能」などの要件を満たす市町村では、来年(2024年)4月から、主に30-60歳の女性を対象に「5年に1度のHPV検査単独法」へ切り替えを認める—。
12月18日に開催された「がん検診のあり方に関する検討会」(以下、検討会)で、こうした点を了承しました。本年度(2023年度)内に「がん検診の指針」改正、「HPV検査単独法」の検査マニュアル作成などが進められ、要件を満たした市町村では、早ければ来年(2024年)4月から「5年毎のHPV検査単独法」実施が可能となります。
長期の追跡管理を行わない場合、HPV検査単独法の効果は低い点に留意を
この点、子宮頸がん検診は、現在「20歳以上の女性に対し、2年毎に細胞診単独法で行う」ことが国の指針(がん予防重点健康教育及びがん検診実施のための指針)で定められています。
一方、国立がん研究センターの「子宮頸がん検診ガイドライン」の更新版では「一定要件をクリアした場合、5年毎にHPV検査単独法で行う」こともグレードAとして推奨されています。
検討会では、この最新ガイドラインを踏まえて、、一定の要件をクリアした市町村では、現行の「2年に1度の細胞診単独法」から「5年に1度のHPV検査単独法」に切り替えることを可能とする方針を固めています(関連記事はこちら)。
「HPV検査単独法」は、大きく次のような流れで行われます。
(1)HPV検査単独法で陰性→5年後にHPV検査単独法による検査を受ける(30歳、35歳、40歳、45歳・・・)
(2)HPV検査単独法で陽性→トリアージ細胞診を受診(液状検体(採取した細胞を専用保存液で保存した検体)を用いるため、改めての検体採取は不要。当初のHPV検査単独法のために採取した検体を用いて細胞診が行われる)
▼トリアージ細胞診で陰性→5年後にHPV検査単独法による検査を受ける((1)に戻る)
▼トリアージ細胞診で陽性→精密検査または毎年の検査を実施する
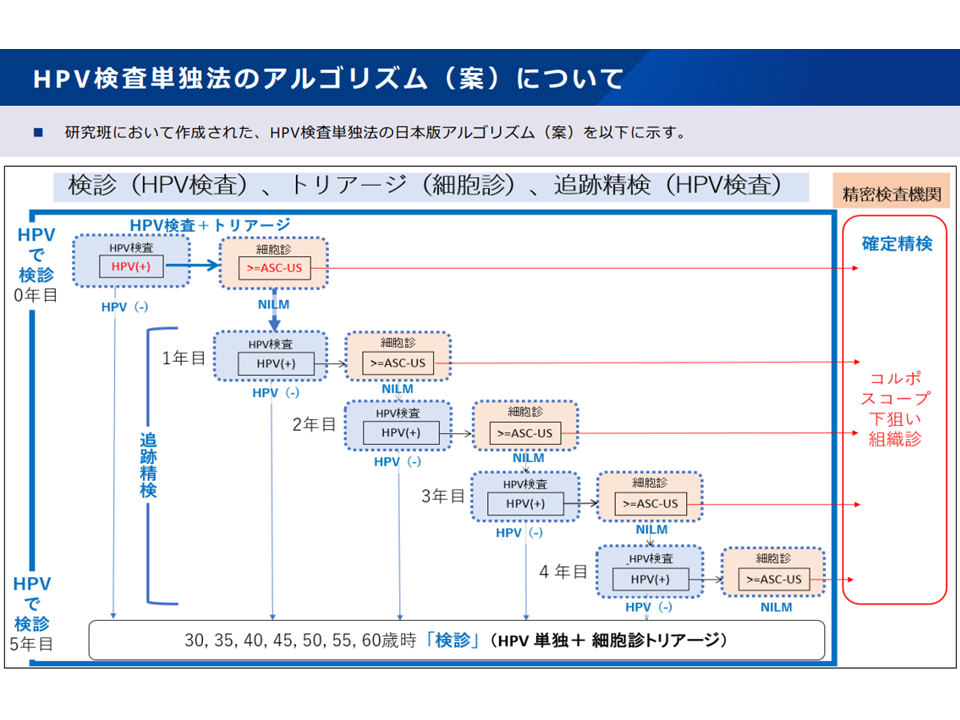
HPV単独法を導入した場合のアルゴリズム案(がん検診あり方検討会1 230809)
受診間隔が広がり被験者等の負担が大きく軽減されることから、「検診を受診しやすくなる」→「検診受診率が向上する」→「より早期のがん病変発見・早期治療が可能となる」→「生存率の向上(がん死亡率の低下)につながる」と期待されます。
12月18日の検討会では、子宮頸がん検診における「5年に1度のHPV検査単独法」実施に向けて、▼特に推奨される者の範囲▼受診率計算法▼実施市町村の要件—を詰める議論が行われました。
まず「HPV検査単独法が『特に推奨』される者の範囲」については、ガイドラインの内容などを踏まえて「30歳以上60歳以下」とする方針が概ね固められました。この点、祖父江友孝構成員(大阪大学大学院医学系研究科教授)は「細胞診単独法とHPV検査単独法とで、年齢階層別のメリット・デメリット比較を行うことが重要であり、そうしたデータも確認したい」と注文を付けています。
実施市町村の要件については、次のような項目が設けられます。HPV検査単独法は有用ですが、陽性者の多くは「検査時点ではがん病変を有さないが、数年後に有病者となる可能性がある」ことから、陽性者について「長期間の追跡管理」が極めて重要となります(長期の追跡管理が行えない場合には、HPV検査単独法の効果は現在の細胞診単独法よりも低い)。このため下記の要件をクリアできない市町村でのHPV検査単独法は好ましくないと考えられるのです(要件をクリアできない場合には、現行の「2年に1度の細胞診単独法」を継続採用する)。
▽HPV検査単独法導入に向けた研修等を導入時に受講していること
▽個別の対象者の検診受診状況を長期に追跡するために「受診者情報と検診結果」を保存するデータベース等を有すること
▽HPV検査単独法の導入について都道府県、地域医師会、検診実施機関等関係者の理解と協力が得られていること
▽HPV検査単独法の導入について、住民や対象者への普及啓発を行うこと
関連して、▼関係者の協力獲得、住民や対象者への普及啓発に向けた資材▼HPV検査単独法に係る詳細を記載した検診マニュアル—が国から市町村に示されます。
こうした要件をクリアできた自治体から、順次、HPV検査単独法への切り替えが可能となります(来年(2024年)4月から切り替え可能)。
さらに、HPV検査単独法を導入しても「検診受診が進まない」のでは意味がありません。このため受診率を把握し必要に応じて受診勧奨をすることが重要で、受診率は「当該年度および過去4か年度の間にHPV検査単独法による子宮頸がん検診を1度以上受診した者の数÷当該年度の対象者数×100」で計算することも了承されています。
なお、構成員からは「HPV検査単独法では長期間の追跡管理が必要となり、これは『誰が検診を受診し、また受診していないのか、検診結果はどうであったのを把握し、その結果を踏まえて医療機関への受診勧奨を行う』組織型検診へ転換できる大きなチャンスとなる。組織型検診転換に向けた検討を加速すべき」(松田一夫構成員:福井県健康管理協会副理事長・がん検診事業部長)、「5年間の検診間隔の間には別の市町村に引っ越す住民も少なくない。そうした点も踏まえて、被験者を長期間追跡管理できるデータベース構築が求められ、国・都道県による市町村支援も必要となる」(河本伊津子構成員:倉敷市保健所健康づくり課課長)、「HPV検査単独法導入に不安を持つ医師も少なくない。導入後に実績・実態の把握・評価、問題点の抽出などを国で行い、自治体へのサポートもしっかり行ってほしい」(黒瀨巌構成員:日本医師会常任理事)、「住民・対象者への普及啓発には特に力を入れる必要がある。またHPV検査単独法では長期間の追跡管理が必要であり、職域の検診(企業での従業員向けのがん検診など)でも、こうした要件をクリアしなければ導入できない点を明確にするべき」(中山富雄構成員:国立がん研究センターがん対策研究所検診研究部部長)といった注文もついています。
厚労省は、こうした意見も踏まえて本年度(2023年度)中にがん検診実施の指針(がん予防重点健康教育及びがん検診実施のための指針)を改正。上記要件を満たした市町村では、早ければ来年(2024年)4月から子宮頸がん検診について、「2年に1度の細胞診単独法」(現行)から「5年に1度のHPV検査単独法」へ切り替えることが可能となります(両検査を併用することはできない)。

子宮頸がん検診における「HPV単独法」導入に向けた検診指針の見直し内容1(がん検診あり方検討会1 231218)

子宮頸がん検診における「HPV単独法」導入に向けた検診指針の見直し内容2(がん検診あり方検討会2 231218)

早ければ来年(2024年)4月から要件をクリアした市町村で「HPV単独法」への切り替えが可能になる(がん検診あり方検討会3 231218)
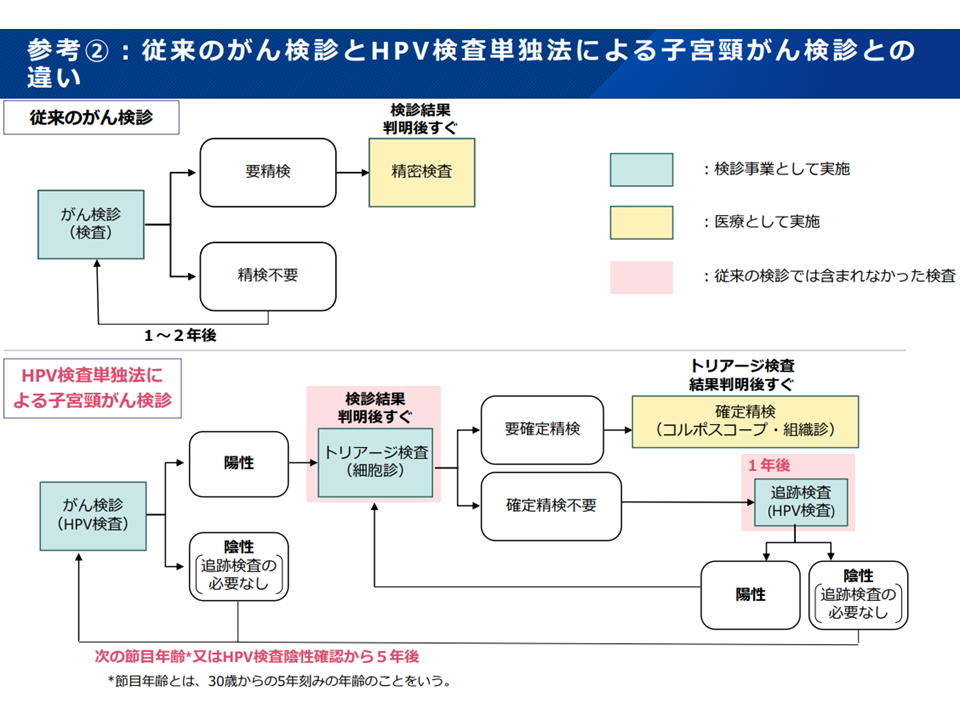
子宮頸がん検診における「HPV単独法」と「細胞診単独法」との違い(がん検診あり方検討会4 231218)
また、12月18日の検討会では、2022年度における被用者保険におけるがん検診の実施状況報告も行われました(2回目の状況調査結果報告)。1回目報告と同様の内容であり、構成員からは「指針に基づいた検診が実施されているのかのチェックも必要である」(松田構成員)、「乳がん、子宮頸がんがオプションとなっているケースが多く、改善が強く望まれる」(若尾直子構成員:がんフォーラム山梨理事長)、「精密検査受診率が6割程度とのデータが出ているが、保険者の6割は要精検者の把握をしておらず、実際の精密検査受診率ははるかに低いと考えるべき。早急な改善が求められる」(祖父江構成員、中川恵一委員:東京大学大学院医学系研究科特任教授)との指摘がなされています。必要な改善に期待が集まります。

職域検診の多くでは子宮頸がん・乳がん検診などが希望者へのオプションとなっている(がん検診あり方検討会5 231218)

職域検診の精検受診率は6割に見えるが・・・(がん検診あり方検討会6 231218)
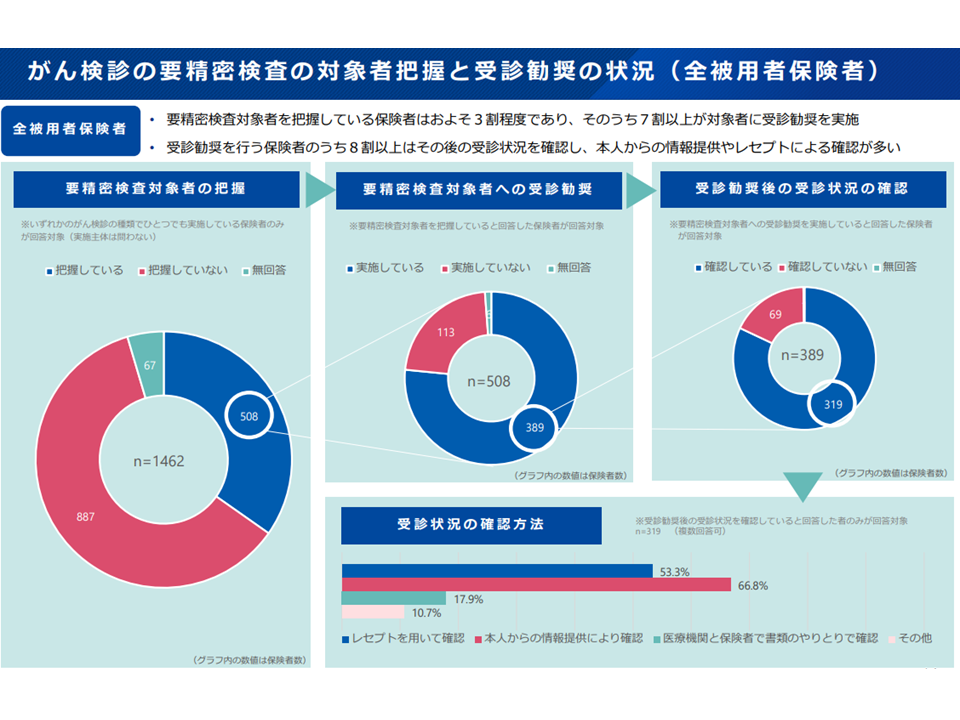
職域検診の6割では要精検対象者を把握できていない(がん検診あり方検討会7 231218)
【関連記事】
子宮頸がん検診、「2年毎の細胞診単独法」のほか、体制整った市町村では「5年毎のHPV検査単独法」も可能に—がん検診あり方検討会
がん検診が「適切に実施されているか」を担保するための基準(プロセス指標)を科学的視点に立って改訂—がん検診あり方検討会(4)
市町村による子宮頸がん・乳がん検診の受診率向上に向け、SNS活用・学校や民間事業者との連携等進めよ—がん検診あり方検討会(3)
職域で行われるがん検診、「子宮頸がん・乳がんがオプション」設定で受診のハードルに!早急な改善を!—がん検診あり方検討会(2)
コロナ禍でも「がん検診」実施状況は回復してきているが、「がん登録」「がん手術」等で実施状況の回復に遅れ―がん検診あり方検討会(1)
コロナ禍のがん検診は「住民検診」で落ち込み大、精検含め受診状況の迅速な把握を―がん検診あり方検討会(1)
コロナ感染症で「がん検診の受診控え」→「大腸がん・胃がん手術症例の減少」が顕著―がん対策推進協議会(1)





