国民・患者が各々「1人のかかりつけ医」を任意で登録し、自身の「医療情報管理センター」の役割を付与する仕組み構築を—健保連
2022.11.10.(木)
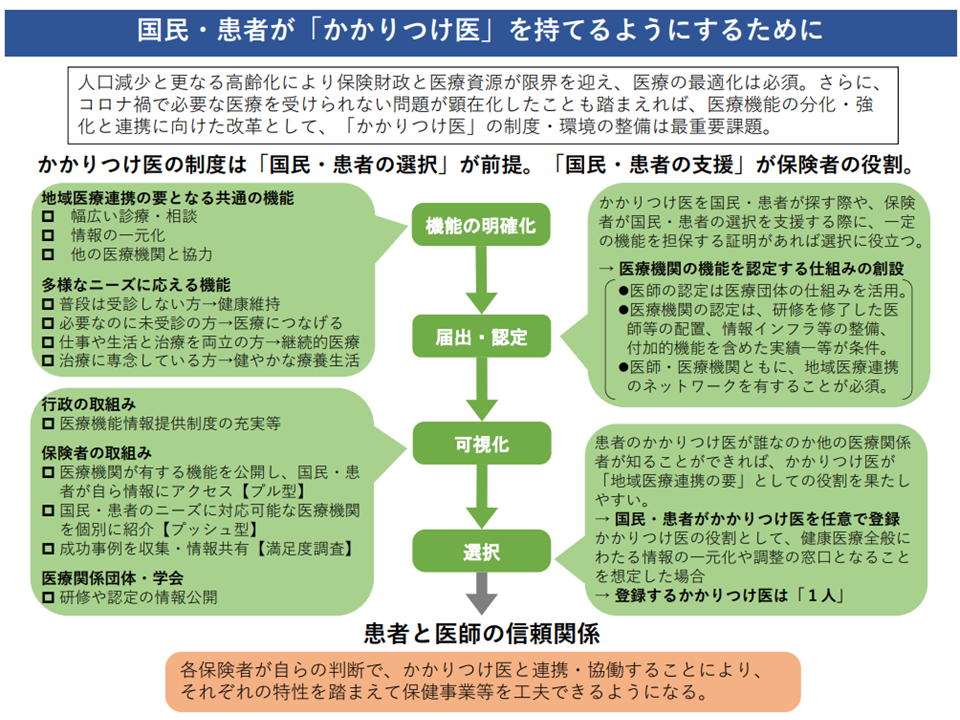
地域医療連携の要となり、多様なニーズへの対応を行うことを「かかりつけ医機能」と定め、こうした機能を持つ医師・医療機関を医療関係団体(例えば医師会)が「認定」する—。
国・保険者・医療関係団体が「認定したかかりつけ医・医療機関」の情報を広く公開し、その情報をもとに国民・患者が「自分のかかりつけ医・医療機関」を選択する—。
国民・患者は、任意で「1人のかかりつけ医」を登録し、そのかかりつけ医に様々な医療等情報を集約する—。
この、患者の「情報管理センター」機能を持つ「かかりつけ医」を要として、地域医療連携・多様なニーズへの対応(いわば総合的な診療)を行うことで、全国民に質の高い効率的・効果的な医療提供を可能とする—。
健康保険組合連合会は11月8日、このような「『かかりつけ医』の制度・環境の整備について<議論の整理>」を公表しました(健保連サイトはこちら)。
健保連のかかりつけ医機能に関する議論の整理
かかりつけ医機能を持つ医師・医療機関を医療団体が認定し、広く情報提供を
Gem Medで報じているとおり、「かかりつけ医機能」に関する議論が活発化しています。
政府は、外来医療について「まずかかりつけ医機能を持つ医療機関にかかり、そこから必要に応じて高機能病院を紹介してもらう」という流れを強化することが求められています【外来医療の機能分化】。
外来医療機能分化を進めるためには、「紹介中心型の高機能病院」と「かかりつけ医機能を持つ医療機関」とが車の両輪となることが重要です。紹介中心型の高機能病院については「地域医療支援病院」「特定機能病院」「紹介受診重点医療機関」などの整備が進められ、明確化が図られてきています(関連記事はこちら(紹介受診重点医療機関)とこちら(2022年度診療報酬改定))。
一方、紹介する側の「かかりつけ医」「かかりつけ医機能」については、定義も明確にされておらず、また論者によってイメージする内容が千差万別であるなど「曖昧」な状況が続いていましたが、本年(2022年)6月7日の「骨太方針2022」(経済財政運営と改革の基本方針2022)で「かかりつけ医機能が発揮される制度整備を行う」方針を明確化。また、昨年(2021年)12月の「新経済・財政再生計画改革工程表2021」では、「かかりつけ医機能の明確化と、患者・医療者双方にとってかかりつけ医機能が有効に発揮されるための具体的方策について、2022年度・2023年度に検討する」方針を掲げています。
厚労省も社会保障審議会・医療部会において「かかりつけ医機能を検討していく」方針を明確にしており(関連記事はこちら、従前「第8次医療計画等に関する検討会」で議論されていたが、議論が広範囲に及んだため、医療部会で議論することとなった)、本年度(2022年度)・来年度(2023年度)に「かかりつけ医機能」論議が活発に進められていきます。
そうした中で、かねてより「かかりつけ医の制度化」を求めている健保連では、「かかりつけ医機能」を発揮するたな制度を整備すべきとの考えで検討を続け、今般、次のような内容の「議論の整理」をまとめました。
まず、「かかりつけ医機能」については、▼地域医療連携の要としての「幅広い診療・相談」「情報の一元的管理」「他医療機関との協力▼多様なニーズに応えための「普段は受診しない方への健康維持」「必要であるが未受診の方への医療受診勧奨」「仕事や生活と治療を両立させる方への継続的医療提供」「治療に専念している方への健やかな療養生活提供」—を掲げました。
健保連では、こうした「かかりつけ医機能」を医師・医療機関が届け出て、認定を受ける仕組みを提唱しています。中身が伴わないにもかかわらず「かかりつけ医機能」を名乗る医療機関が出てくることを防止するために、また「かかりつけ医を国民・患者が探す」「保険者が国民・患者の選択を支援する」にあたり、こうした届け出・認定の仕組みが役に立つためです(どの医療機関が上記のかかりつけ医機能を持つのかが不明であれば、住民が選択できず、保険者も選択を支援できない)。
「かかりつけ医機能認定」の仕組みとしては、例えば、▼医師の認定は「医療団体の仕組み」を活用する▼医療機関の認定は「研修を修了した医師等の配置」「情報インフラ等の整備」「付加的機能を含めた実績」などを条件とする▼医師・医療機関ともに、地域医療連携のネットワークを有することが必須要件とする—といった考えを示しています。日本医師会への配慮の意図が伺われます。
さらに、認定された「かかりつけ医機能を持つ医師・医療機関」の可視化するために、関係者が次のように取り組むよう提案しています。上述と同じく「どの医療機関がかかりつけ医機能を持つ」のかを明らかにすることで、国民が選択しやすい環境を整える狙いがあります。
▽行政は「医療機能情報提供制度」を充実する
▽保険者は▼医療機関が有する機能を公開し、国民・患者が自ら情報にアクセスできる環境を整備する【プル型】▼国民・患者のニーズに対応可能な医療機関を個別に紹介する【プッシュ型】▼成功事例を収集・情報共有する【満足度調査】—
▽医療関係団体・学会は「研修や認定の情報公開」を行う
こうした情報を活用して、国民・患者が「自分のかかりつけ医、かかりつけ医療機関」を選択することになります。さらに「この患者のかかりつけ医は、●県●市で●●クリニックを開業する●●医師である」などの情報が、地域はもちろん、全国の医療機関等で確認できれば、医療の質が向上すると期待されます。例えば、地域医療機関や薬局が、当該患者の情報を「かかりつけ医である●●医師に集約することで、「禁忌薬剤の処方をストップ」「重複する薬剤や検査をストップ」できたり、治療方針を「かかりつけ医の●●医師」を中心にそろえたりすることが可能になります。また、旅行や出張先で医療機関等にかかった際に、「かかりつけ医の●●医師」に確認することで、効果的・効率的な医療提供を行うことも可能となります。言わば、かかりつけ医に「自身の受け持ち患者(かかりつけ患者)の医療情報を管理するセンター機能を持たせる」考えです。
この点、オンライン資格確認等システムを活用し、全国の医療機関等で患者の情報を確認できる仕組みが稼働しています。しかし、「全国津々浦々の医療機関で活用できる」ようになるまでには相当の時間がかかると想定されることから、まず「かかりつけ医を情報管理センター」にする、という健保連の提案には大きな魅力を感じます。
こうした「情報管理センター」機能が、患者ごとに複数あれば情報確認が非常に煩雑になり、実効性も上がりません(眼科情報はA医師、整形外科情報はB医師・・・に確認しなければならないとするのは非効率的であり、活用もされにくい)。このため、健保連では「1人のかかりつけ医を、国民・患者が任意で登録する」仕組みを設けるよう提案しています。
財務省などは「ファーストアクセスは、決められた(1人の)かかりつけ医へ限定する」との論調で「かかりつけ医の制度化」議論を進めています。この考え方にも、一部頷ける部分がありますが、現在の我が国の診療実態からあまりにかけ離れており、根強い批判・反論があります。
これに対し、健保連では「情報管理センターとして1人のかかりつけ医を決める」(ファーストアクセスで異なる医療機関を受診することは妨げない)という異なるアプローチで「かかりつけ医の制度化」を進めようと考えているようです。この「情報管理センターは1か所とすべきである。このためかかりつけ医として登録する医師は1人とする」という考え方は、診療報酬改定論議の中で時間をかけて議論されてきた「かかりつけ医機能を評価する報酬」(例えば地域包括診療料など)とも整合的であり、「非常に合理的である」と、多くの識者が高く評価しています。
【関連記事】
かかりつけ医機能は医療部会で議論!「全国の医療機関での診療情報共有」でかかりつけ医は不要になるとの意見も—社保審・医療部会





