看護必要度の生データ、DPCのEF統合ファイルで提出を義務付け―DPC評価分科会
2015.10.27.(火)
重症度、医療・看護必要度の各項目(つまり生データ)を、DPCの統合EFファイルに記載して提出することを義務付ける―。こういった方向が、26日に開かれた診療報酬調査専門組織のDPC評価分科会で固まりました。
DPC制度では、入院基本料や検査・投薬などの費用が包括されています。このため、請求データからは医療内容が把握できず、包括支払い制度で懸念される粗診粗療が生じていないかどうかを確認するために、DPC病院(準備病院を含む)では様々なデータの提出が義務付けられています。
また2014年度の前回診療報酬改定では、▽7対1の出来高病院や地域包括ケアを持つ病院について、データ提出を義務付ける▽すべての医療機関でデータ提出を可能とする―という見直しも行われました。
こうしたデータを通じて、医療現場の実態がどうなっているのかを把握することができます。
提出が求められるデータは次のとおりです。
(1)様式1(いわば簡易カルテ)
(2)様式3(施設情報)
(3)様式4(医科保険診療以外の診療情報)
(4)Dファイル(診断群分類点数表による算定した患者に係る診療報酬請求情報)
(5)EF統合ファイル(医科点数表に基づく出来高点数情報)
(6)▽外来EF統合ファイル(外来診療患者の医科点数表に基づく出来高点数情報)
26日の分科会では、これらのデータ提出について幾つかの見直しを行ってはどうかと厚生労働省から提案が行われました。見直し項目は多岐にわたるため、ポイントを絞って見ていきましょう。
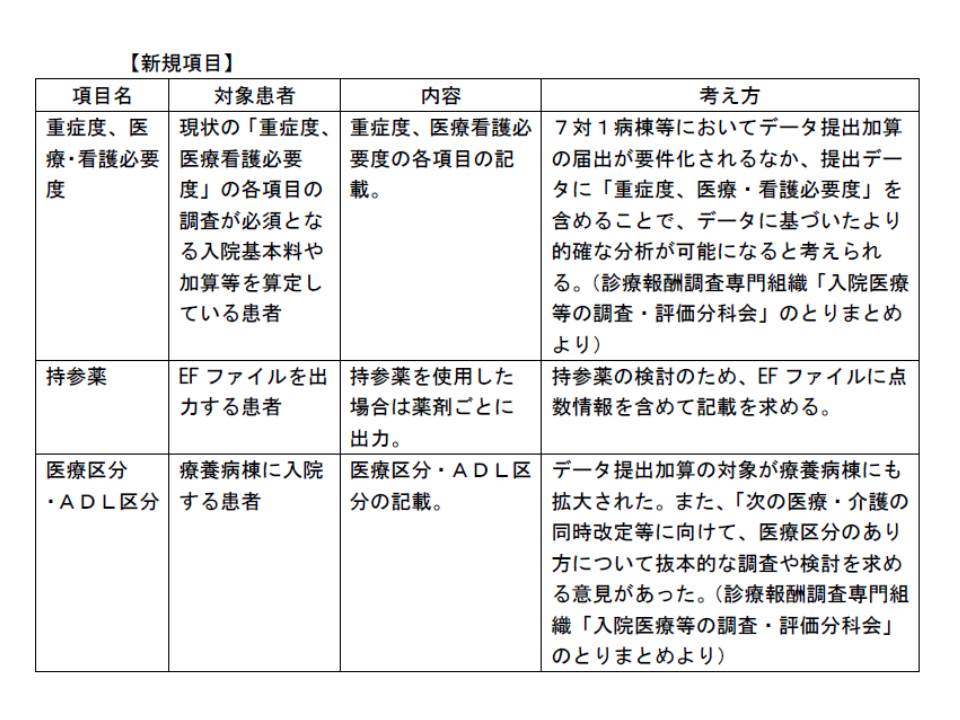
まず(5)のEF統合ファイルについては、新たに▽重症度、医療・看護必要度(以下、看護必要度)▽持参薬▽医療区分・ADL区分―の記載を求めてはどうかと、提案されました。委員から異論は出ておらず、中央社会保険医療協議会の了承を経て、この方向で固まる見込みです。
看護必要度については、「入院医療等の調査・評価分科会」で「DPCデータに含めることで、より的確な分析が可能になる」との指摘がありました。診療内容と看護必要度データを突合させることも可能になるでしょう。
なおGHCでは、かねてより「看護必要度のデータ精度には問題がある」と指摘してきました(関連記事はこちら)。GHCパートナーのアキよしかわと渡辺幸子が15年6月に上梓した「日本医療クライシス」でも、この点に触れ「看護必要度の生データ提出を義務付けるべきではないか」と訴えています(関連記事はこちら)。厚労省の今回の提案は、GHCの主張と合致するものと言えるでしょう(関連記事はこちら)。
ここで看護必要度の生データ提出にどのような意味があるのか、GHCアソシエイトマネジャーの湯原淳平は次のように解説します。
GHCでは、看護必要度データとDPCデータを紐付けて分析していますが、多くの病院では「過小評価」や「過剰評価」が存在しており、精緻に分析すると「重症患者の割合(7対1では常に15%以上であることが要件)が3-5ポイント近く下がる」ケースが見られます。
ここで、看護必要度データをDPCデータと同時に提出するということは、厚労省が容易に「過剰評価」をチェックできることを意味します。この結果、7対1病床の減少、機能分化が一気に進む可能性もあります。
中医協には「重症患者割合の平均値は20%程度」というデータが示されました(関連記事は(関連記事はこちら)が、看護必要度の生データ提出によって重症患者の分布が大きく変わることも予想されます。
現在、中医協では看護必要度項目の見直しに向けた検討が進んでおり、そこでは「重症患者の基準値(現在は15%以上)」の引き上げに関する議論も出てくるでしょう。このように、ただでさえハードルが高くなるところに、生データ提出義務が加わり、臨床現場は大きな意思決定を迫られることになるでしょう。
湯原は「想像をはるかに超える病院が重症患者割合の要件を満たせず、7対1入院基本料を算定できなくなる可能性がある」と訴えています。
また医療区分・ADL区分については、「療養病棟でもデータ提出が認められたが、医療区分などの記載欄がないため、せっかくデータを提出してもらっても十分に活用できない」という問題点を解消するものです(関連記事はこちら)。今後、病床機能報告制度における「慢性期」の定量的基準などを議論する際に、重要なデータになると考えられます。
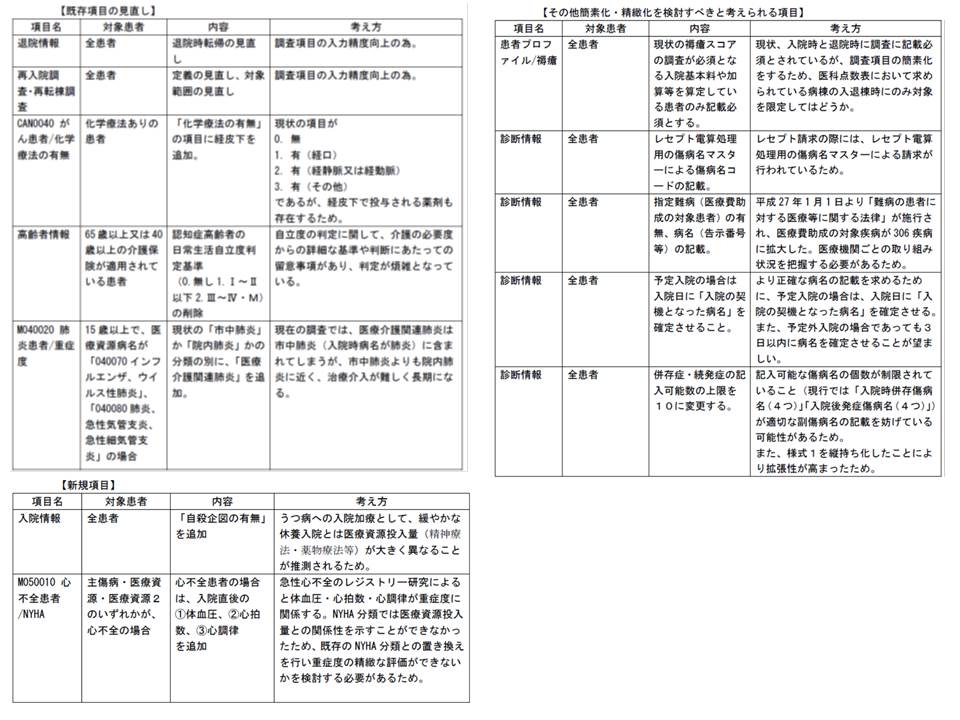
次に(1)の様式1について見てみましょう。こちらは、かなり大がかりな見直しが提案されました。
▽退院時転帰、再入院についての定義見直し(関連記事はこちらとこちら)
▽化学療法について、現状の「0.無 1.有(経口) 2.有(経静脈・経動脈) 3.有(その他)」に、新たに「有(経皮下)」を追加する
▽肺炎について、現在の「市中肺炎」「院内肺炎」に、新たに「医療介護関連肺炎」を追加する
▽「自殺企図の有無」を追加する(項目の名称については更に調整)
▽心不全患者について、入院直後の「体血圧、心拍数、心調律」の記載を求める
▽褥瘡の記載は、「褥瘡スコアの調査が必須な入院基本料・加算などを算定している患者」のみとする(現在は全患者)
▽指定難病の有無・病名を記載する
▽予定入院の場合には、入院日に「入院契機病名」を確定させる
▽併存症・続発症の記載上限を10に変更する
なお、厚労省は「現場の負担を考慮して、認知症高齢者の日常生活自立度基準の記載は削除してはどうか」と提案していました。しかし、「患者が認知症か否かという情報は、病院の機能を見る上で今後ますます重要になってくる」(美原盤委員:公益財団法人脳血管研究所附属美原記念病院長)、「認知症の把握は、今後の医療を考える上では常識ではないか。より細かい記載を求めることも考えるべき」(石川広巳委員:社会医療法人社団千葉県勤労者医療協会理事長)といった指摘を受け、現状を維持することになりました。
また、(4)のDファイルには「出来高請求となった患者」などについても、14桁のDPCコードの記載が義務付けられることになります。
これらの見直しはシステム改修にも結び付きます。このため厚労省では「システム改修の負担も考慮しつつ、柔軟に対応する」としており、項目によっては見直しが見送られる可能性もあるので、ご留意ください。
【関連記事】
DPCのI群、II群病院、精神疾患患者の医療保護入院なければ機能評価係数IIを減算―DPC評価分科会
入院患者の重症度を評価するCCPマトリックス、糖尿病、肺炎、脳血管疾患に導入―DPC評価分科会
医療提供体制を適正化する6つの条件―GHC、魂の提言(1)
次期改定で「7対1」の基準は厳格化、全病棟で重症者割合の基準値を満たしておくべき―GHC改定セミナー(那覇)