後発品使用の新目標(数量80%+金額65%以上)受け、医療費適正化計画やロードマップを見直し—社保審・医療保険部会(3)
2024.10.3.(木)
後発医薬品の新たな使用推進目標が設定されたことを受け、2024年度から29年度を対象とする「第4期医療費適正化計画」、「後発医薬品の使用に係るロードマップ」について見直しを行う—。
また、「出産なび」への情報提供を理由なく行わない分娩施設(医療機関、助産所)については、来年(2025年)9月上旬頃から「出産育児一時金の直接支払い制度」利用を不可とする—。
9月30日の社会保障審議会・医療保険部会では、こうした報告も行われました(同日の「医療DX推進関連法案」論議に関する記事はこちら、マイナ保険証利用促進策に関する記事はこちら)。

9月30日に開催された「第183回 社会保障審議会 医療保険部会」
後発品使用の金額シェア65%含めた新目標受け、医療費適正化計画など見直し
「医療技術の高度化」「少子高齢化の進展」などによって医療費の高騰・支え手の減少が加速化し、医療保険の制度基盤が極めて脆弱になり、さらに今後も厳しさを増してくと考えられます。
こうした中では、「医療費の伸びを、我々国民が負担できる水準に抑える」(医療費適正化)ための取り組みが極めて重要となり、その一環として、「後発医薬品(ジェネリック医薬品、後発品)の使用促進による薬剤費の圧縮」があります。
この点について医療保険部会では、次のような「金額シェアも盛り込んだ新たな後発医薬品使用推進目標」を設定しています。
【主目標】
▽数量シェアを2029年度末までに全ての都道府県で80%以上とする(継続)—
【副次目標】
▽2029年度末までに、「バイオシミラーが80%以上を占める成分数」が全体の成分数の60%以上とする—
▽後発医薬品の金額シェアを2029年度末までに65%以上とする(金額シェアは「後発医薬品の購入量×薬価」÷「後発医薬品の購入量×薬価+後発医薬品のある先発品の購入量×薬価」で計算)—。

後発品使用の新目標(2029年度ゴール)(社保審・医療保険部会3 240314)
これを受け、厚労省は9月30日の医療保険部会に、「医療費適正化計画」と「後発医薬品の使用に係るロードマップ」について見直しを行う考えを示しました。
まず「医療費適正化計画」について見てみましょう。
医療費適正化計画は、各都道府県において▼6年後(計画満了時)の医療費適正化の見込み(医療費の伸びをどれだけ抑えられるか)▼医療費適正化を実現するための方策(特定健診・保険指導の推進、糖尿病の重症化予防、後発医薬品の使用促進、地域医療構想の実現など)―を計画に落とし込み、実行を求めるものです(2008年度からスタート)。現在、2024年度から29年度を対象とする医療費適正化計画が稼働していますが、新たな後発品目標設定を受けて必要な見直しが行われます。
具体的には、「後発医薬品の使用促進による医療費適正化効果額の推計方法」について下図のような見直しを行うものです。各都道府県では「数量ベースでの後発品使用促進による医療費適正化効果額」と「数量ベースでの後発品使用促進による医療費適正化効果額」とを推計し、「効果の大きなほう」を「後発品の使用促進による効果」とします。
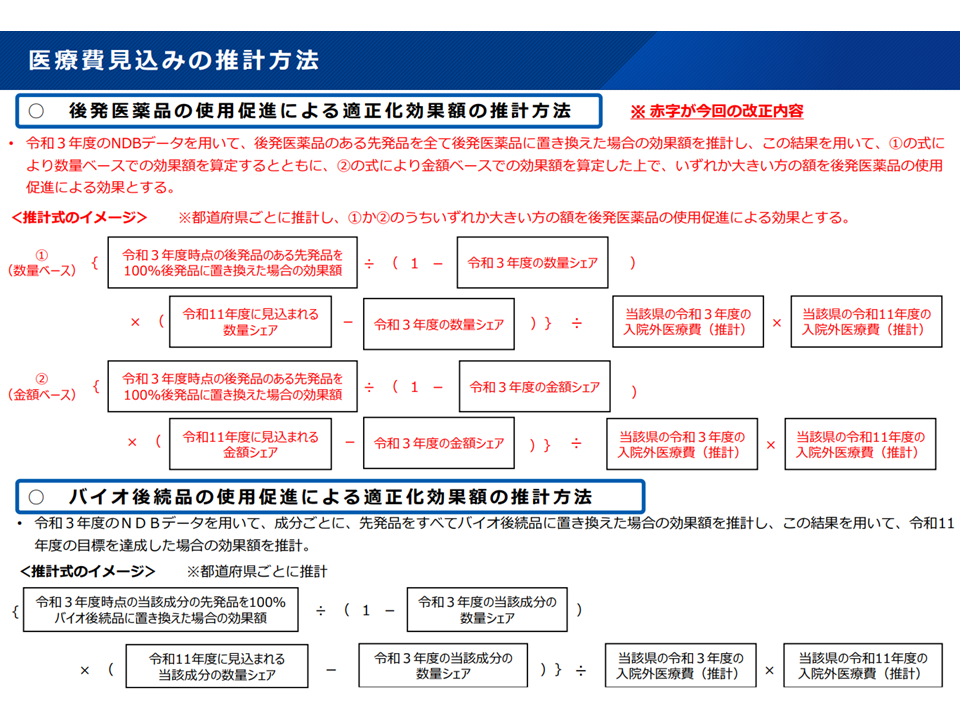
医療費適正化効果額の推計方法見直し(社保審・医療保険部会(3)1 240930)
あわせて「リフィル処方箋の使用促進」についての記載も医療費適正化計画に新たに盛り込むことになります。

リフィル処方箋の使用促進策も医療費適正化計画に記載する(社保審・医療保険部会(3)2 240930)
上述のとおり、今後も医療費が膨張し続ける中では、医療費の伸びを「我々国民の財布で賄える水準」に抑える必要があり、非常に重要なテーマの1つと言えます。厚労省は近く「医療費適正化計画の見直し指針」を示し、これを拠り所に、各都道府県において今年度(2024年度)中に「医療費適正化計画の見直し」を行います。
医療保険部会では、北川博康委員(全国健康保険協会理事長)が「後発品の使用促進に向けてフォーミュラリが鍵になると考えている」と指摘。また島弘志委員(日本病院会副会長)も「各病院においてフォーミュラリを検討していくことは重要である」とコメントしています。
フォーミュラリとは、医療機関等が作成した「医学的妥当性や経済性などを踏まえた医薬品使用方針」のことで、「●●疾患には第1選択としてA医薬品(特定の銘柄や成分)を使用する、◆◆疾患には第1選択としてX医薬品(特定の銘柄や成分)を使用する」といったリストをつくるイメージです。採用医薬品を集約化することで「経営の質」が向上する(医薬品の購入コストを抑えることが可能)ことはもちろんですが、何よりも「医療の標準化が進み、医療の質が向上する」という大きな効果が期待されます。また、後発品を優先選択肢に据えることで「医療費の適正化」にもつながります。
さらに、地域単位でフォーミュラリを作成することができれば、その効果はさらに大きくなります。厚労省は昨年7月に通知「フォーミュラリの運用について」を示し、地域単位でのフォーミュラリ作成に期待を寄せています。
また、「後発医薬品の使用に係るロードマップ」は、名称どおり「後発品使用割合の目標実現のために、どのような道筋で、どのような取り組みを進めていくか」を示すものです。新目標値設定を受け、このロードマップについても次のような見直しが行われます(後発品産業の在り方については別に検討が進められている)。
▽後発品の安定供給確保、後発品への国民の信頼確保に向けて、▼品質確保に係る取り組み(医薬品医療機器総合機構(PMDA)と都道府県での無通告立入検査の実施を2023年度から始めている、全ての後発医薬品企業による自主点検を2024年度から実施する、日本ジェネリック製薬協会を中心としたクオリティカルチャー醸成に向けた企業人材育成を2024年度から実施する、など)▼安定供給に係る取り組み(供給不足が生じるおそれがある場合などの報告制度を2024年度から始める、後発品企業による安定供給情報公表を2024年度から始める、供給リスク分析マニュアル作成を2024年度から始める、供給不安解消策などに関する「安定供給確保に係るマネジメントシステ」の法的枠組について2024年度中に結論を得るなど)—を行う
▽新目標の達成に向けて、▼使用環境整備に係る取り組み(数量・金額ベースでの薬効分類別等の後発医薬品置換率情報を2024年度から提供する、都道府県協議会を中心とした後発品の使用促進を2024年度から実施する、など)▼医療保険制度での取り組み(長期収載品にかかる選定療養の仕組みを2024年10月から導入する、診療報酬における後発品使用に係る評価を引き続き中央社会保険医療協議会で検討する、など)—を行う
▽2026年度末を目途に状況を点検し、必要に応じ目標の在り方などを検討する

後発品使用促進のロードマップ(社保審・医療保険部会(3)3 240930)
▽バイオシミラー目標値の達成に向けて、▼がんなど「特定領域での使用者」を念頭においた取り組みを進める▼海外依存による供給途絶リスクを避けるため、企業における「必要な原材料の確保」などを進める▼医療保険制度の持続性を高める観点の周知を進める▼バイオ医薬品が製造可能な国内の施設・設備の整備、バイオ製造人材の確保・育成を進める—などの検討・実行を行う(上述の選定療養対象外であるが、どのような使用促進が可能化医療保険制度上の対応も検討していく)

バイオ後続品の使用促進ロードマップ(後発品使用促進のロードマップの別添)(社保審・医療保険部会(3)4 240930)
出産なびに情報提供しない医療機関等には2025年9月頃から一定のペナルティ
また9月30日の医療保険部会では、「出産なび」の利用状況報告とともに、情報提供を理由なく行わない分娩施設(医療機関、助産所)について、来年(2025年)9月上旬頃から「出産育児一時金の直接支払い制度」利用を不可とする方針が明確化されました。
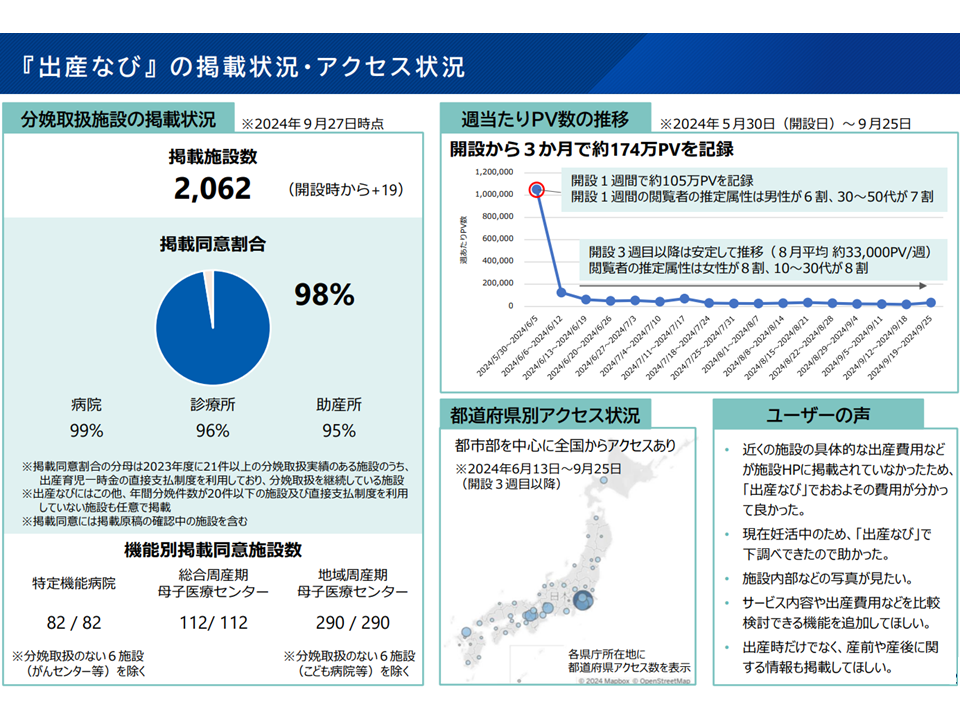
出産なびの利用状況(社保審・医療保険部会(3)5 240930)
医療保険制度では、加入者の出産費用負担を軽減するために、出産育児一時金の仕組みを設けています(保険者から出産した被保険者・被扶養者に一時金を支払う)。
ただし、いったん出産費用全額を医療機関に支払い、別途、保険者から一時金を受けるのでは、「手間がかかる」「いったん高額な支払いをしなければならない」こととなるため、「直接支払制度」が準備されています。出産前に、妊婦など(被保険者等)と医療機関等との間で「出産育児一時金を、保険者(健康保険組合や協会けんぽなど)から医療医機関等が直接受け取れる」という契約を結ぶものです(妊婦等が医療機関等と契約するだけでよい)。
ところで、「出産なび」は、妊婦が「どの医療機関等で出産すればよいか」を選択しやすくするため、▼全国の分娩取り扱い施設から厚労省への情報提供を求める→▼厚労省が情報を整理し、サービス内容や費用などの情報提供を行う—ものですが、ごく一部の医療機関等で「厚労省への情報提供を行わない」実態があります。
これを放置すれば妊婦等に十分な情報提供が行えなくなってしまうため、「「出産なび」への情報提供を理由なく行わない分娩施設(医療機関、助産所)について、来年(2025年)9月上旬頃から出産育児一時金の直接支払い制度利用を不可とする」ペナルティ方針を厚労省が明確化しました。
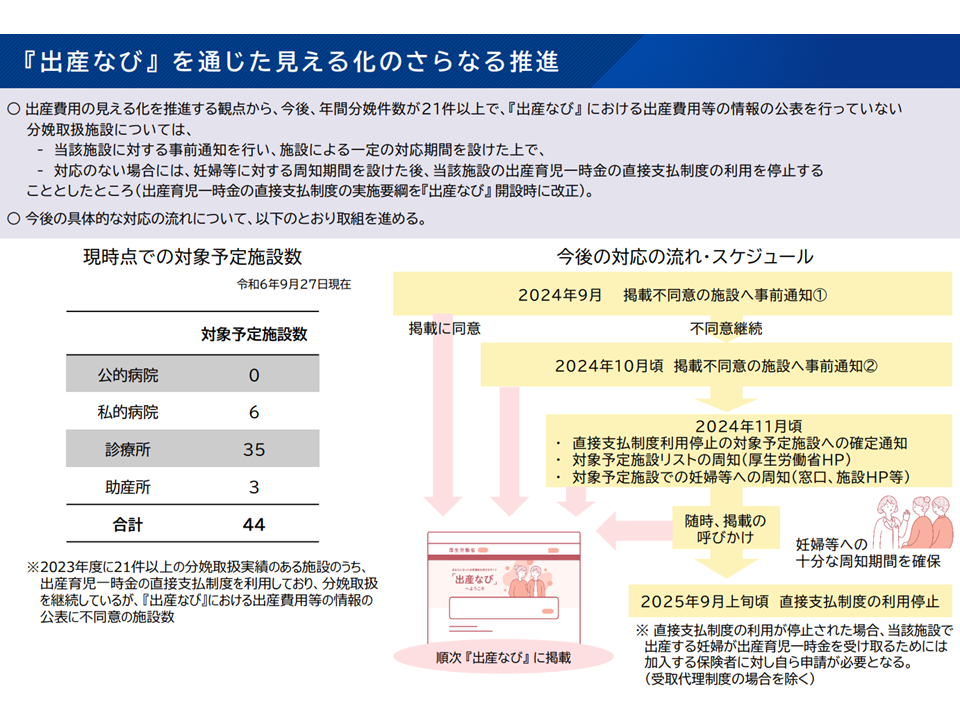
出産なびに情報提供を行わない医療機関等にはペナルティも(社保審・医療保険部会(3)6 240930)
直接支払い制度が利用できない場合には、「妊婦等の手間が増える→手間のかからない別の医療機関に妊婦が流れてしまう→経営が困難になる」ことにつながり、間接的に「厚労省への情報提供を強制する」ものと言えます。
委員からは「「出産なび」の情報充実」を求める声が佐野雅宏委員(健康保険組合連合会会長代理)や村上陽子委員(日本労働組合総連合会副事務局長)から出たほか、「直接支払い制度が利用できなくなる施設が『域の中心的な分娩取り扱い施設』となるケースもあるかもしれない。妊婦にマイナス影響が出ないように留意してほしい」(城守国斗委員:日本医師会常任理事)との意見も出ています。城守委員の指摘するように、直接支払い制度が利用できない場合には、妊婦サイドにしわ寄せが来てしまうため、一定の配慮も必要となりそうです。
【関連記事】
後発品使用促進に向け、「全都道府県で2029年度までに数量80%」の主目標+「金額で65%以上」のサブ目標設定—社保審・医療保険部会
地域別、機能・サービス別に分娩取り扱い施設を検索できる【出産なび】スタート、費用や人員配置などの情報も掲載—厚労省
出産育児一時金の「直接支払制度」を利用する産科医療機関等は、厚労省に費用等の情報提供を行うことが要件に—社保審・医療保険部会(2)





