リンパ浮腫指導管理料等、2020年度改定に向け「算定対象の拡大」を検討―中医協総会(2)
2019.9.19.(木)
リンパ浮腫に関する最近の研究からすれば、【リンパ浮腫指導管理料】や【リンパ浮腫複合的治療料】の算定対象患者は「狭すぎ、かつ実施可能時期が遅すぎる」ことが判明した。今後、算定対象の拡大を検討していくべきではないか―。
9月18日に開催された中央社会保険医療協議会・総会では、こういった議論も行われました。

9月18日に開催された、「第423回 中央社会保険医療協議会 総会」
摂食・嚥下障害の脳卒中患者等に対する「管理栄養士等のチーム」介入を評価すべきか
2020年度の次期診療報酬改定に向けて中医協総会では第2ラウンド論議を開始しており、9月18日には、▼リハビリテーション▼医薬品の効率的かつ有効・安全な使⽤―の2テーマが議題となりました。後者の「医薬品の効率的かつ有効・安全な使⽤」については既にお伝えしており、本稿では前者の「リハビリテーション」に焦点を合わせてみます。
リハビリを評価する診療報酬は非常に複雑で、▼「多職種が共同してリハビリ計画を策定し、リハビリ提供の効果などを評価する」ことを評価する【リハビリテーション総合計画評価料】▼リハビリ提供そのものを評価する【疾患別リハビリテーション料】▼発症から早期のリハビリ提供を評価する【早期離床・リハビリテーション加算】(ICU)や【ADL維持向上等体制加算】(一般病棟)▼患者退院後に必要な指導等を行うことを評価する【退院時リハビリテーション指導料】▼介護保険リハビリへの移行を促す取り組みを評価する【介護保険リハビリテーション移行支援料】や【目標設定等支援・管理料】―などを組み合わせて評価を行います。
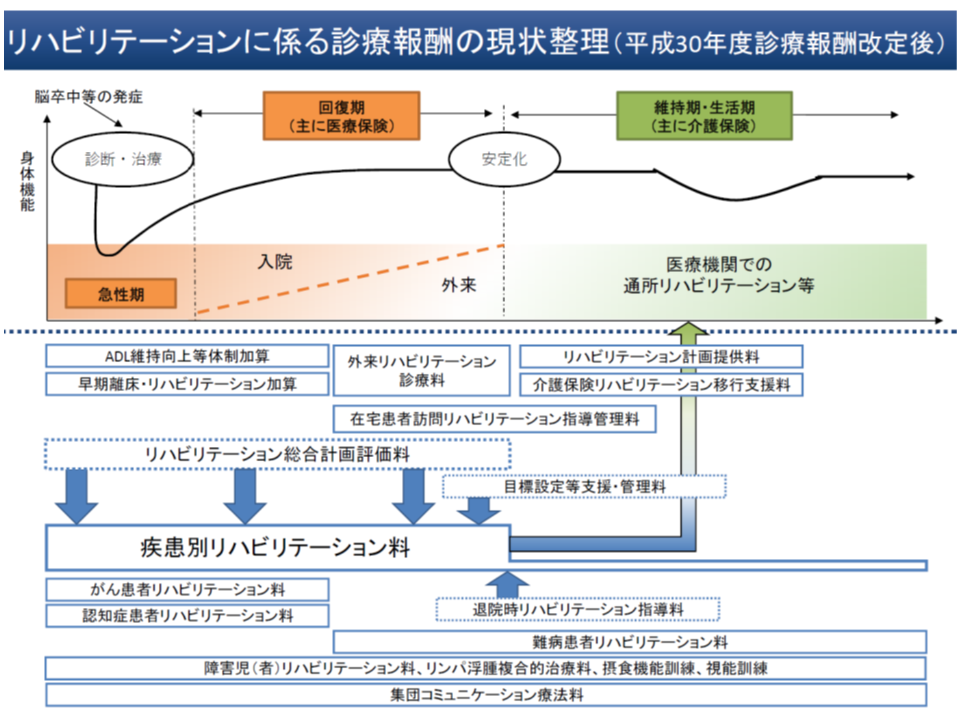
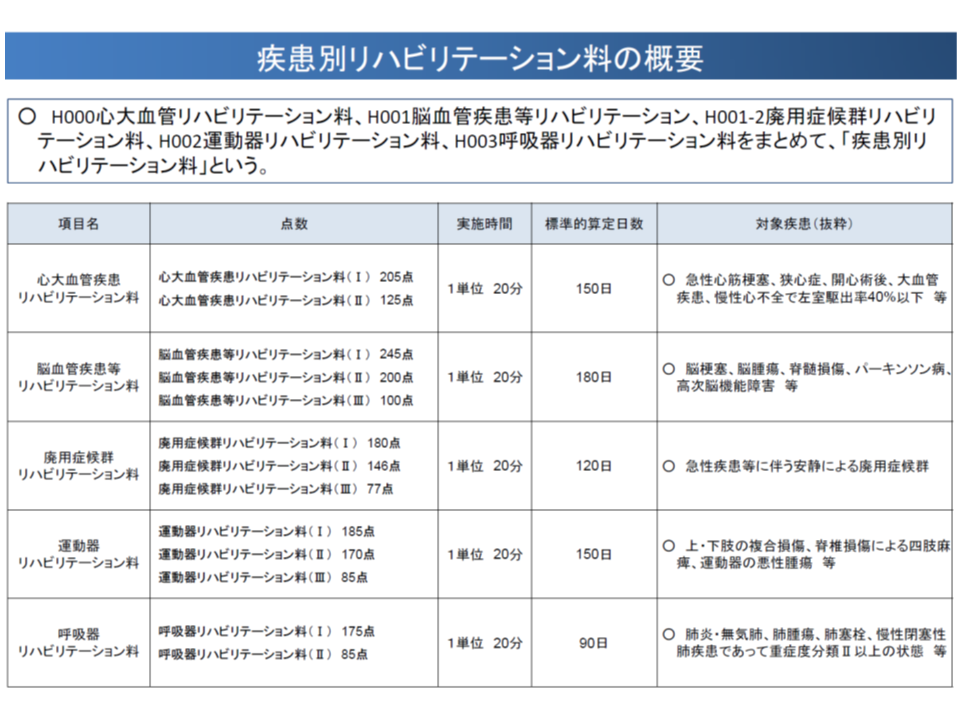
このうち【疾患別リハビリテーション料】は、入院・入院外のいずれにおいても、患者へのリハビリ提供を評価するもので、患者の疾患等に応じて▼心大血管疾患リハビリテーション料(急性心筋梗塞、狭心症、開心術後、大血管疾患など)▼脳血管疾患等リハビリテーション料(脳梗塞、脳腫瘍、脊髄損傷、パーキンソン病など)▼廃用症候群リハビリテーション料(急性疾患等に伴う安静による廃用症候群)▼運動器リハビリテーション料(上・下肢の複合損傷、脊椎損傷による四肢麻痺など)▼呼吸器リハビリテーション料(肺炎・無気肺、肺腫瘍、肺塞栓など)―のいずれかを算定します。
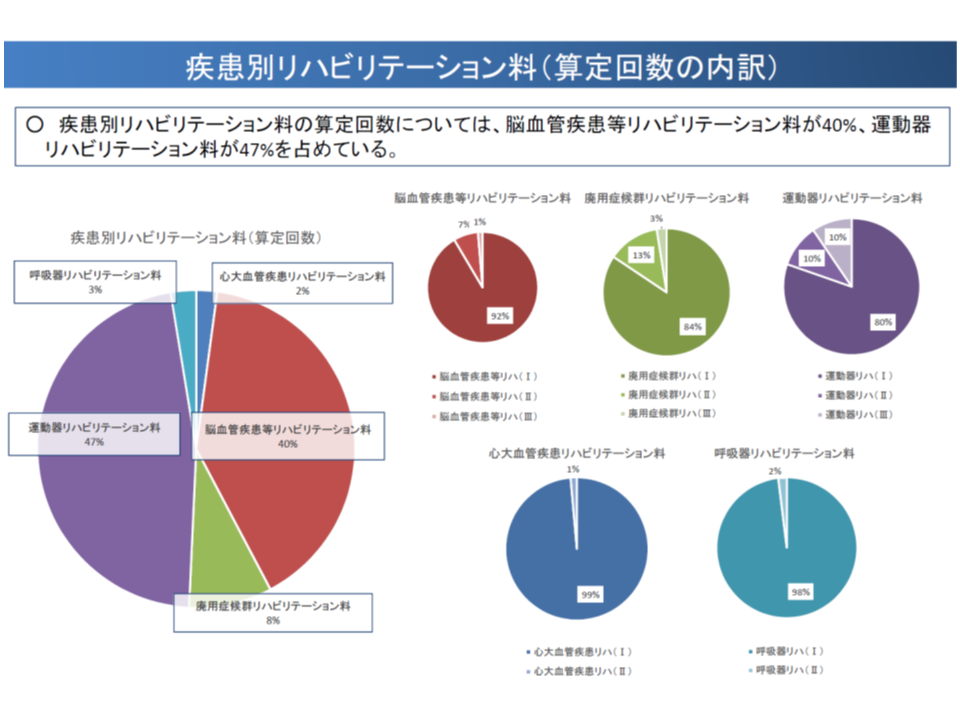
疾患別リハビリテーション料の半数弱は【運動器リハビリテーション料】、4割は【脳血管疾患等リハビリテーション料】となっており、【心大血管疾患リハビリテーション料】や【呼吸器リハビリテーション料】の算定はごく僅かですが、いずれのリハビリテーション料も届け出医療機関数・算定回数ともに増加しており、リハビリ実施に積極的な医療機関が増えてきていることが伺えます。
こうしたリハビリを評価する診療報酬について厚生労働省保険局医療課の森光敬子課長は、いくつかの最新の研究結果等が報告されており、2020年度の次期診療報酬改定に向けて、こうした点を加味した見直しを検討してはどうかとの考えを提示しました。
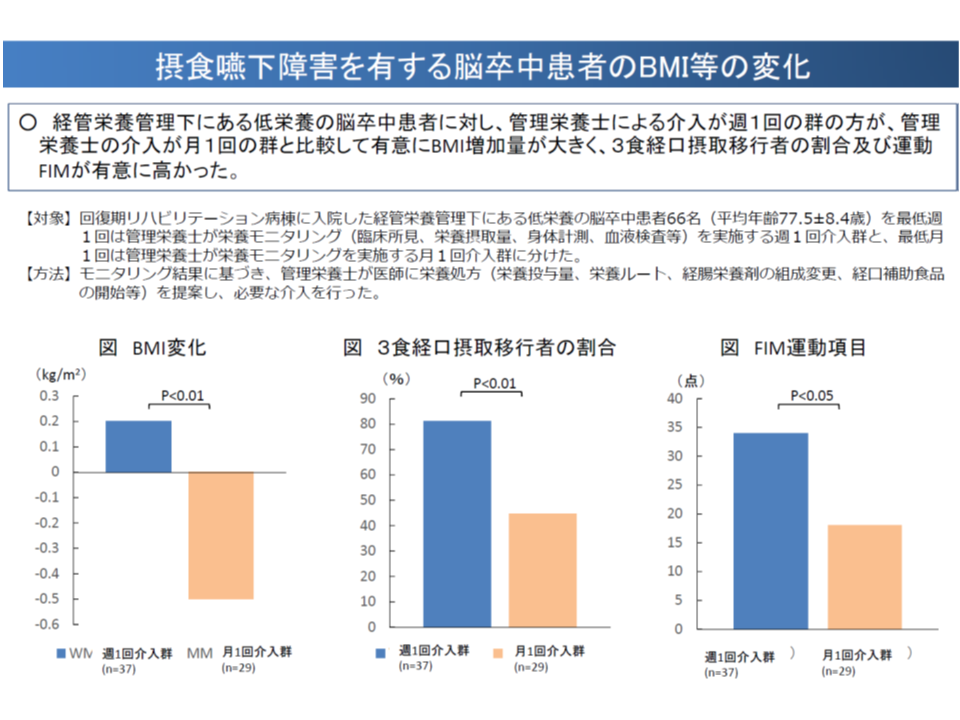
まず、「摂食嚥下障害を有する脳卒中の患者には、低栄養の患者が多く、管理栄養士が重点的に関わることで、経口摂取への移行割合の向上などが見られる」ことが報告されています。例えば、経管栄養下の低栄養・脳卒中患者に対し、管理栄養士が週1回介入した場合、月1回の介入に比べて、▼栄養状態の改善(BMI増加)▼経口での栄養摂取移行▼運動能力の改善―が多く見られたなどの報告があります。
さらに、摂食・嚥下サポートチーム(医師、⻭科医師、⻭科衛⽣⼠、⾔語聴覚⼠、看護師、薬剤師、管理栄養⼠)の介入により、「重症脳卒中であっても経口摂取が可能となる可能性がある」との報告もあります。
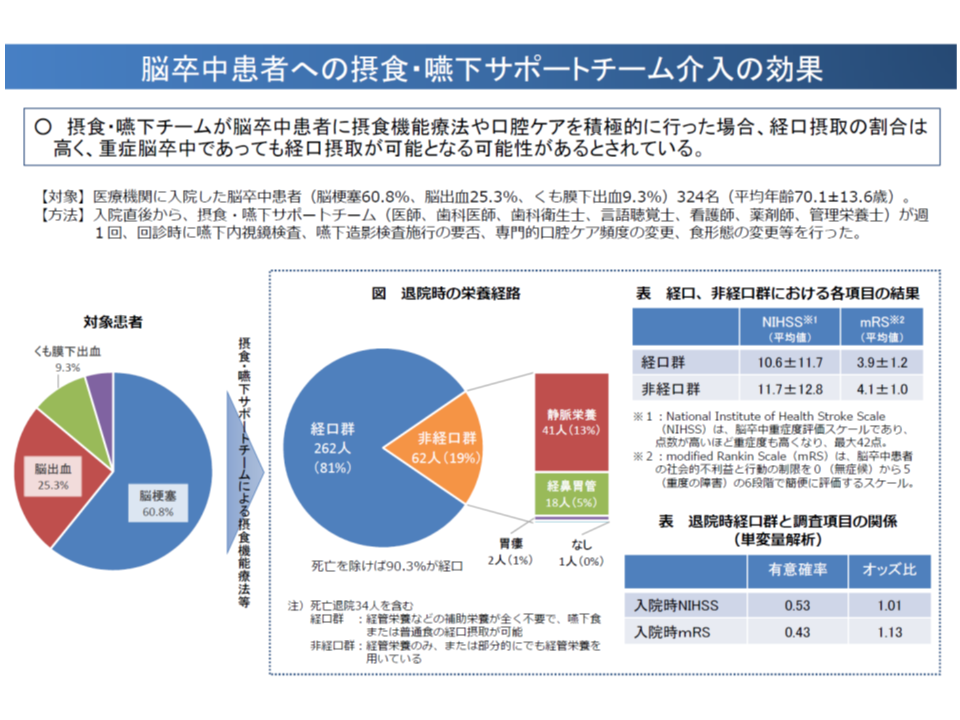
この報告をベースにすれば、患者のQOL向上を目指し「摂食嚥下障害の患者(特に脳卒中患者)に対する、管理栄養士を交えた多職種チーム(摂食・嚥下サポートチーム)による介入」を診療報酬で評価していくことが考えられそうです。もっとも診療側の松本吉郎委員(日本医師会常任理事)は「管理栄養士の関与によるメリットについて十分なエビデンスが示されているとは言えないのではないか」と指摘しており、評価の是非も含めてさらに検討が進められます。
また、この論点に関連して、【摂食機能療法】の【経口摂取回復促進加算2】の算定がほとんどないことが問題視されました。【経口摂取回復促進加算2】は、胃瘻造設患者等に対する摂食機能療法の実施を評価する加算ですが、「4か月前までの3か⽉間に摂⾷機能療法を開始した⼊院患者の3割以上について、3か⽉以内に経⼝摂取のみの状態への回復が必要」といった施設基準などが厳しすぎるのではないかと指摘されたのです。
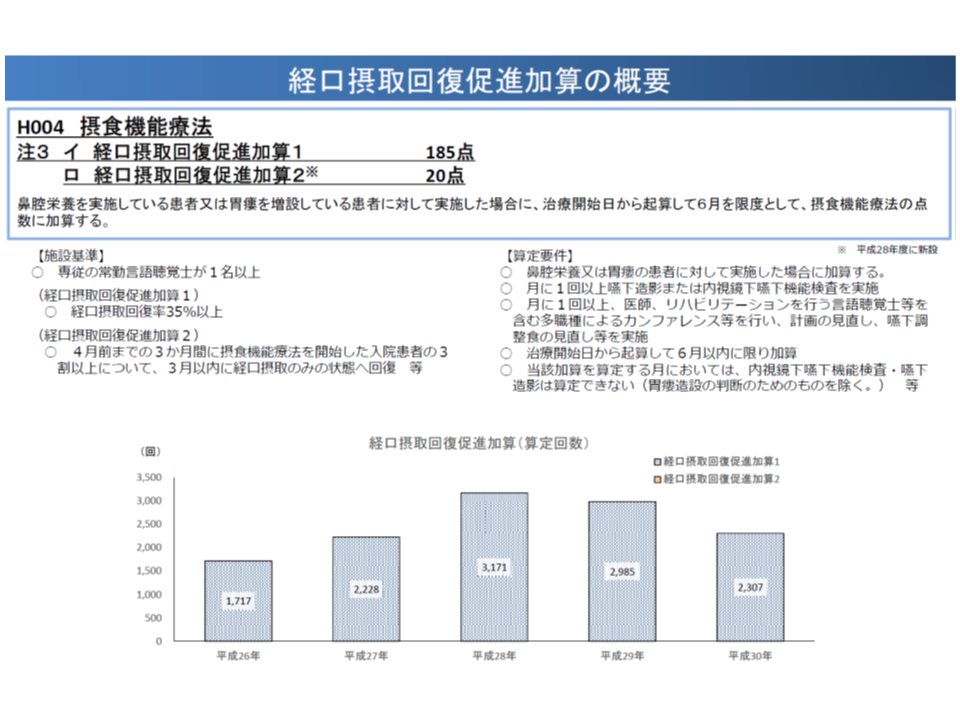
松本委員からは「疾患別リハビリテーション料などに倣い、専従要件等の緩和も検討すべき」との指摘が、支払側の吉森俊和委員(全国健康保険協会理事)からは「加算の在り方そのものを改めて検討する必要がある」との意見が出ています。
なお、【摂食機能療法】そのものについて診療側の猪口雄二委員(全日本病院協会会長)から「医師の指示を受けた多職種による訓練指導でも算定できるが、週に1回程度(1か月に4回)しか算定できない。摂食・嚥下機能の障害のある患者が増加する中で、より効果的な訓練指導を可能とするため、算定回数の要件を緩和すべき」との注文がついています。
リンパ浮腫指導管理料等、算定対象の拡大などをすべきか
また、リンパ浮腫については、▼腋窩リンパ節群または鼠径リンパ節群の郭清を伴う手術が必要な疾患は、上肢・下肢のリンパ浮腫の原因となりうる▼II期以降の続発性リンパ浮腫は非可逆性があり、皮下組織が線維化することで蜂窩織炎を繰り返し、外観の変化やADLの制限が生じるため、より軽度の時期からの介入が重要である―という研究結果が関係学会等から示されています。

これに対し、【リンパ浮腫指導管理料】の算定対象は、▼子宮悪性腫瘍▼子宮附属器悪性腫瘍▼前立腺悪性腫瘍▼腋窩部郭清を伴う乳腺悪性腫瘍―に対する手術を行った患者に限られ、また【リンパ浮腫複合的治療料】の「1 重症の場合」の算定対象は、これら手術を行った患者のうち「病期分類II後期以降の患者」に限られてしまっています。
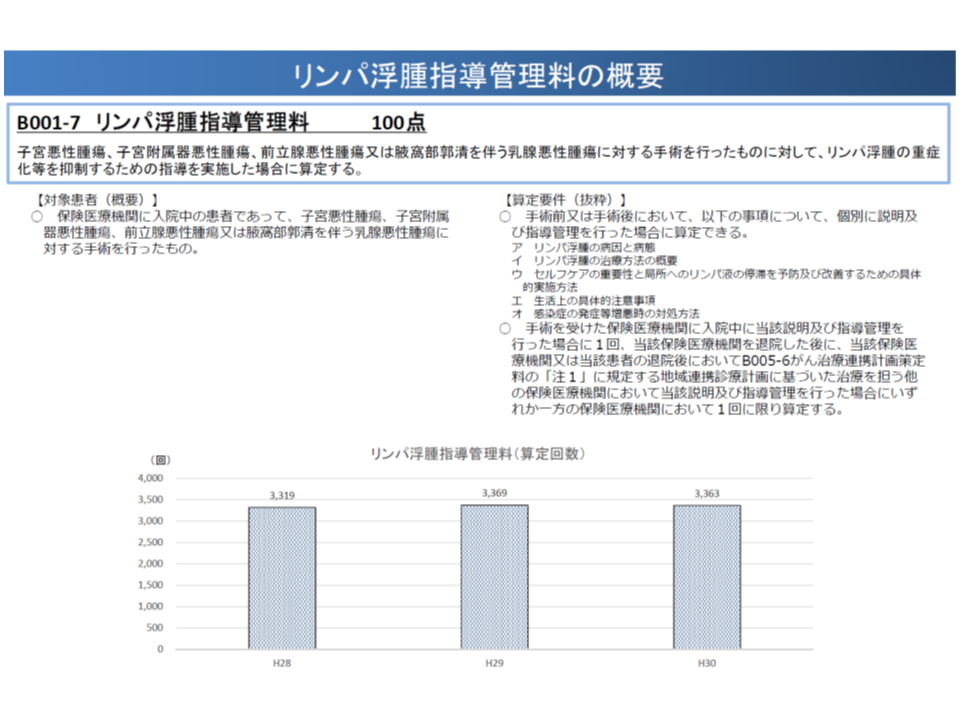
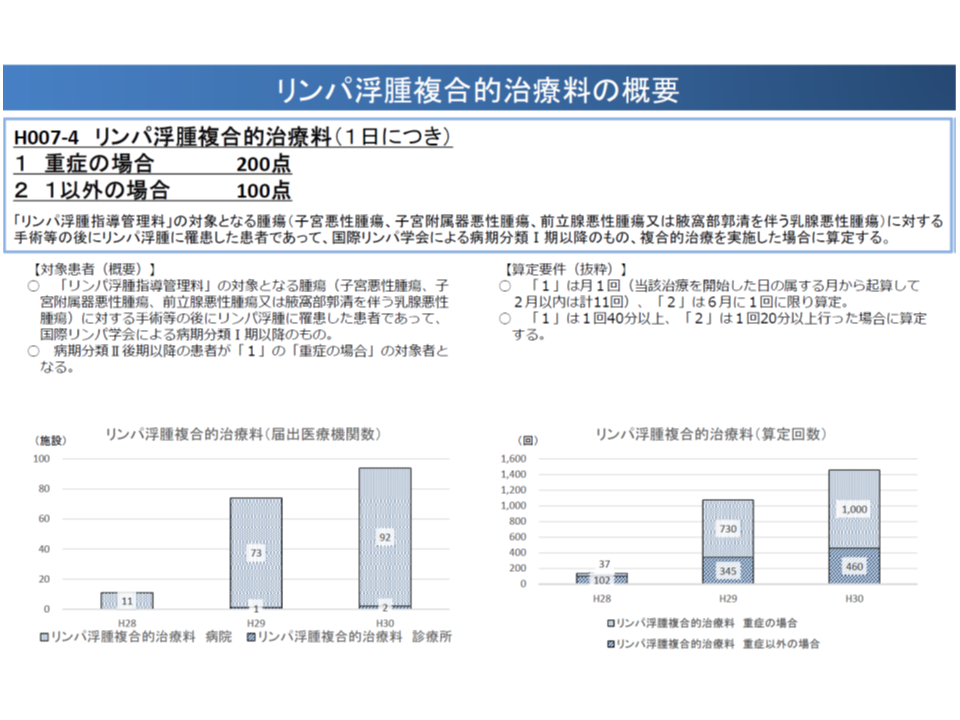
このため松本委員は「対象疾患が狭く、かつ実施が遅すぎる状況になっており、必要な患者に適切かつ十分な指導が行えていない可能性がある。あるべき姿へと見直すべき」と強く訴えました。
例えば、学会の指摘を踏まえて「腋窩リンパ節群または鼠径リンパ節群の郭清を伴う手術が必要な疾患の患者」「より病期の早い患者」へと算定対象を見直していくことなどが考えられそうです。
リハビリ総合実施計画書、様式などの簡素化を検討
さらに、森光医療課長は、リハビリテーション総合実施計画書等について「現場の運用の実態等を踏まえ、記載項目・様式等の整理を検討する必要がある」との考えも示しています。医療現場から、▼小児患者等について所定様式では記載しにくい点がある▼書類作成業務の簡略化・効率化を考慮する必要がある▼患者への分かりやすい情報提供等の観点も考える必要がある―との指摘があるためです。
この点、診療側委員は「全体的な簡素化」を強く求めており、「カルテ(診療録)に詳細な記載をするよう求められているが、患者への説明書面保存で事足りると考えるべき」(松本委員)、「医師をはじめとする医療従事者の働き方改革に逆行するような様式は見直すべき」(城守国斗委員:日本医師会常任理事)、「廃用症候群リハビリテーション料などでは症状詳記が求められるが、手間が大きい。簡素化を求める」(猪口委員)といった意見が多数出されました。
ほか森光医療課長は「効果的なリハビリ提供のためには『最適な難易度』での『十分な量の反復運動』が必要なことが分かってきており、難易度の微妙な調整や、セラピストによる訓練の補完などのためにロボットやFES(機能的電気刺激)を用いたリハビリが有効との考えが示されてきている」ことも紹介。例えば、「リハビリ実施においてロボットやFESを用いることが差し支えない」との明示や、「ロボット等を用いたリハビリへの加算」などを検討していく可能性があるでしょう。

なお、支払側の幸野庄司委員(健康保険組合連合会理事)は、「回復期リハビリテーション病棟について『質の評価』を診療報酬に組み込んだ(言わば入院における疾患別リハビリテーション料のアウトカム評価)。今後は、外来における疾患別リハビリテーション料の『質の評価』も検討すべきではないか」と要請しました。
これに対し森光医療課長は「医療の質の評価は非常に重要で、要請の趣旨は理解できる」としたものの、「外来で疾患別リハビリを受ける患者の態様は、入院患者と比べて極めて多様であり、一部分を切り取って『質の評価』を行うことは医学的には難しいのではないか」との考えを述べるにとどめました。回復期リハビリ病棟には、急性期の治療を一定程度終えた、発症からそれほど時間のたっていない、比較的「状態の揃った」患者が入院することから、「入棟時から退棟にかけての質の評価」を行いやすいと言えます。しかし、外来で疾患別リハビリを受ける患者は、「回復期リハビリ病棟を退棟したばかりの患者」に限定されておらず、まず「質をどのように評価することが可能か」という観点での研究から始める必要があるでしょう。少なくとも2020年度の次期診療報酬改定での導入は困難なようです。

【関連記事】
入院患者のポリファーマシー対策、減薬の成果だけでなく、減薬に向けた取り組みも評価してはどうか―中医協総会(1)
かかりつけ医機能を評価する【機能強化加算】、要件を厳格化すべきか―中医協総会
小規模な急性期一般1で認知症患者が多い背景、回復期リハの実績評価の妥当性など検討を―中医協・基本小委
2020年度診療報酬改定に向けた議論整理、地域医療構想の実現・働き方改革・オンライン診療などで意見対立―中医協総会
スタッフの8割以上が理学療法士の訪問看護ステーション、健全な姿なのか―中医協総会
2040年にかけて人口が70%減少する地域も、医療提供体制の再構築に向け診療報酬で何ができるのか―中医協総会
CT・MRIの共同利用、医療被曝防止に向けたガイドライン活用などを診療報酬でどう進めるか―中医協総会(2)
ポリファーマシー対策を診療報酬でどう進めるか、フォーミュラリの報酬評価には慎重意見―中医協総会(1)
新規の医療技術、安全性・有効性のエビデンス構築を診療報酬で促し、適切な評価につなげよ―中医協総会(2)
オンライン診療、「有効性・安全性のエビデンス」に基づき算定要件などを議論―中医協総会(1)
医師の働き方改革、入院基本料や加算の引き上げなどで対応すべきか―中医協総会(2)
がんゲノム医療の推進に向け、遺伝子パネル検査を6月から保険収載―中医協総会(1)
外来医療の機能分化に向け、「紹介状なし患者の定額負担」「かかりつけ医機能の評価」など議論―中医協総会(2)
画期的な白血病治療薬「キムリア」を保険収載、薬価は3349万円―中医協総会(1)
高齢者へのフレイル・認知症・ポリファーマシ―対策、診療報酬でどうサポートすべきか―中医協総会(3)
診療報酬で生活習慣病の重症化予防、治療と仕事の両立をどう進めていくか―中医協総会(2)
遺伝子パネル検査の保険収載に向けた検討進む、C-CATへのデータ提出等を検査料の算定要件に―中医協総会(1)
「院内助産」「外来での妊産婦対応」を診療報酬でどう支援していくべきか―中医協総会(2)
2020年度改定論議スタート、小児疾患の特性踏まえた診療報酬体系になっているか―中医協総会(1)
2020年度診療報酬改定に向け、「医師働き方改革」等のテーマ別や患者の年代別に課題を議論―中医協総会
東日本大震災を受けた診療報酬の被災地特例、福島では継続するが、宮城・岩手は最長2021年3月で終了―中医協総会(2)
要介護高齢者への維持期「疾患別リハ料」は2019年3月末で終了、介護保険への移行完了―中医協総会(1)
回復期リハ病棟でのFIM評価、療養病棟での中心静脈栄養実施、適切に行われているか検証を―入院医療分科会(2)
入院で実施されていない「免疫抑制剤の内服」「膀胱脱手術」など、看護必要度の評価対象から除くべきか―入院医療分科会(1)
回復期リハビリ病棟から退棟後の医療提供、どのように評価し推進すべきか―入院医療分科会(3)
地域包括ケア病棟の実績評価要件、在宅医療提供の内容に大きな偏り―入院医療分科会(2)
点数が「DPC<地域包括ケア」時点にDPC病棟からの転棟が集中、健全なのか―入院医療分科会(1)
療養病棟に入院する医療区分3の患者、退院患者の8割弱が「死亡」退院―入院医療分科会(2)
入退院支援加算1の「病棟への入退院支援スタッフ配置」要件、緩和すべきか―入院医療分科会(1)
介護医療院の整備など進め、患者・家族の「退院後の介護不安」解消を図るべき―入院医療分科会(2)
急性期一般1では小規模病院ほど認知症入院患者が多いが、看護必要度への影響は―入院医療分科会(1)
看護必要度IとIIとで重症患者割合に大きな乖離、要因を詳しく分析せよ―中医協・基本小委
自院の急性期患者の転棟先として、地域包括ケア病棟を選択することは「問題」なのか―入院医療分科会(2)
7対1から急性期2・3への移行は3%強にとどまる、看護必要度IIの採用は2割弱―入院医療分科会(1)
2020年度改定、入院医療では「救急」や「認知症対策」なども重要論点に—入院医療分科会(2)
DPC対象病院の要件を見直すべきか、入院日数やDPC病床割合などに着目して検討―入院医療分科会(1)
2018年度改定で新設された【急性期一般入院料1】を選択する理由はどこにあるのか―入院医療分科会
2020年度の次期診療報酬改定に向け、急性期一般入院料や看護必要度などを調査―入院医療分科会
妊産婦の診療に積極的な医師、適切な要件下で診療報酬での評価に期待―妊産婦保健医療検討会
【2018年度診療報酬改定答申・速報6】がん治療と仕事の両立目指し、治療医と産業医の連携を診療報酬で評価
【2018年度診療報酬改定答申・速報5】在総管と施設総管、通院困難患者への医学管理を上乗せ評価
【2018年度診療報酬改定答申・速報4】医療従事者の負担軽減に向け、医師事務作業補助体制加算を50点引き上げ
【2018年度診療報酬改定答申・速報3】かかりつけ機能持つ医療機関、初診時に80点を加算
【2018年度診療報酬改定答申・速報2】入院サポートセンター等による支援、200点の【入院時支援加算】で評価
【2018年度診療報酬改定答申・速報1】7対1と10対1の中間の入院料、1561点と1491点に設定




