DPC対象病院の要件を見直すべきか、入院日数やDPC病床割合などに着目して検討―入院医療分科会(1)
2019.4.25.(木)
DPC対象病院の要件について、「平均入院日数」や「診療密度」、「当該病院におけるDPC病床の構成割合」などに着目した調査分析を行い、見直す必要があるかを検討していく―。
4月25日に開催された診療報酬調査専門組織「入院医療等の調査・評価分科会」(以下、入院医療分科会)で、こういった検討方針が固められました。

4月25日に開催された、「2019年度 第1回 入院医療等の調査・評価分科会」
著しく平均入院日数が長いDPC病院、DPC病床の構成割合が低いDPC病院も一部ある
診療報酬改定の内容は、最終的には「中央社会保険医療協議会・総会」で決定されます。ただし、その内容は非常に広範なため、分野を絞った調査・分析、技術的課題の整理などを下部組織で行い、それを踏まえて中医協・総会で具体的な改定議論を行うことになっています。
入院医療分科会では、2020年度の次期診療報酬改定に向けて「入院医療」と「DPC制度改革」に関する技術的課題の整理を行います(従前の入院医療分科会とDPC評価分科会を統合した)。さらに、入院医療分科会の下に(1)診療情報・指標等作業グループ(2)DPC/PDPS等作業グループ―の2つのグループを設け、そこで専門的な調査・分析を行うことになっています(作業グループの分析結果を踏まえて入院医療分科会で技術的課題を整理するイメージ)。
4月25日の会合では、2つの作業グループにおいて、次のような分析を行う方針を確認しています。
(1)診療情報・指標等作業グループ
【2020年度の次期診療報酬改定に向けた検討】
▽入院医療調査(入院医療分科会で実施する調査)の結果を踏まえた「入院患者の医療・看護の必要性に係る指標」等についての分析・検討
▽急性期以外の入院医療についての、「退院患者調査における報告内容」設定に係る検討
【中・長期的な検討】
▽2019年度厚生労働科学研究(急性期の入院患者に対する医療・看護の必要性と職員配置等の指標の開発に係る研究)等の研究を踏まえた、急性期から長期療養まで含めた「入院医療機能の適切な評価指標や測定方法」等についての検討
(2)DPC/PDPS等作業グループ
▽「一般的なDPC対象病院」とは異なる診療実態である病院についての分析、および適切な「DPC対象病院の要件」設定のための評価に関する検討
後者の「DPC対象病院の要件」については、2018年度の前回診療報酬改定論議において、DPC病院の中には、一部「極めて平均在院日数が長く、また診療密度が著しく低い病院」があり、これらをどう考えるべきか、という「宿題」が残されていました。
例えばDPC点数は、大まかには「同じ診断群分類の患者について、どのような医療行為が行われたかというデータを集積し、その平均値として設定する」ことになります。その際、著しく診療密度の低い(医療資源投入量の少ない)、つまり検査実施や投薬量などが他院と比べて著しく少ない病院があれば、DPC点数は「低い方向」に引っ張られ、結果として他のDPC病院の収益が減少してしまいます。
またDPC点数は、診断群分類ごとの平均入院日数に応じて、▼期間I(短いほうから25%の入院日数まで):〇点▼期間II(平均入院日数まで):〇点▼期間III(平均入院日数超過分):〇点―と設定されます。その際、著しく入院日数の長い病院があれば、期間IやIIの日数が「長い方向」に引っ張られ、入院日数短縮に積極的に取り組んでいる病院の努力が正しく評価されなくなる恐れがあります。
こうしたことから、2018年度改定論議では「DPC対象病院の要件」を改めて検討すべきとの宿題が出されたのです。
具体的な要件論議は、今後を待つ必要がありますが、厚生労働省は4月25日の入院医療分科会に次のような資料を提示しました。
▽現在のDPC対象病院の要件について、大半の急性期一般病棟入院基本料届出病院(つまり7対1、10対1)が満たしている(例えば、「データ病床比0.875以上」との要件は、急性期一般病棟入院基本料を届け出ている病院の93.4%が満たしている)

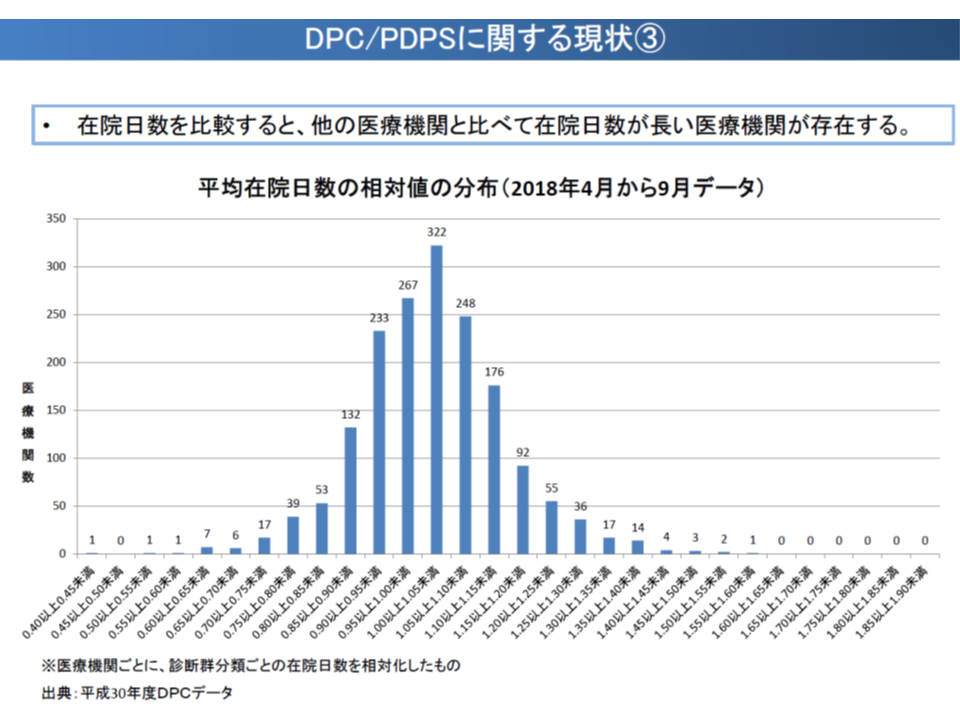
▽平均入院日数が極めて長いDPC病院が存在する(DPC病院ごとに各診断群分類の入院日数を相対化して比較した場合、「平均の1.5倍超」となるDPC病院もある)
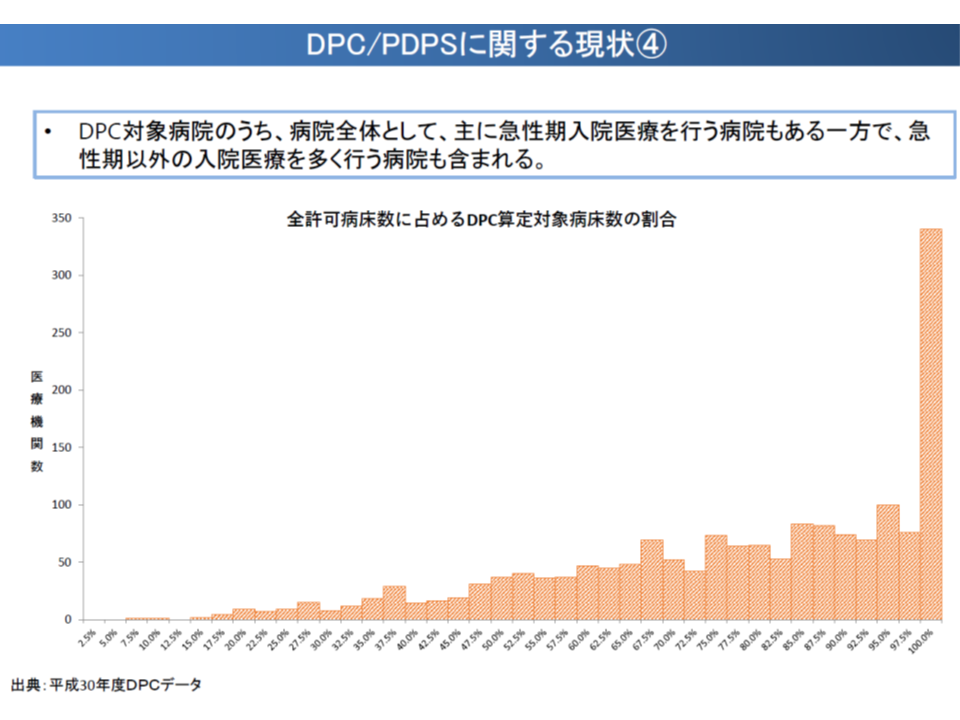
▽各病院の「全病床に占めるDPC対象病床の割合」を見ると、100%である(全病床が急性期でDPC対象)病院が多いが、中には「DPC対象病床の構成割合が10%未満」という病院も存在する
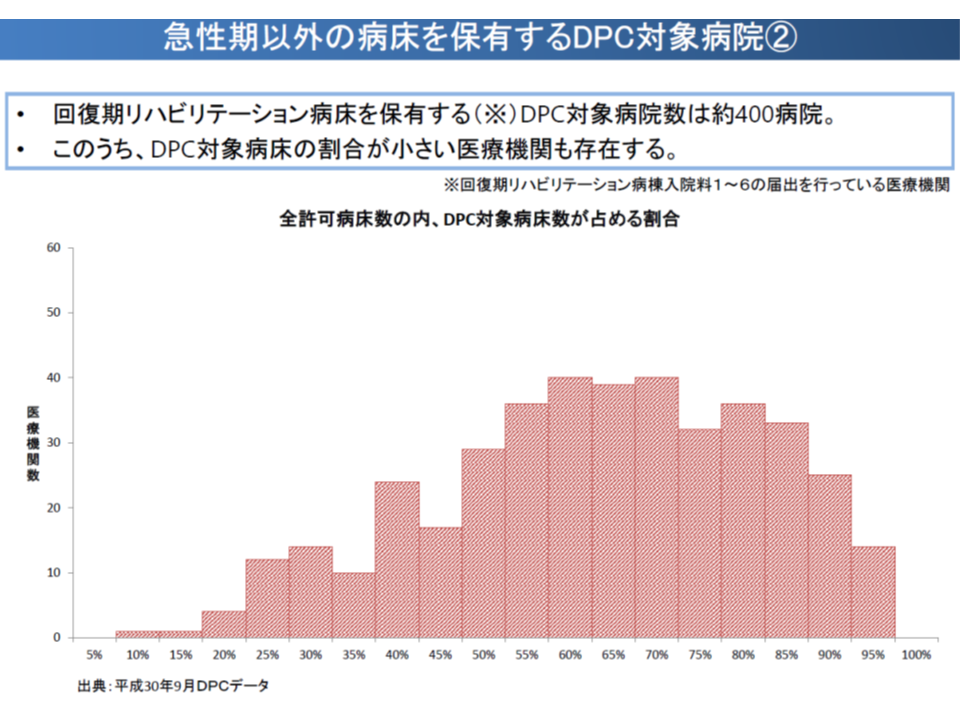
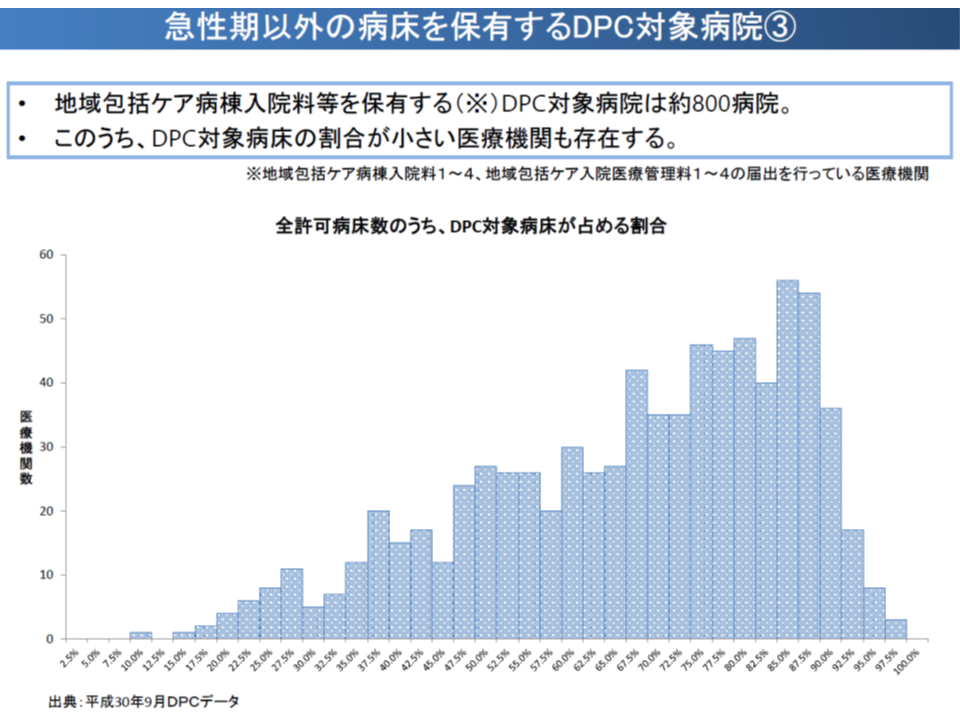
今後、作業グループにおいて、例えば「平均在院日数が長い理由はどこにあるのか」「DPC対象病床の構成割合が高い病院と低い病院とで診療内容にどういった違いがあるのか」などを分析していくことになると考えられます。
この点について入院医療分科会では、「『DPC対象病床の構成割合が低い』病院は、DPC制度にふさわしくないような資料の作り方であるが、地域医療構想の実現に向けて、一部病棟を回復期などに機能分化している病院もある。そういった点も踏まえた幅広い視点で検討すべき」(神野正博構成員:全日本病院協会副会長)、「入院日数と『DPC対象病床の構成割合』との相関を見るなど、詳細な分析が必要である」(山本修一構成員:千葉大学医学部附属病院長)、「各病棟における診療内容に着目した分析を行うべき」(牧野憲一構成員(日本病院会常任理事)などの注文が相次ぎました。例えば、「当該病院における全病床に占めるDPC対象病床の割合が●%未満」である病院は、DPC対象から除外するとなれば、ケアミクス病院では大きな方針変更を迫られることになるため、構成員間に激震が走ったようです。
一方、DPC制度は、特定機能病院での試行からスタートし、現在では急性期病院の大部分が参加しています。多くの病院が参加する中で、様々なタイプの病院が混在していることから「DPC制度が歪んできてしまっている」と指摘する識者もおられます。
また、地域医療構想との関係では「一部を回復期や慢性期への機能転換しなければならない病院が、真の高度急性期、急性期医療を提供できるのだろうか」と指摘する識者も一部おられます。この識者の言に沿うとすれば、「DPC対象病床の構成割合」が低い病院については、もちろん診療内容を十分に勘案したうえで、「DPC制度からの退出」も選択肢の1つとなってくるかもしれません。
このように今後の検討結果如何によっては、DPC病院の立ち位置が大きく変化していくことも予想されます。具体的には、一定の指標に基づいて、DPC病院を「真の高度急性期、急性期病院のみに限定していく」という方向に舵を切ることも考えられそうです。
作業グループでの調査・分析結果、その後の入院医療分科会の議論に十分に注目する必要があるでしょう。
また(1)の診療情報・指標等作業グループでは、上述のとおり、2020年度の次期改定に向けては「重症度、医療・看護必要度の見直し」等に関する調査分析を、さらに中長期的な課題として「重症度、医療・看護必要度に代わる『入院患者の医療・看護の必要性を評価する指標』」設定に資する調査分析を行うことになります。
【関連記事】
2018年度改定で新設された【急性期一般入院料1】を選択する理由はどこにあるのか―入院医療分科会
2020年度の次期診療報酬改定に向け、急性期一般入院料や看護必要度などを調査―入院医療分科会
看護必要度II、「一覧に記載された薬剤」の後発品も評価対象―疑義解釈8【2018年度診療報酬改定】
看護必要度II、3月・9月中に切り替える場合は実績期間も前倒し可能―疑義解釈7【2018年度診療報酬改定】
一般の病床が満床で差額ベッドのみ空床の場合、懇切丁寧な説明と同意あれば差額ベッド代徴収は従前通り可能―疑義解釈6【2018年度診療報酬改定】
看護必要度II、一覧に記載された薬剤の「類似薬」も評価対象に―疑義解釈5【2018年度診療報酬改定】
看護必要度II、投薬・注射・手術・麻酔の薬剤のみ評価対象―疑義解釈4【2018年度診療報酬改定】
自院で介護保険訪問看護を実施していれば、地域包括1・3の選択基準満たす―疑義解釈3【2018年度診療報酬改定】
7対1病院が急性期一般1を算定する場合、9月までは特段の届け出不要―疑義解釈2【2018年度診療報酬改定】
保険診療上の【オンライン診療料】、実施指針よりも厳格に運用―疑義解釈1【2018年度診療報酬改定】(3)
医療安全のピアレビュー、抗菌薬の適正使用推進を評価する加算を新設―疑義解釈1【2018年度診療報酬改定】(2)
看護必要度IIの詳細、入院時支援加算における専従・専任看護師の規定など解説―疑義解釈1【2018年度診療報酬改定】(1)
外来から入院、退院後の在宅医療までをマネジメントするPFM、さまざまなメリットが!
鈴木医務技監・迫井医療課長がGHC改定セミナーに登壇!「重症患者受け入れ」に軸足を置いた入院報酬に!
200床以上で看護必要度II要件を満たさない場合、急性期一般入院料2・3は届出可能か―厚労省
DPCのEF統合ファイル用いる看護必要度II、選択可能な病院の条件を提示―厚労省
2018年度診療報酬改定、答申内容を一部訂正―厚労省
【2018年度診療報酬改定答申・速報6】がん治療と仕事の両立目指し、治療医と産業医の連携を診療報酬で評価
【2018年度診療報酬改定答申・速報5】在総管と施設総管、通院困難患者への医学管理を上乗せ評価
【2018年度診療報酬改定答申・速報4】医療従事者の負担軽減に向け、医師事務作業補助体制加算を50点引き上げ
【2018年度診療報酬改定答申・速報3】かかりつけ機能持つ医療機関、初診時に80点を加算
【2018年度診療報酬改定答申・速報2】入院サポートセンター等による支援、200点の【入院時支援加算】で評価
【2018年度診療報酬改定答申・速報1】7対1と10対1の中間の入院料、1561点と1491点に設定
ロボット支援手術を、胃がんや肺がん、食道がんなど12術式にも拡大―中医協総会 第384回(1)
2018年度改定、入院料の再編・統合、かかりつけ機能の評価拡充などが柱に―中医協総会 第382回(3)
かかりつけ機能持つ診療所など、初診料の評価アップへ―中医協総会 第382回(2)
7対1・10対1を再編し7つの急性期入院料を新設、重症患者割合が争点―中医協総会 第382回(1)
【2018年度診療報酬改定総点検3】複数医療機関による訪問診療をどこまで認めるべきか
【2018年度診療報酬改定総点検2】ICTの利活用を推進、オンライン診察等の要件はどうなる
【2018年度診療報酬改定総点検1】入院料を再編・統合、診療実績による段階的評価を導入
2018年度改定、年明けからの個別協議に向け各側がスタンスを表明―中医協総会
麻酔科医の術前術後管理の重要性を勘案し、麻酔管理料の評価充実へ―中医協総会 第379回
「専従」要件の弾力運用、非常勤リハビリスタッフの「常勤換算」を認める―中医協総会 第378回
かかりつけ薬剤師の推進目指すが、「かかりつけ」を名乗ることへの批判も―中医協総会 第377回(5)
介護施設を訪問して入所者を看取った場合の医療機関の評価を拡充―中医協総会 第377回(4)
腹膜透析や腎移植、デジタル画像での病理診断などを診療報酬で推進―中医協総会 第377回(3)
療養病棟入院料も再編、20対1看護、医療区分2・3割合50%がベースに―中医協総会 第377回(2)
「入院前」からの外来で行う退院支援、診療報酬で評価―中医協総会 第377回(1)
薬剤9.1%、材料7.0%の価格乖離、診療報酬本体プラス改定も―中医協総会 第376回(3)
退院支援加算2でも、地域連携診療計画加算の算定を可能に―中医協総会 第376回(2)
7対1から療養までの入院料を再編・統合、2018年度は歴史的大改定―中医協総会 第376回(1)
抗菌剤の適正使用推進、地域包括診療料などの算定促進を目指す—第375回 中医協総会(2)
退院支援加算1、「ICT活用した面会」などを弾力的に認める—第375回 中医協総会(1)
安定冠動脈疾患へのPCI、FFR測定などで「機能的虚血」確認を算定要件に—中医協総会374回(1)
地域包括ケア病棟の評価を2分、救命救急1・3でも看護必要度を測定—中医協総会(2)
7対1・10対1基本料を再編・統合し、新たな入院基本料を創設へ―中医協総会(1)
内科などの有床診療所、より柔軟に介護サービス提供可能に―中医協総会(2)
療養病棟入院基本料、2018年度改定で「療養1」に一本化—中医協総会(1)
訪問看護ステーション、さらなる機能強化に向けた報酬見直しを—中医協総会(2)
病院に併設する訪問看護ステーション、手厚く評価をすべきか—中医協総会(1)
診療報酬でも、「同一・隣接建物に住む患者」への訪問で減算などを検討—中医協総会(1)
紹介状なしに外来受診した場合の特別負担、500床未満の病院にも拡大へ—中医協総会(3)
非常勤医師を組み合わせて「常勤」とみなす仕組みを拡大へ—中医協総会(2)
2016年度改定後に一般病院の損益比率は▲4.2%、過去3番目に悪い—中医協総会(1)
保湿剤のヒルドイド、一部に「極めて大量に処方される」ケースも―中医協総会(3)
生活習慣病管理料、エビデンスに基づく診療支援の促進を目指した見直し―中医協総会(2)
ICT機器用いた遠隔診察、対象疾患や要件を絞って慎重に導入を―中医協総会(1)
臓器移植後の長期入院、患者からの「入院料の15%」実費徴収禁止の対象に―中医協総会
要介護者への維持期リハ、介護保険への完全移行「1年延期」へ―中医協総会(2)
回復期リハ病棟のアウトカム評価、次期改定で厳格化すべきか—中医協総会(1)
統合失調症治療薬クロザピン使用促進に向け、精神療養の包括範囲を見直し—中医協総会(2)
向精神薬の処方制限を2018年度改定で強化、薬剤種類数に加え日数も制限へ—中医協総会(1)
医療安全管理部門への「専従医師」配置を診療報酬で評価すべきか―中医協総会(2)
医療体制の体制強化で守れる命がある、妊婦への外来医療など評価充実へ―中医協総会(1)
抗菌薬適正使用に向けた取り組みや医療用麻薬の投与日数をどう考えるか—中医協総会(2)
小児入院医療管理料、がん拠点病院加算と緩和ケア診療加算を出来高評価に—中医協総会
レセプトへの郵便番号記載、症状詳記添付の廃止、Kコードの大幅見直しなど検討—中医協総会
認知症治療病棟でのBPSD対策や入退院支援の在り方などを検討—中医協総会
2018年度から段階的に診療報酬請求事務の効率化や、診療データ活用などを進める—中医協総会
地域包括ケア病棟、「病院の規模」や「7対1の有無」などと関連させた議論に—中医協総会(1)
医療療養2、介護医療院などへの移行に必要な「経過措置」を検討—中医協総会
オンラインでのサービス担当者会議などを可能にし、医療・介護連携の推進を—中医協・介護給付費分科会の意見交換
要介護・維持期リハビリ、介護保険への移行を促すため、診療報酬での評価やめるべきか—中医協・介護給付費分科会の意見交換(1)
複数医療機関による訪問診療を認めるべきか、患者の状態に応じた在宅医療の報酬をどう考えるか—中医協(1)
かかりつけ薬剤師指導料、対象患者は高齢者や多剤処方患者に絞るべきか—中医協総会(2)
生活習慣病の重症化予防、かかりつけ医と専門医療機関・保険者と医療機関の連携を評価―中医協総会(1)
訪問看護、2018年度同時改定でも事業規模拡大などが論点に―中医協・介護給付費分科会の意見交換(2)
医療機関での看取り前の、関係者間の情報共有などを報酬で評価できないか―中医協・介護給付費分科会の意見交換(1)
7対1・10対1入院基本料、看護配置だけでなくパフォーマンスも評価する報酬体系に―中医協総会(1)
主治医機能に加え、日常生活から在宅までを診る「かかりつけ医機能」を評価へ―中医協総会(1)
2018年度診療報酬改定に向け、臨床現場でのICTやAIの活用をどう考えるか―中医協総会(1)
2018年度改定に向け入院医療の議論も始まる、機能分化に資する入院医療の評価を検討―中医協総会(1)
2018年度改定に向けた議論早くも始まる、第1弾は在宅医療の総論―中医協総会
入院の共通要素を看護必要度、変動要素をEFファイルで評価してはどうか—入院医療分科会(1)
救急医療管理加算、「意識障害」「心不全」などの定義を精緻化—入院医療分科会(3)
16年度追加の看護必要度C項目など、妥当だが一部見直しの可能性も―入院医療分科会(2)
重症患者割合、一定の条件を置いてEFファイルでの判定が可能では―入院医療分科会(1)
入院時食事療養費の細分化や委託費高騰などで、給食部門の収支は極めて厳しい—入院医療分科会(2)
短期滞在手術等基本料3、2018年度改定で4つのオペ・検査を追加へ—入院医療分科会(1)
ICU、施設数・ベッド数の減少とともに病床利用率も低下傾向—入院医療分科会(2)
救急医療管理加算、総合入院体制加算などの見直し論議スタート—入院医療分科会(1)
DPCデータ用いた重症患者割合の測定、看護業務効率化につながる可能性—中医協・基本小委
地域包括ケア病棟、自宅等からの入棟患者の評価を充実へ—入院医療分科会(2)
看護必要度、急性期の評価指標としての妥当性を検証せよ—入院医療分科会(1)
療養病棟、リハビリ提供頻度などに着目した評価を検討―入院医療分科会(3)
看護必要度該当患者割合、診療報酬の算定状況から導けないか検証―入院医療分科会(2)
DPCデータの提出義務、回復期リハ病棟や療養病棟へも拡大か―入院医療分科会(1)
入院前からの退院支援、診療報酬と介護報酬の両面からアプローチを—入院医療分科会(3)
地域包括ケア病棟、初期加算を活用し「自宅からの入院患者」の手厚い評価へ—入院医療分科会(2)
看護必要度該当患者割合、7対1と10対1で異なっている活用方法をどう考える—入院医療分科会(1)
療養病棟、医療区分2・3患者割合を8割・6割・4割ときめ細かな設定求める意見も—入院医療分科会
回復期リハ病棟、「退院後のリハビリ提供」の評価を検討—入院医療分科会(2)
地域包括ケア病棟、「自宅からの入棟患者」割合に応じた評価軸などが浮上—入院医療分科会(1)
看護必要度、2018年度改定だけでなく将来を見据えた大きな見直しを行うべきか—入院医療分科会
退院支援加算、「単身高齢者などへの退院支援」ルールを求める声—入院医療分科会(3)
地域包括ケア病棟、機能に応じた「点数の細分化」案が浮上か—入院医療分科会(2)
看護必要度割合は7対1病院の7割で25-30%、3割の病院で30%以上—入院医療分科会(1)
5月から夏にかけ一般病棟や退院支援を、秋から短期滞在手術やアウトカム評価などを議論—入院医療分科会
2016年度診療報酬改定で、7対1病棟の入院患者像や病床利用率はどう変化したのか―入院医療分
2018年度改定に向けDPC改革案まとまる、再入院ルールは厳格化―DPC評価分科会
2018年度DPC改革、体制評価指数や保険診療指数の具体的見直し内容固まる―DPC評価分科会
「診療密度が低く、平均在院日数が長い」病院、DPC参加は適切か—DPC評価分科会(2)
機能評価係数IIの体制評価指数、新医療計画に沿った見直し—DPC評価分科会(1)
I群・II群の機能評価係数、重み付け見直しは行わず、等分評価を維持―DPC評価分科会(2)
DPCの救急医療係数、評価対象が救急医療管理加算などの算定患者でよいのか―DPC分科会
新たな激変緩和措置の大枠固まる、改定年度の1年間のみ報酬の大変動に対応—DPC評価分科会
現行の激変緩和措置は廃止するが、対象期限つきの新たな緩和措置を設定—DPC評価分科会
我が国の平均在院日数短縮は限界を迎えているのか—中医協・基本小委
2017年度機能評価係数II、I群0.0636、II群0.0730、III群0.0675が上位25%ライン—DPC評価分科会(2)
DPCのII群要件を満たす場合でもIII群を選択できる仕組みなど、さらに検討—DPC評価分科会(1)
DPCのI群・II群、複雑性係数やカバー率係数への重みづけを検討へ—DPC評価分科会
DPC、病院が自主的に医療機関群を選択できる仕組みを導入できないか―DPC評価分科会(1)
DPCの機能評価係数II、2018年度の次期改定で再整理―DPC評価分科会





