「入院前」からの外来で行う退院支援、診療報酬で評価―中医協総会 第377回(1)
2017.12.8.(金)
予定入院患者について、外来の相談・連携担当者が「入院前から行う支援」を診療報酬で新たに評価する。その際、「中小病院では外来の相談・連携担当者を配置せず、看護職員が相談支援の役割を担っている」ことも踏まえる—。
12月8日に開催された中央社会保険医療協議会・総会では、こういった方向が了承されました(関連記事はこちらとこちら)。入院サポートセンターなどを設置している先進的な病院の取り組みを参照したものと言えます(関連記事はこちらとこちら)。

12月8日に開催された、「第377回 中央社会保険医療協議会 総会」
中小病院限定で「外来の相談・連携担当者以外」による退院支援も評価
患者のQOL向上(ADL低下の防止や感染リスクの低減など)、医療費の適正化といった観点から、「早期の退院を支援する」取り組みが重視されています。
診療報酬でも、院内に退院支援の専門部署を設置し、退院困難者に対して入院早期から支援を行うことを評価するA246【退院支援加算】、退院後の患者に在宅医療を提供する医療機関などと入院医療機関とが共同して在宅療養での留意点などを退院前に説明・指導することを評価するB004【退院時共同指導料1】・B005【退院時共同指導料2】、退院前に医師・看護師・ケアマネジャーらが共同で退院後の介護サービスを説明することなどを評価するB005-1-2【介護支援連携指導料】などが準備されています。
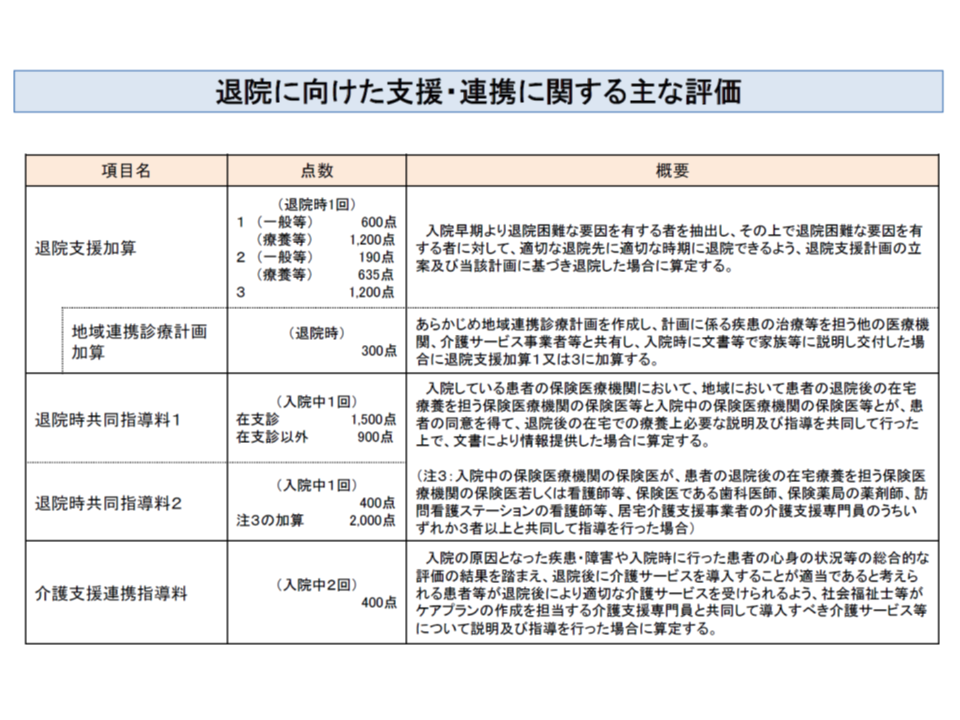
退院支援に向けた取り組みを評価する主な診療報酬、いずれも「入院患者」が対象である
これらはいずれも「入院中の患者」に対して、積極的な退院支援を行うことを評価する報酬です。現在、A246【退院支援加算1】では入院から3日以内、A246【退院支援加算2】では入院から7日以内に、▼がん▼要介護認定未申請▼排泄で介助が必要—などの退院困難患者を抽出し、患者・家族との面談、多職種カンファレンスなどに基づく退院支援を行うことが求められます。
ところで、現在の7対1病棟では「平均在院日数18日以内」という施設基準が設定され、急性期病院の中では「平均在院日数が10日を切る」ところも決して珍しくありません。翻って、例えば要介護認定結果が出るまでには「申請から1か月程度」の期間がかかるため、「入院後から退院支援を始めたのでは遅い」ケースもままあります。
そこで一部の病院では、「入院が予定されている患者に対し、入院する前から積極的な支援を行う」ことで、より早期の退院を可能にしています。予定患者であれば、外来において▽入院生活のオリエンテーション▽持参薬の確認▽リスクアセスメント、退院支援スクリーニング―などを行うことが可能で、より計画的な退院支援が可能となります。患者にとっても事前に入院生活などをイメージでき、安心感が増します。また余談になりますが、DPC病院では「必要な検査などが確実に外来で実施されたか」などの確認が入院前に可能となり、収益的にも好ましい取り組みと言えます。
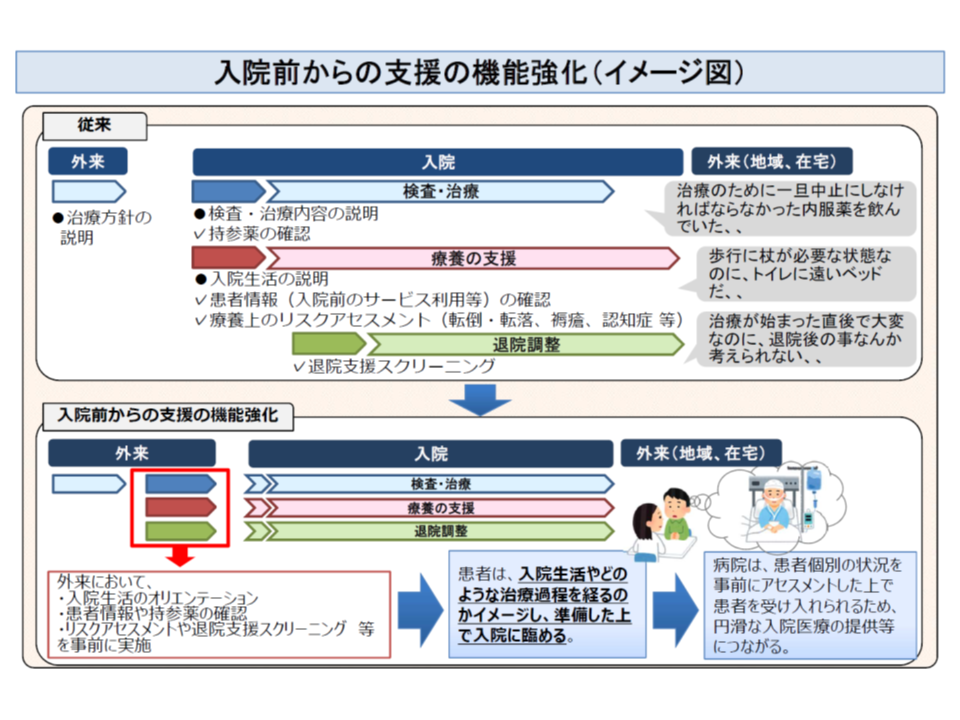
現行の退院支援(入院患者に対する退院支援、上段)と、入院前からの退院支援強化のイメージ(下段)
厚生労働省の調査によれば、7対1病棟・療養病棟の2割程度、10対1病棟・回復期リハビリ病棟の3割程度、13対1・15対1病棟の4割程度、地域包括ケア病棟の5割弱の患者について、入院前から担当ケアマネがおり、病院の半数超で「ケアマネからの情報提供が有用であった」と感じていることが分かりました。
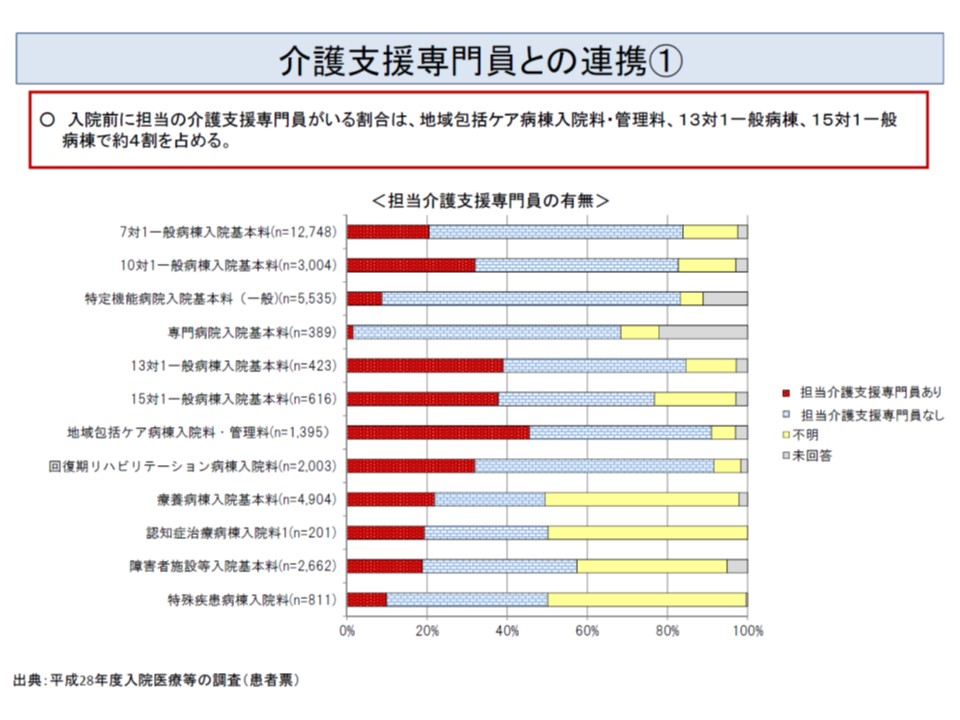
入院前にケアマネジャーとの連携を行っている病院があるが、病棟の種別によって連携状況はまちまちである
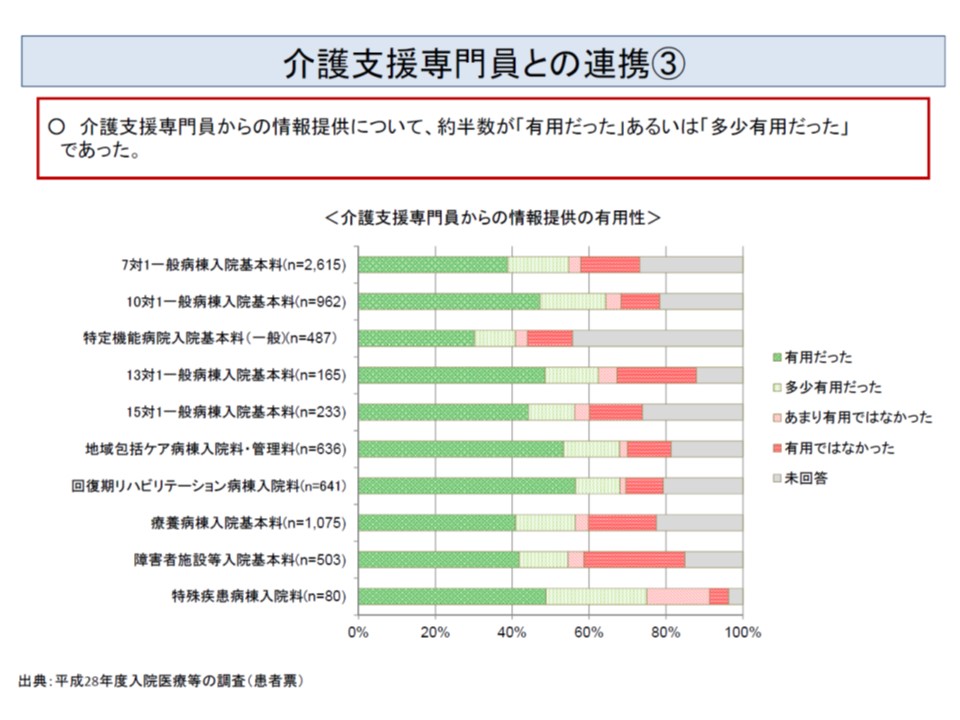
入院前のケアマネとの情報連携について、半数超の病院は「有用」と捉えている
厚労省保険局医療課の迫井正深医療課長は、こうした状況を踏まえ「外来における相談・連携担当者が、入院が決まっている患者に対して、『入院前』からさまざまな支援を行う」取り組みを診療報酬で評価してはどうかと提案しています。より早期からの「入退院支援」を行うことが、患者満足度はもちろん、医療の質を高め、かつ効率的な医療提供につながっていくでしょう。
グローバルヘルスコンサルティング・ジャパン(GHC)では、かねてからこの点に着目し「入院サポートセンター」の創設を提唱し、すでに導入している病院もあります。導入時点では診療報酬での評価はありませんが、円滑な在宅復帰はもとより、▼病棟看護師の負担軽減▼患者満足度の向上―などとともに、「収益向上」という目に見える成果も出ています(関連記事はこちらとこちら)。2018年度からこの取り組みが診療報酬でも評価されることになり、より多くの病院で取り組みが広まることが期待されます。
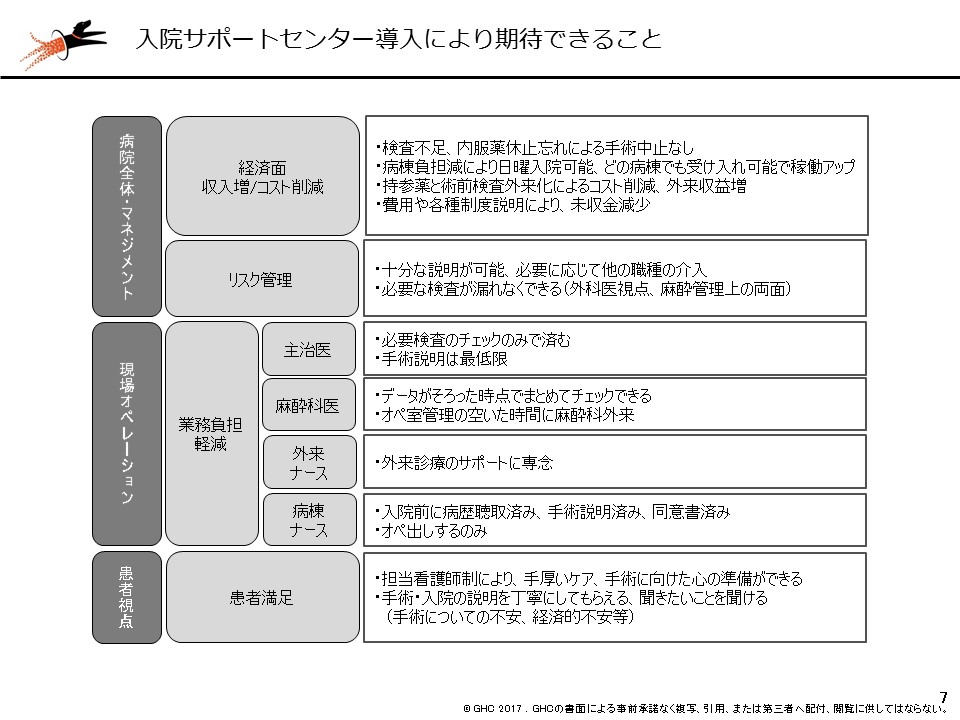
入院サポートセンター設置で期待できる効果、何よりも患者満足度の向上が極めて重要である
ただし、中小規模の病院では、こうした部署を外来に設置することが難しいかもしれません。厚労省の調査では、入院前の連携担当部署を設置している病院は63.5%にとどまり、未設置の34.6%の病院では、看護職員などが調整を行っています。
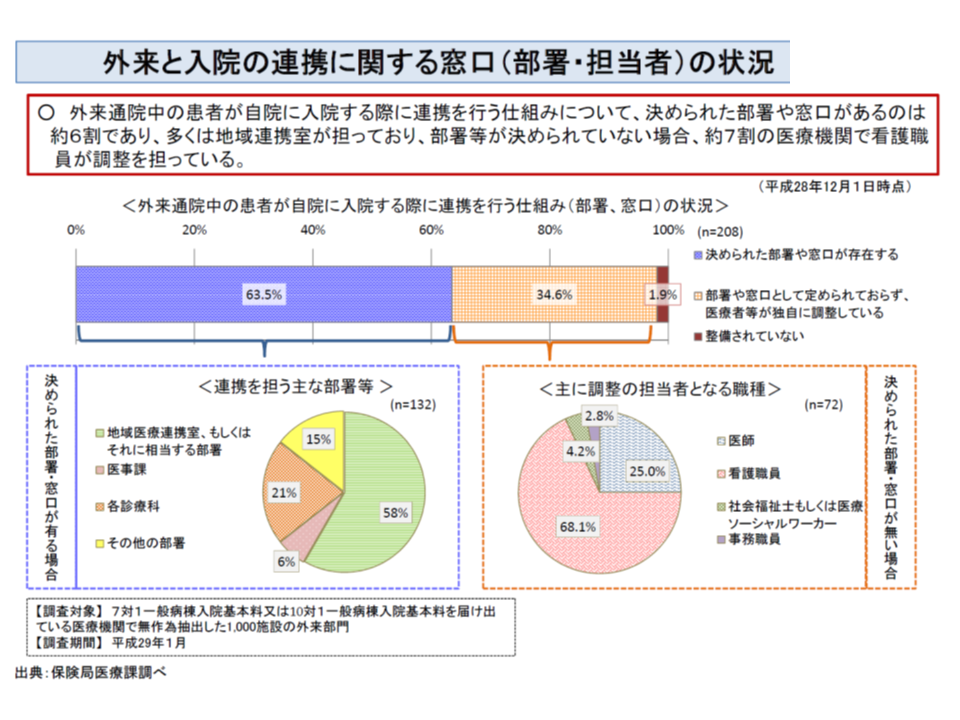
入院前の相談支援について、6割強の病院では担当部署が決まっており、3割強の病院では担当部署はなく、主に看護職員がその役割を担っている
また病床規模別に見ると、400床以上では98%が退院支援部門を設置していますが、200床未満では80%強、100床未満では50%弱の設置にとどまっています。
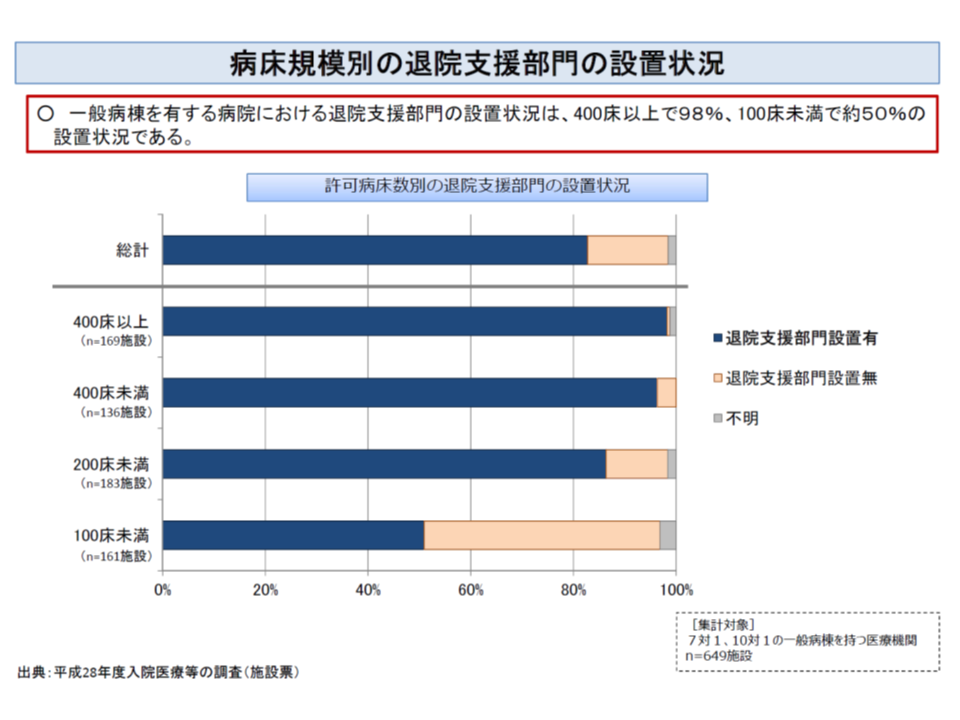
400床以上の大規模病院ではほとんどが退院支援部門を設置しているが、規模が小さくなるにつれて未設置病院も多くなり、100床未満の病院では約半数にとどまる
さらに小規模になるほど「退院支援部門に専従・専任する職員」の数は少なくなります。
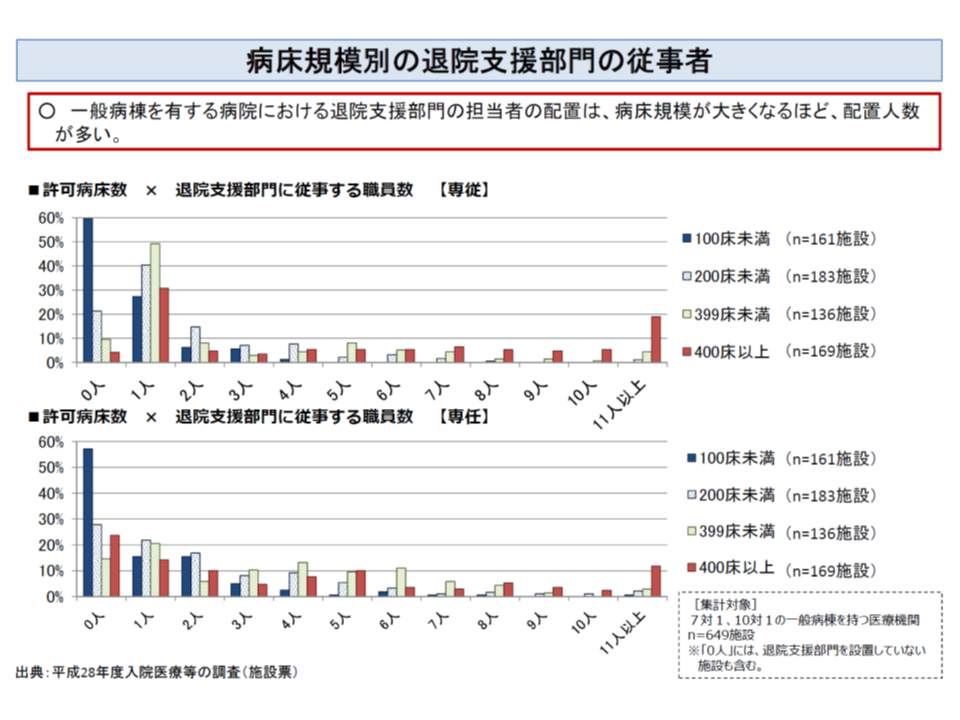
病床規模の小さな病院では、退院支援部門の専従・専任担当職員が少ない(100床未満の病院では、専従・専任担当者いないケースも少なくない)
迫井医療課長は、この点に配慮し「中小病院を主な対象とした(入院前からの退院支援に対する)評価」も設置する考えです。例えば、中小病院に限り「相談・連携の専従・専任でない看護職員が、入院前からの退院支援を実施した場合でも、その取り組みを診療報酬で評価する」といった仕組みが考えられそうで、より柔軟な体制で、退院支援に積極的に取り組むことが期待されます。
両提案は、12月8日の中医協総会で了承されており、年明けに具体的な点数・基準設計(退院支援を行う担当者の要件、中小病院の定義など)の議論が行われます。
なお、「入院前から」の退院支援が重要となることに鑑み、A246【退院支援加算】の名称は【入退院支援加算】に見直されます。
【関連記事】
薬剤9.1%、材料7.0%の価格乖離、診療報酬本体プラス改定も―中医協総会 第376回(3)
退院支援加算2でも、地域連携診療計画加算の算定を可能に―中医協総会 第376回(2)
7対1から療養までの入院料を再編・統合、2018年度は歴史的大改定―中医協総会 第376回(1)
抗菌剤の適正使用推進、地域包括診療料などの算定促進を目指す—第375回 中医協総会(2)
退院支援加算1、「ICT活用した面会」などを弾力的に認める—第375回 中医協総会(1)
安定冠動脈疾患へのPCI、FFR測定などで「機能的虚血」確認を算定要件に—中医協総会374回(1)
地域包括ケア病棟の評価を2分、救命救急1・3でも看護必要度を測定—中医協総会(2)
7対1・10対1基本料を再編・統合し、新たな入院基本料を創設へ―中医協総会(1)
内科などの有床診療所、より柔軟に介護サービス提供可能に―中医協総会(2)
療養病棟入院基本料、2018年度改定で「療養1」に一本化—中医協総会(1)
訪問看護ステーション、さらなる機能強化に向けた報酬見直しを—中医協総会(2)
病院に併設する訪問看護ステーション、手厚く評価をすべきか—中医協総会(1)
診療報酬でも、「同一・隣接建物に住む患者」への訪問で減算などを検討—中医協総会(1)
紹介状なしに外来受診した場合の特別負担、500床未満の病院にも拡大へ—中医協総会(3)
非常勤医師を組み合わせて「常勤」とみなす仕組みを拡大へ—中医協総会(2)
2016年度改定後に一般病院の損益比率は▲4.2%、過去3番目に悪い—中医協総会(1)
保湿剤のヒルドイド、一部に「極めて大量に処方される」ケースも―中医協総会(3)
生活習慣病管理料、エビデンスに基づく診療支援の促進を目指した見直し―中医協総会(2)
ICT機器用いた遠隔診察、対象疾患や要件を絞って慎重に導入を―中医協総会(1)
臓器移植後の長期入院、患者からの「入院料の15%」実費徴収禁止の対象に―中医協総会
要介護者への維持期リハ、介護保険への完全移行「1年延期」へ―中医協総会(2)
回復期リハ病棟のアウトカム評価、次期改定で厳格化すべきか—中医協総会(1)
統合失調症治療薬クロザピン使用促進に向け、精神療養の包括範囲を見直し—中医協総会(2)
向精神薬の処方制限を2018年度改定で強化、薬剤種類数に加え日数も制限へ—中医協総会(1)
医療安全管理部門への「専従医師」配置を診療報酬で評価すべきか―中医協総会(2)
医療体制の体制強化で守れる命がある、妊婦への外来医療など評価充実へ―中医協総会(1)
抗菌薬適正使用に向けた取り組みや医療用麻薬の投与日数をどう考えるか—中医協総会(2)
小児入院医療管理料、がん拠点病院加算と緩和ケア診療加算を出来高評価に—中医協総会
レセプトへの郵便番号記載、症状詳記添付の廃止、Kコードの大幅見直しなど検討—中医協総会
認知症治療病棟でのBPSD対策や入退院支援の在り方などを検討—中医協総会
2018年度から段階的に診療報酬請求事務の効率化や、診療データ活用などを進める—中医協総会
地域包括ケア病棟、「病院の規模」や「7対1の有無」などと関連させた議論に—中医協総会(1)
医療療養2、介護医療院などへの移行に必要な「経過措置」を検討—中医協総会
オンラインでのサービス担当者会議などを可能にし、医療・介護連携の推進を—中医協・介護給付費分科会の意見交換
要介護・維持期リハビリ、介護保険への移行を促すため、診療報酬での評価やめるべきか—中医協・介護給付費分科会の意見交換(1)
複数医療機関による訪問診療を認めるべきか、患者の状態に応じた在宅医療の報酬をどう考えるか—中医協(1)
かかりつけ薬剤師指導料、対象患者は高齢者や多剤処方患者に絞るべきか—中医協総会(2)
生活習慣病の重症化予防、かかりつけ医と専門医療機関・保険者と医療機関の連携を評価―中医協総会(1)
訪問看護、2018年度同時改定でも事業規模拡大などが論点に―中医協・介護給付費分科会の意見交換(2)
医療機関での看取り前の、関係者間の情報共有などを報酬で評価できないか―中医協・介護給付費分科会の意見交換(1)
7対1・10対1入院基本料、看護配置だけでなくパフォーマンスも評価する報酬体系に―中医協総会(1)
主治医機能に加え、日常生活から在宅までを診る「かかりつけ医機能」を評価へ―中医協総会(1)
2018年度診療報酬改定に向け、臨床現場でのICTやAIの活用をどう考えるか―中医協総会(1)
2018年度改定に向け入院医療の議論も始まる、機能分化に資する入院医療の評価を検討―中医協総会(1)
2018年度改定に向けた議論早くも始まる、第1弾は在宅医療の総論―中医協総会
入院の共通要素を看護必要度、変動要素をEFファイルで評価してはどうか—入院医療分科会(1)
救急医療管理加算、「意識障害」「心不全」などの定義を精緻化—入院医療分科会(3)
16年度追加の看護必要度C項目など、妥当だが一部見直しの可能性も―入院医療分科会(2)
重症患者割合、一定の条件を置いてEFファイルでの判定が可能では―入院医療分科会(1)
入院時食事療養費の細分化や委託費高騰などで、給食部門の収支は極めて厳しい—入院医療分科会(2)
短期滞在手術等基本料3、2018年度改定で4つのオペ・検査を追加へ—入院医療分科会(1)
ICU、施設数・ベッド数の減少とともに病床利用率も低下傾向—入院医療分科会(2)
救急医療管理加算、総合入院体制加算などの見直し論議スタート—入院医療分科会(1)
DPCデータ用いた重症患者割合の測定、看護業務効率化につながる可能性—中医協・基本小委
地域包括ケア病棟、自宅等からの入棟患者の評価を充実へ—入院医療分科会(2)
看護必要度、急性期の評価指標としての妥当性を検証せよ—入院医療分科会(1)
療養病棟、リハビリ提供頻度などに着目した評価を検討―入院医療分科会(3)
看護必要度該当患者割合、診療報酬の算定状況から導けないか検証―入院医療分科会(2)
DPCデータの提出義務、回復期リハ病棟や療養病棟へも拡大か―入院医療分科会(1)
入院前からの退院支援、診療報酬と介護報酬の両面からアプローチを—入院医療分科会(3)
地域包括ケア病棟、初期加算を活用し「自宅からの入院患者」の手厚い評価へ—入院医療分科会(2)
看護必要度該当患者割合、7対1と10対1で異なっている活用方法をどう考える—入院医療分科会(1)
療養病棟、医療区分2・3患者割合を8割・6割・4割ときめ細かな設定求める意見も—入院医療分科会
回復期リハ病棟、「退院後のリハビリ提供」の評価を検討—入院医療分科会(2)
地域包括ケア病棟、「自宅からの入棟患者」割合に応じた評価軸などが浮上—入院医療分科会(1)
看護必要度、2018年度改定だけでなく将来を見据えた大きな見直しを行うべきか—入院医療分科会
退院支援加算、「単身高齢者などへの退院支援」ルールを求める声—入院医療分科会(3)
地域包括ケア病棟、機能に応じた「点数の細分化」案が浮上か—入院医療分科会(2)
看護必要度割合は7対1病院の7割で25-30%、3割の病院で30%以上—入院医療分科会(1)
病棟群単位の届け出を行わない理由や、看取りガイドラインの活用状況など調査—中医協総会(2)
5月から夏にかけ一般病棟や退院支援を、秋から短期滞在手術やアウトカム評価などを議論—入院医療分科会
診療材料費の適正化で年間8000万円超のコスト削減―名古屋第二赤十字・石川院長がGHCプレミアム新春セミナーで講演
予定手術の術前検査、入院後の実施率に大きな格差―GHC「安全管理上のリスクも」





