内科などの有床診療所、より柔軟に介護サービス提供可能に―中医協総会(2)
2017.11.20.(月)
有床診療所は、専門的な医療サービスを効率的に提供する「専門医療提供モデル」と、主に地域医療を提供する「地域包括ケアモデル」に大別できる。後者の「地域包括ケアモデル」の有床診療所は、入院医療と介護サービスとを組み合わせて運営する方が安定的に経営できると考えられることから、介護サービス提供をより柔軟に認めてはどうか―。
11月17日の中央社会保険医療協議会(中医協)・総会で厚生労働省は、このような案を示しました。主な標榜科が内科や外科の有床診療所をめぐっては、今後の人口構造の変化に伴う医療ニーズの減少を見越して【医療・介護の併用モデル】への転換を促す必要性が指摘されています。来年度(2018年度)の診療報酬・介護報酬の同時改定では、診療報酬で新規参入などへのインセンティブが設けられる一方で、介護報酬の算定要件などの緩和が図られそうです。なお、看護小規模多機能型居宅介護(看多機)の新規指定を促す具体案は既に、社会保障審議会・介護給付費分科会で検討されています。
.jpg)
11月17日に開催された、「第371回 中央社会保険医療協議会 総会」
目次
地域包括ケアで果たす機能が評価されるも、減り続ける有床診療所
1996年には全国に2万452施設あった有床診療所(19床以下の病床を持つ医療機関)ですが、減少傾向が続いています。最新の調査(2017年8月末概数)では7342施設で、約20年の間に6割程度まで減っています。その病床数も、1996年には計24万6779床ありましたが、最新の調査では10万床を割っています(計9万9737床)。
しかし有床診療所は、地域で急変した患者の受け入れに加え、看取りや在宅医療の提供などの多様な機能を担っており、国が2025年を目途に構築を目指す地域包括ケアシステムでも、重要な役割を果たすと考えられます。そこで2014年度の診療報酬改定では、有床診療所入院基本料が、「看護職員の配置人数」に応じた3区分から、「看護職員の配置人数」と「地域包括ケアシステムの中で果たす機能」(11の機能中2以上を担えば評価)に応じた6区分へと見直されました。
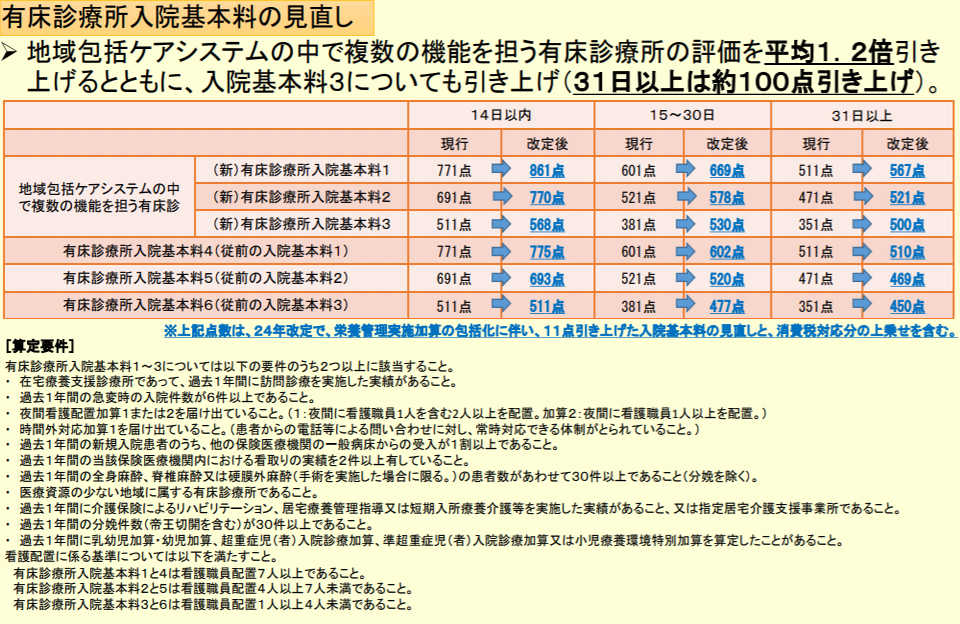
2014年度診療報酬改定で、有床診療所入院基本料は3区分から6区分へと見直された
さらに、2016年度の前回診療報酬改定では、【有床診療所在宅復帰機能強化加算】(1日につき5点)が創設され、“機能強化型”の有床診療所で、さらに在宅復帰率などが一定の基準以上なら上乗せで評価されるようになりました。
それでもなお、有床診療所の減少傾向が続いているわけですが、有床診療所入院基本料の実際の算定状況(2016年6月審査分)を見ると、“機能強化型”であることを評価する入院料(【有床診療所入院基本料1】など)が8割超を占めています。一方、【有床診療所在宅復帰機能強化加算】が有床診療所入院基本料と併算定される割合は、19.5%にとどまっています。
空床を介護サービスに利用して安定経営に
こうした状況を踏まえて厚労省は、11月17日の中医協・総会で、有床診療所が地域で果たしている役割と診療科の関係を分析した結果を示しました。
具体的には、2015年度の「病床機能報告」で、有床診療所が自己申告した役割と主な診療科の関係を調べた結果、【内科】や【外科】の有床診療所では、「在宅医療の拠点」や「在宅・介護施設への受け渡し」「終末期医療」などを選ぶ割合が高く、その一方で【産婦人科】や【眼科】、【耳鼻咽喉科】の有床診療所は「専門医療」、【整形外科】の有床診療所は「専門医療」や「緊急時対応」「在宅・介護施設への受け渡し」を選ぶ割合が、それぞれ高いことが分かりました。

主とする診療科によって、有床診療所の役割に違う傾向が見られた
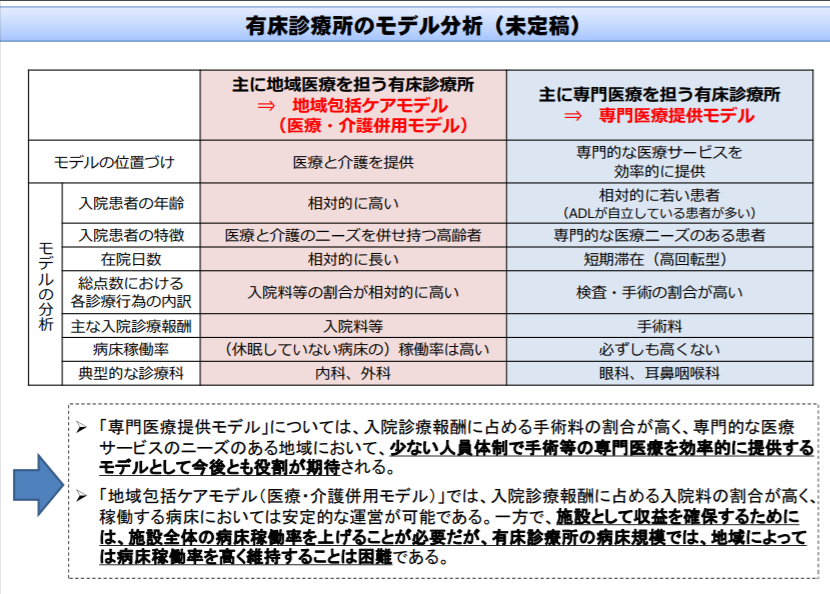
内科や外科を標榜する「地域包括ケアモデル」の有床診療所では、主に入院料などで収益を上げることから、空床が経営状態に及ぼす影響が特に大きいと考えられた
そこで厚労省は、▼「専門医療提供モデル」ではない有床診療所が介護サービスも提供する「地域包括ケアモデル」へ転換することを推進する▼介護サービスを既に提供しでいる有床診療所の評価を見直す―方向性を示しました。診療側・支払側双方の委員が賛成しています。
短期入所療養介護などの基準緩和も介護給付費分科会で今後議論
このように介護サービスを提供する有床診療所には、診療報酬でインセンティブが与えられる見通しですが、介護サービスの指定基準(居室の床面積や介護職員配置)を満たすのが厳しいままでは新規参入が進まない可能性もあります。
その緩和については、社会保障審議会・介護給付費分科会で話し合います。看多機については既に、▼利用者専用の宿泊室として1室を確保すれば、残りを診療所の病床を届け出ることを可能とする▼法人でなくても指定を申請できるルールに見直す(診療所は個人開業が4割)―といった具体案が示されています。11月17日の中医協・総会では、厚労省老健局老人保健課の鈴木健彦課長が、短期入所療養介護などについても今後、議論すると説明しました。
気がかりなのは、厚労省が「地域包括ケアモデル」の具体例として、「無床診療所と介護サービスの組み合わせ」まで示した点です。地域の医療資源や医療ニーズによっては、そうした転換が必要なケースもあり得ますが、無床診療所になる決断を入院料で後押しできるのでしょうか。

厚労省は「有床診療所の地域包括ケアモデル」の例に、「無床診療所と介護サービスの組み合わせ」も挙げた
そのほか【有床診療所入院基本料】をめぐっては、【有床診療所在宅復帰機能強化加算】の見直し案も示されています。高齢患者の入院期間が長くなることを踏まえて、有床診療所が「在宅医療を受ける高齢患者」を多く受け入れているなら、施設基準(平均在院日数60日以内など)のハードルを下げるようです。
また厚労省は、在宅療養する患者を、在宅主治医との連携の下で、本人や家族の希望に基づき有床診療所で看取る場合の「取り扱い」の見直しも提案しています。これについては、機能強化型の在宅療養支援診療所などの施設基準になっている「在宅での看取り」件数の実績に、「最期の最期で入院してしまった」患者を含めるかどうかが中医協・総会で既に議論されています。
身体障害者等級「不明」の肢体不自由患者の入院基本料が論点に
11月17日の中医協・総会では、【障害者施設等入院基本料】と【特殊疾患病棟入院料】、【特殊疾患入院医療管理料】の見直しも論点に挙がっています。厚労省は、「重度の肢体不自由」で、さらに身体障害者等級が「不明」か「非該当」の患者の評価を見直す方向性を示しました。
【障害者施設等入院基本料】などをめぐっては、2016年度の前回改定でも、入院患者が「重度の意識障害(脳卒中の後遺症の患者に限る)」で、医療区分1か2に相当するなら、算定する入院基本料の点数を低くする報酬体系に見直された経緯があります。「重度の肢体不自由」の患者も来年度(2018年度)の次期改定で、同様の評価体系へと見直される公算が大きいです。
食事療養(II)、流動食の場合の金額を引き上げ
また11月17日の中医協・総会で厚労省は、「入院時食事療養費」の見直し案も示しました。「入院時食事療養費」は入院中の食事療養の対価ですが、2016年度の前回改定で、「市販の経腸栄養用製品(流動食)のみを経管栄養法で提供する場合」の金額が引き下げられた経緯があります(薬価収載された製品を用いる場合よりも高かったため)。
医療保険財政が厳しい中、さらなる引き下げを求める声もありましたが、患者1人1日当たりの給食部門の収支を厚労省が調べた結果、2004年の前回調査時と比べて悪化していました。
そこで厚労省は、さらなる引き下げは行わない方向性を示し、さらに【入院時食事療養(II)】(栄養士らが食事を提供するといった基準を満たさない場合に算定、【入院時食事療養(I)】より低い)の「流動食のみを経管栄養法で提供する場合」の金額を、1食につき5円高くしてはどうかと提案しました。
流動食を提供して算定する【入院時食事療養(II)】は現在、1食455円です。一方、食事療養費のうち患者が自己負担する額は、「食材費」相当から「食材費+調理費」相当へと見直され、来年度(2018年度)から1食460円になります。1食455円のままだと患者の自己負担分を下回ることから、理論上「患者が食事提供を受けるたびに、保険者に5円を支払わなくてはいけない」ことになります。こうした不合理を解消するために、【入院時食事療養(II)】を同額にするのが厚労省の提案で、これに対する反対意見は出ていません。
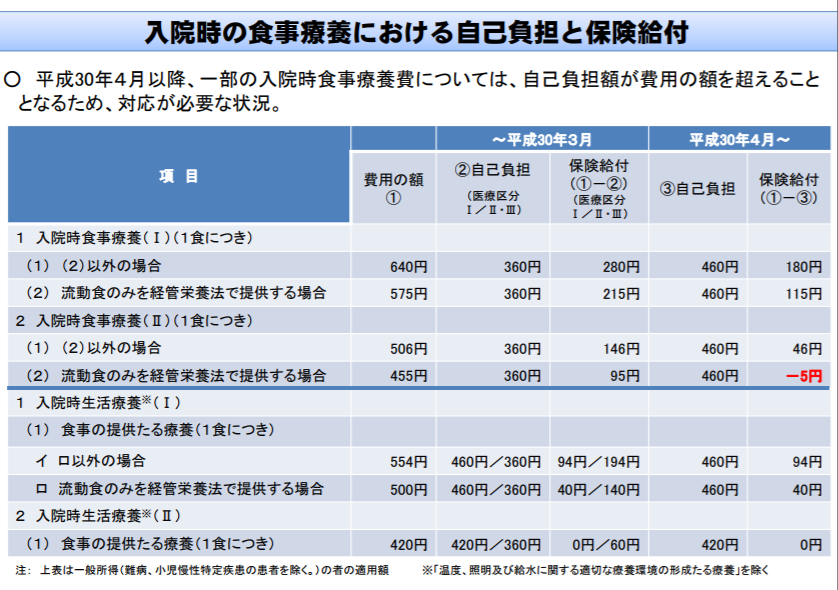
厚労省は、「費用の額」を「自己負担」が上回るのを避ける必要性を指摘した


【関連記事】
療養病棟入院基本料、2018年度改定で「療養1」に一本化—中医協総会(1)
訪問看護ステーション、さらなる機能強化に向けた報酬見直しを—中医協総会(2)
病院に併設する訪問看護ステーション、手厚く評価をすべきか—中医協総会(1)
診療報酬でも、「同一・隣接建物に住む患者」への訪問で減算などを検討—中医協総会(1)
紹介状なしに外来受診した場合の特別負担、500床未満の病院にも拡大へ—中医協総会(3)
非常勤医師を組み合わせて「常勤」とみなす仕組みを拡大へ—中医協総会(2)
2016年度改定後に一般病院の損益比率は▲4.2%、過去3番目に悪い—中医協総会(1)
保湿剤のヒルドイド、一部に「極めて大量に処方される」ケースも―中医協総会(3)
生活習慣病管理料、エビデンスに基づく診療支援の促進を目指した見直し―中医協総会(2)
ICT機器用いた遠隔診察、対象疾患や要件を絞って慎重に導入を―中医協総会(1)
臓器移植後の長期入院、患者からの「入院料の15%」実費徴収禁止の対象に―中医協総会
要介護者への維持期リハ、介護保険への完全移行「1年延期」へ―中医協総会(2)
回復期リハ病棟のアウトカム評価、次期改定で厳格化すべきか—中医協総会(1)
統合失調症治療薬クロザピン使用促進に向け、精神療養の包括範囲を見直し—中医協総会(2)
向精神薬の処方制限を2018年度改定で強化、薬剤種類数に加え日数も制限へ—中医協総会(1)
医療安全管理部門への「専従医師」配置を診療報酬で評価すべきか―中医協総会(2)
医療体制の体制強化で守れる命がある、妊婦への外来医療など評価充実へ―中医協総会(1)
抗菌薬適正使用に向けた取り組みや医療用麻薬の投与日数をどう考えるか—中医協総会(2)
小児入院医療管理料、がん拠点病院加算と緩和ケア診療加算を出来高評価に—中医協総会
レセプトへの郵便番号記載、症状詳記添付の廃止、Kコードの大幅見直しなど検討—中医協総会
認知症治療病棟でのBPSD対策や入退院支援の在り方などを検討—中医協総会
2018年度から段階的に診療報酬請求事務の効率化や、診療データ活用などを進める—中医協総会
地域包括ケア病棟、「病院の規模」や「7対1の有無」などと関連させた議論に—中医協総会(1)
医療療養2、介護医療院などへの移行に必要な「経過措置」を検討—中医協総会
オンラインでのサービス担当者会議などを可能にし、医療・介護連携の推進を—中医協・介護給付費分科会の意見交換
要介護・維持期リハビリ、介護保険への移行を促すため、診療報酬での評価やめるべきか—中医協・介護給付費分科会の意見交換(1)
複数医療機関による訪問診療を認めるべきか、患者の状態に応じた在宅医療の報酬をどう考えるか—中医協(1)
かかりつけ薬剤師指導料、対象患者は高齢者や多剤処方患者に絞るべきか—中医協総会(2)
生活習慣病の重症化予防、かかりつけ医と専門医療機関・保険者と医療機関の連携を評価―中医協総会(1)
訪問看護、2018年度同時改定でも事業規模拡大などが論点に―中医協・介護給付費分科会の意見交換(2)
医療機関での看取り前の、関係者間の情報共有などを報酬で評価できないか―中医協・介護給付費分科会の意見交換(1)
7対1・10対1入院基本料、看護配置だけでなくパフォーマンスも評価する報酬体系に―中医協総会(1)
主治医機能に加え、日常生活から在宅までを診る「かかりつけ医機能」を評価へ―中医協総会(1)
2018年度診療報酬改定に向け、臨床現場でのICTやAIの活用をどう考えるか―中医協総会(1)
2018年度改定に向け入院医療の議論も始まる、機能分化に資する入院医療の評価を検討―中医協総会(1)
2018年度改定に向けた議論早くも始まる、第1弾は在宅医療の総論―中医協総会
地域包括ケア病棟、自宅等からの入棟患者の評価を充実へ—入院医療分科会(2)
療養病棟、リハビリ提供頻度などに着目した評価を検討―入院医療分科会(3)
DPCデータの提出義務、回復期リハ病棟や療養病棟へも拡大か―入院医療分科会(1)
療養病棟、医療区分2・3患者割合を8割・6割・4割ときめ細かな設定求める意見も—入院医療分科会



