地域枠の医師、「理由なき公立病院への派遣」を委員がけん制―社保審・医療部会
2017.11.17.(金)
「地域枠」で養成した医師の派遣先などは、開設主体(民間や公立など)の種別にかかわらず、病院が担う役割に応じて決めるべき―。
社会保障審議会・医療部会が11月10日に開催した会合では、このような原則が確認されました。この日のテーマは「医療提供体制に関する現状と課題」で、ほかに、有床診療所の役割などについても話し合いました。

11月10日に開催された、「第55回 社会保障審議会 医療部会」
地域医療支援センターが調整した医師の派遣先、公立病院に偏り
わが国の医療提供体制において、医師の偏在が大きな課題としてクローズアップされています。診療科や地域(大都市が多い)によって医師の偏りが見られますし、少子高齢化が今後進むにつれて、患者側のニーズが急速に変わっていく(慢性疾患を複数抱える高齢患者が増える)と想定されます。
そこで、診療科や地域ごとの医師偏在を解消しつつ、医療ニーズの変化に対応できるようにするための施策が国や都道府県に求められています。具体策は現在、厚生労働省の「医療従事者の需給に関する検討会・医師需給分科会」で話し合われています(関連記事はこちら)。
医師需給分科会では、医療提供側が自主的に偏在を解消するために、「地域の医療提供体制の可視化」(診療科ごとの需要と供給がどれだけあるか)や、都道府県内でも医師が足りない「医師少数区域」への医師派遣などさまざまな策が検討されています。
11月10日の医療部会では、医師偏在の実情や、その対策の検討状況などを厚労省が報告しました。その中で、医師の派遣先を開設主体別(公立・公的・民間)に調べた結果が示され、開設主体と医師派遣の関係をめぐって委員や厚労省の担当者が意見を交わしました。
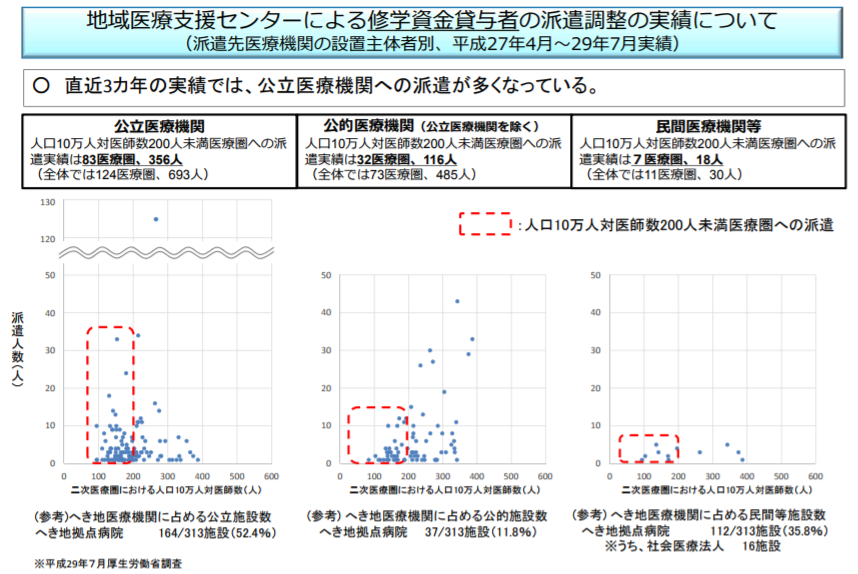
派遣先の実績を見ると、公立、公的、民間の順に多い
これを見た中川俊男委員(日本医師会副会長)は、地域医療支援センターによる派遣調整が、公立病院などを優遇しているとしたら問題だと指摘。神野正博参考人(全日本病院協会副会長)も、開設主体別に「明らかに差異がある」として、「『民間病院に残れ』という話ではなくて、病院の(地域への)貢献度を(開設主体に)かかわらず評価した上で派遣してほしい」と要望しました。
医学部地域枠は、「卒後に地域医療に従事したい」という明確な意思を持つ学生のための選抜枠です。2010年度以降、地域枠としての医学部定員の上乗せが大学に認められています。上乗せは「医師確保のための施策の一環として、都道府県が奨学金を出すこと」が条件で、この奨学金には、都道府県内で一定期間診療する条件が課されるものもあります。
そうした医師の派遣については、都道府県の地域医療対策協議会で話し合い、地域医療支援センターが調整して行っています。大学医学部の地域枠の入学者数は年々増えています(地域枠入学定員は、2010年度が313人だったのに対し、16年度は592人)から、そうして養成された医師の派遣は、地域偏在の解消策として今後重要さを増します。
中川委員や神野参考人の指摘は、それを見越して「公立病院への理由なき派遣」が起こらないようにけん制したものと言えます。
これを受けて厚労省医政局の武田俊彦局長は、機能に着目した場合、公的病院と民間病院は「変わらない」との考えを提示。また厚労省医政局地域医療計画課の佐々木健課長も、病院の果たす役割に応じた派遣が望ましいとの見解を示しました。
地域偏在対策は都道府県と二次医療圏のどちらを中心に考えるべきか
医師の地域偏在の対策をめぐっては、「都道府県」と、より狭い「二次医療圏」のどちらを中心に考える必要があるかも論点となりました。
武田局長は、「県の中でもだいぶ温度差があるので、二次医療圏単位で医師不足を考えていった方がよい」との考えを示しましたが、相澤孝夫委員(日本病院会会長)は都道府県単位での検討を支持しました。
相澤委員がそう主張したのは、医療提供体制のあるべき姿が決まらないと「適切な医師数」が分からないためで、「(体制を)どうするかが決まっていないうちに、きっちりやり過ぎると大変なことになる」と警鐘を鳴らしています。
専門特化型でない有床診は「医療・介護の併用モデル」に?
11月10日の医療部会では、有床診療所の現状と課題についても話し合いました。1996年には2万施設を超えていた有床診療所ですが、減少が続き、今年(2017年)8月末には7342施設となっています(関連記事はこちら)。
厚労省は、産婦人科や眼科、耳鼻咽喉科などの「専門領域に特化した有床診療所」について、「少ない人員体制で専門医療を効率的に提供可能な形態の一つとして今後も期待される」との見方を示しました。
その一方で「地域医療を担う有床診療所」については、医療ニーズの減少を見越して【医療モデル】から【医療・介護の併用モデル】へと転換することも選択肢として考えられると指摘しています。
【医療・介護の併用モデル】は、医療を提供するだけにとどまらず、介護サービスの事業所としても地域に貢献する有床診療所を想定したものと考えられます。この点、社会保障審議会・介護給付費分科会では、診療所が看護小規模多機能型居宅介護の事業所になりやすいように基準を緩和すべきかが話し合われています(関連記事はこちら)。さまざまな介護サービスで今後、有床診療所からの新規参入を促す施策が講じられるかもしれません。
邉見公雄委員(全国自治体病院協議会会長)は、「町立病院が病床を減らして有床診療所になる」ケースが今後増えると予想し、それも踏まえて有床診療所の在り方を考えてほしいと要望しています。


【関連記事】
医師少数地域での勤務経験、まずはインセンティブ付与から始めては—全自病・邉見会長
医師不足地域での勤務経験、地域医療支援病院の院長要件に向けて検討—医師需給分科会
医師の勤務実態を精緻に調べ、業務効率化方策を検討―医師働き方改革検討会
罰則付き時間外労働規制、応召義務踏まえた「医師の特例」論議スタート—医師働き方改革検討会
医師への時間外労働規制適用に向けて検討開始、診療報酬での対応も視野に—厚労省
医師も「罰則付き時間外労働の上限規制」の対象とするが、医療の特殊性も検討―働き方改革
医療・介護従事者の意思なども反映した供給体制の整備を—働き方ビジョン検討会
医師不足地域での勤務経験、地域医療支援病院の院長要件に向けて検討—医師需給分科会
医師偏在是正の本格論議開始、自由開業制への制限を求める声も―医師需給分科会
医師の地域偏在解消に向けた抜本対策、法律改正も視野に年内に取りまとめ—医師需給分科会(2)
地域枠医師は地元出身者に限定し、県内での臨床研修を原則とする—医師需給分科会(1)
医師偏在対策を検討し、早期実行可能なものは夏までに固め医療計画に盛り込む—医療従事者の需給検討会



