医師不足地域での勤務経験、地域医療支援病院の院長要件に向けて検討—医師需給分科会
2017.11.13.(月)
地域医療支援病院などにおいて「医師少数区域で一定期間の勤務経験」を管理者(院長など)の要件としてはどうか。また、地域における外来医療の需要がどの程度あり、どういった診療科のクリニックがどの存在するのかといった情報を示し、クリニック開業の際の参考とするような仕組みを設けてはどうか―。
11月8日に開催された、医療従事者の需給に関する検討会「医師需給分科会」で、こういった方向が見出されました。今後、制度化に向けたより詳細な議論が行われます。

11月8日に開催された、「第14回 医療従事者の需給に関する検討会 医師需給分科会」
目次
法改正も視野に入れた「実効性ある偏在対策」を検討
医師需給分科会では、現在、医療法改正なども視野に入れた「実効性のある医師偏在対策」を検討しています。昨年(2016年)春の中間まとめでは、▼医学部地域枠の在り方▼初期臨床研修医の募集定員配分などに対する都道府県の権限強化▼医療計画による医師確保対策の強化(将来的な自由開業・自由標榜の見直しを含めた検討など)▼管理者の要件(特定地域・診療科で一定期間診療に従事することを、臨床研修病院、地域医療支援病院、診療所などの管理者要件とすることを検討)―など14項目の対策案を固めましたが、その後、「新たな医療の在り方を踏まえた医師・看護師等の働き方ビジョン検討会」(ビジョン検討会)の報告書も踏まえ、さらに具体的な対策案を練っています(関連記事はこちら)。
その中で、(1)地域医療支援病院などの管理者要件に「医師少数区域での勤務経験」を加えてはどうか(2)診療所の開設について一定の制限を設けてはどうか―といった、いわば「強制的な手法」を検討すべきとの意見が委員から出されています(関連記事はこちら)。強制的に「地方に医師を派遣する」ような手法では、地域住民により良い医療を提供するという面から、実効性に疑問符が付きますが、一部委員は「医師のモチベーションを削がない範囲で、一定程度の強制的手法も検討すべき状況にあるのではないか(それほど医師偏在は深刻である)」と強く要望。厚生労働省も、この意見・要望を無視することはできず、11月8日の分科会に論点や具体案を提示するに至りました。
医師不足地域での勤務経験、地域医療支援病院などの院長要件に据えてはどうか
まず(1)では、「医師少数区域での一定期間以上の勤務経験」を持つ医師を厚労省が認定する(いわば認定資格)とともに、地域医療支援病院などの管理者として認定資格を評価するほか、「認定資格」を保有している旨を広告可能とする案が厚労省から提示されました。
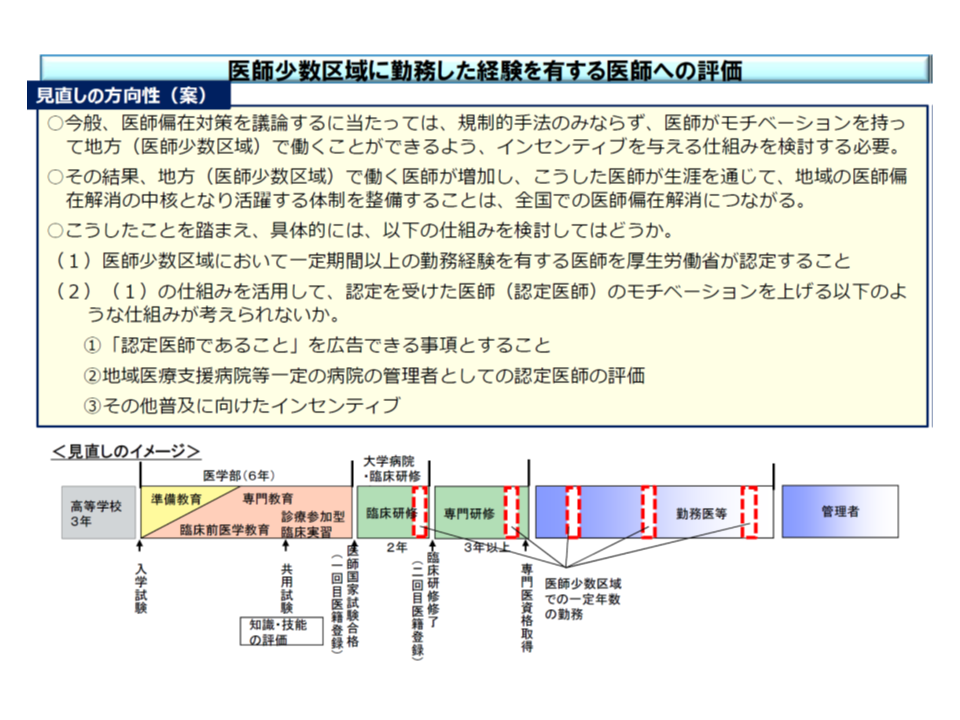
医師少数地域での一定期間以上の勤務経験を、地域医療支援病院などの管理者(院長)要件にすべきか、具体的な検討が行われる
「地域医療支援病院などの管理者として認定資格を評価する」という表現がやや難解ですが、ここには「管理者は認定資格を保有していなければならない」とする(要件化)考え方から、「管理者は認定資格を保有していることが望ましい」とし自主的な資格取得(医師不足地域の勤務経験)を促すといった考え方まで、幅広い内容が含まれています。
この点、小川彰構成員(岩手医科大学理事長)や神野正博構成員(全日本病院協会副会長)らは、「地域の医師不足は深刻であり、強い偏在対策が必要」との見解を示し、前者の「要件化」に向けて検討すべきと強調しました。神野構成員は「私の医師経験の中でもっとも楽しかったのは僻地での勤務時代だ。当初は別の医師が行けばよいと考えており、自主的に積極的に僻地勤務を望んだわけではないが、極めて重要な勉強ができた。今では大きな財産になっている」旨の経験を語り、「一定の強制=モチベーションが沸かない」という式は必ずしも正しくないことも強く指摘しています。
一方、今村聡構成員(日本医師会副会長)は「医師少数地域での勤務経験が、医師の『キャリア』につながる形での運用から始めてはどうか」と述べ、一足飛びの要件化にはやや慎重な構えを示しています。また裵英洙構成員(ハイズ株式会社代表取締役社長)は、「医師少数区域に『行かされる』のでは長続きしない。地域住民の視点に立てば『その地域に行きたい』と考える医師に来てほしい。地域医療は医師にとって大きな学びの場である、ということを示すことが重要」と述べており、あまりに厳格な「強制的手法」には疑問を呈しています。
このように、要件化に関する意見には一定の幅がありますが、極めて厳格な仕組み(例えば、全医療機関の院長に医師少数地域での勤務を義務付ける、など)を求める声や、「要件化は一切認められない」といった極端な反対意見はなく、「どのように運用していくべきか」という具体案を議論する段階に入っていると言えそうです。
具体的運用方法については、「初期臨床研修の後半で地域医療に従事するのであれば、指導医の同行などの条件を付けるべきである」(羽鳥裕構成員:日本医師会常任理事)、「院長(管理者)要件は、臨床経験10年目頃から意識するので、若手医師にはあまり魅力的ではない。その点を意識した仕組みを考えるべきである」(堀之内秀仁構成員:国立がん研究センター中央病院呼吸器内科病棟医長)、「医師が個人的に医師少数地域に出向くのではなく、例えば地域医療支援病院などから派遣するような形で、地域医療支援病院側にインセンティブを付ける仕組みも検討すべきである」(鶴田憲一構成員:全国衛生部長会会長)といった前向きな提案がなされています。
クリニック開設制限の前に、まず地域の外来医療の状況を「見える化」する方向
また(2)は、例えば病院勤務医がある地域で診療所を開設しようと考えた場合には、地域の医療審議会などで「当該開設を許可すべきか」などを審議し、許可が得た場合に開設を求めるといった仕組みを導入できるかどうか検討する、というテーマです。病院・有床診療所を開設・増床する場合には、既にこうした仕組み(基準病床数)が設けられており、「当該地区では病床過剰であり、開設・増床は認められない」といった判断が医療審議会でなされれば、事実上、開設・増床はできません(保険指定がなされない)。いわば、「外来版の基準病床数」「クリニック開業許可制度」を設けるか否かというテーマと言えます。
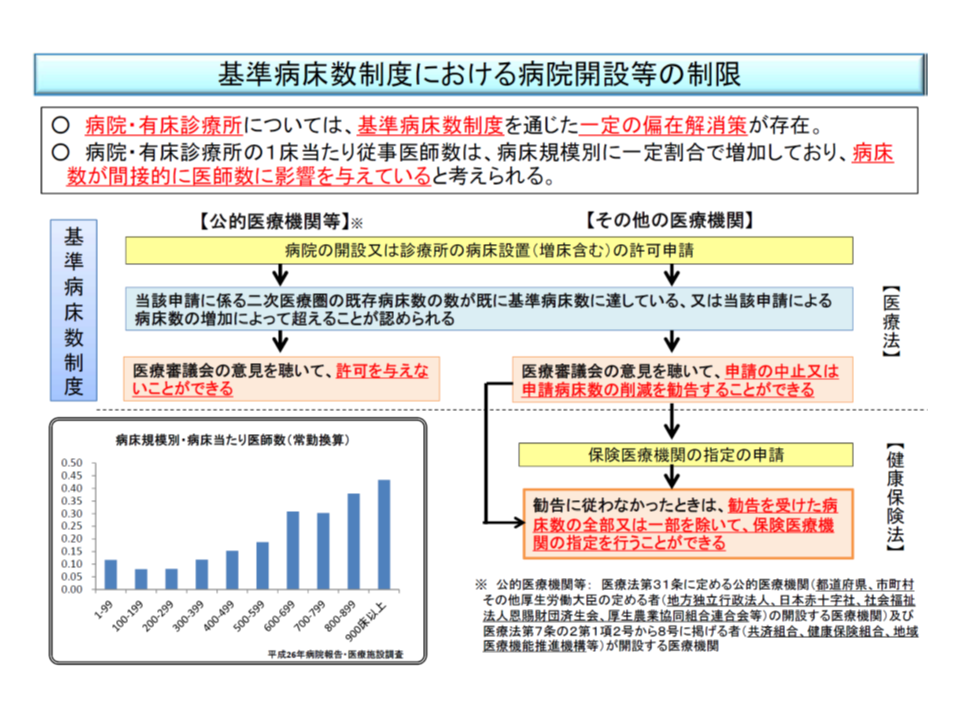
現在の喜寿病床数制度の概要
この点について、今村構成員は、いきなり開業許可制度を導入するのではなく、「まず、地域の状況(外来医療の需要や、診療科別のクリニック開設状況など)を明らかにし、診療所を開業すべきかどうかの情報提供を行う」仕組みを設けるべきと提案します。現在、一部のクリニック開業コンサルタントなどが、地域の外来需要・供給を考慮せずに、クリニック開設や医療モール開設などを推奨し、情報のない勤務医が惑わされている実態があると今村委員は強調しています。
一方、小川構成員や神野構成員は、現在の制限のない開業が勤務医不足、地域医療偏在を助長している点を指摘し、「一定程度の規制的手法(開業許可制度)を導入しなければ、実効性のある医師偏在対策が採れない」と訴えています。
このように開業許可制度には賛否両論があり、まだまだ「調整する」段階には議論が至っていないようです。なお、この論点について厚労省は、「基準病床数制度は医療機関の開設そのものは制限しない(例えば外来の保険医療提供は制限されない)が、開業許可制度が導入されれば、医療機関の開設そのものを制限する、極めて厳しいものとなる。日本国憲法第22条から導かれる『営業の自由』に抵触する可能性もある」との見解を示しています。
ただし、「外来医療の状況(需要の動向、既存の診療科別クリニック数など)を明らかにしていく」方向では分科会のコンセンサスが得られています。厚労省も、この「外来医療の見える化」を進める方向で検討を進めてはどうか、との考えを示しており、今後、▼提供する情報の内容について、地域の医療関係者などと事前に協議を行う▼地域の救急医療体制の構築、グループ診療の推進、医療設備・機器などの共同利用、といった外来医療機関間での機能分化・連携方針も協議する—という具体的な検討テーマを示しています。地域における「協議の場」としては、例えば地域医療構想調整会議などが思いつきますが、既存会議体を活用するのか、新規の会議体を設置するのかなども、今後、議論されることになります。なお、厚労省研究班では「外来医療の見える化に関するデータベース」作成も進めており、この活用も検討されることになるでしょう。
「クリニックの開業許可制度」の創設には、まだ時間がかかりそうですが、公の場で議論の俎上に上がるだけでも隔世の感があります。
ちなみに、前述の管理者要件について、例えば診療所にも導入することになれば、これは一定の「開業制限」につながり(開業に「医師少数地域での勤務経験」という資格制度を設けることになる)ます。このため神野構成員や小川構成員は「両者をセットで議論すべき」とも要請しています。
医師少数地域では、1人の医師が「複数医療機関の院長」となれることを明確化
なお、現在、原則として「医療機関の管理者は、他の医療機関を管理してはならない」こととされています(医療法12条第2項)。ただし、都道府県知事が、▼無医地区など医療施設が少ない地区の病院など▼介護老人福祉施設などに開設する診療所▼企業などの従業員を対象とする病院など▼休日・夜間対応のための病院など—においては、都道府県知事が「兼任を認める」ことが可能です。
ただし、兼任許可事例は「医療法Q&A」に定められているに過ぎず、現在、都道府県によって解釈の幅があることが指摘されています。分科会では、この解釈の幅なども「医師不足地域における医師確保の妨げになっている可能性がある」と考え、近く、これら兼任許可事例を何らかの法規で明確化することを了承しています。「無医地区など医療施設が少ない地区」が「医師少数区域」に該当することが明確になります。
【関連記事】
医師偏在是正の本格論議開始、自由開業制への制限を求める声も―医師需給分科会
医師の地域偏在解消に向けた抜本対策、法律改正も視野に年内に取りまとめ—医師需給分科会(2)
地域枠医師は地元出身者に限定し、県内での臨床研修を原則とする—医師需給分科会(1)
医師偏在対策を検討し、早期実行可能なものは夏までに固め医療計画に盛り込む—医療従事者の需給検討会
医療・介護従事者の意思なども反映した供給体制の整備を—働き方ビジョン検討会
地方勤務の意思ある医師、20代では2-4年を希望するが、30代以降は10年以上の希望が増える—厚労省
地域中心で医師偏在対策などを決定すべき―厚労省・ビジョン検討会
2017年度、出来高病院経営支援ツール「JHAstis」の拡充を重点事業に―日病・堺会長
必要な標準治療を集中的に学ぶため、初の基本領域での研修は「プログラム制」が原則―日本専門医機構
新専門医制度、東京・神奈川・愛知・大阪・福岡では、専攻医上限を過去3年平均に制限―日本専門医機構
専門医制度新整備指針、基本理念に「地域医療への十分な配慮」盛り込む―日本専門医機構
地域医療に配慮した、専門医制度の「新整備指針」案を大筋で了承―日本専門医機構
すべての医療機関の管理者に、自医療機関の管理運営権限あることを明確化すべきか―社保審・医療部会
「ビジョン検討会設置は聞いていない」医師需給の新たな推計方針に不満噴出―社保審議・医療部会(2)
医療機関ホームページでの虚偽表示も罰則の対象に―社保審・医療部会(1)
医師の地域偏在に向け、JCHOの尾身理事長が「保険医資格」の見直しに言及―医師需給分科会
自由開業の制限や病院管理者要件の見直しなど、規制的な医師偏在是正策を検討―医療従事者の需給検討会
医学部定員「臨時増員」の一部を当面継続、医師偏在対策を見て20年度以降の定員を検討―医療従事者の需給検討会
2024年にも需給が均衡し、その後は「医師過剰」になる―医師需給分科会で厚労省が推計
医師偏在の是正に向けて、「自由開業・自由標榜の見直し」を検討へ―医療従事者の需給検討会
医学部入学定員の「地域枠」、運用厳格化で医師偏在是正を―医師需給分科会で一戸構成員
医師の地域・診療科偏在是正に向け、何らかの規制を実施すべきか―医師需給分科会
「医学部の入学定員削減を」日医など緊急提言-医師不足の本質は「偏在」
2018年度からの医療計画、5疾病・5事業などの政策循環を強化し、介護保険計画との整合性確保を—厚労省
医療連携の推進、介護施策との整合性確保などを柱とする第7次医療計画の方向性固まる―医療計画見直し検討会





