ICU、施設数・ベッド数の減少とともに病床利用率も低下傾向—入院医療分科会(2)
2017.10.6.(金)
お伝えしているとおり、10月5日に開催された診療報酬調査専門組織「入院医療等の調査・評価分科会」で、救急医療管理加算やICU、病棟群、療養病棟などに関する実態調査の速報値が報告されました。
救急医療管理加算、総合入院体制加算については既にメディ・ウォッチでお伝えしており、ここではICUや病棟群、療養病棟などの状況を眺めてみます。
入院医療分科会では、中間まとめに救急医療管理加算やICUなどの分析・検討結果を付加し、今秋にも最終取りまとめを行います。

10月5日に開催された、「平成29年度 第9回 診療報酬調査専門組織 入院医療等の調査・評価分科会」
ICUへの長期入室が必要な患者がいるのではないか
特定集中治療室(ICU)・ハイケアユニット(HCU)については、次のような状況が分かりました。
▽病床規模:ICUは平均8.7床、HCUは平均8.3床だが、ICUでは11床以上、HCUでは4床が最多(ICUのほうが比較的規模が大きい)
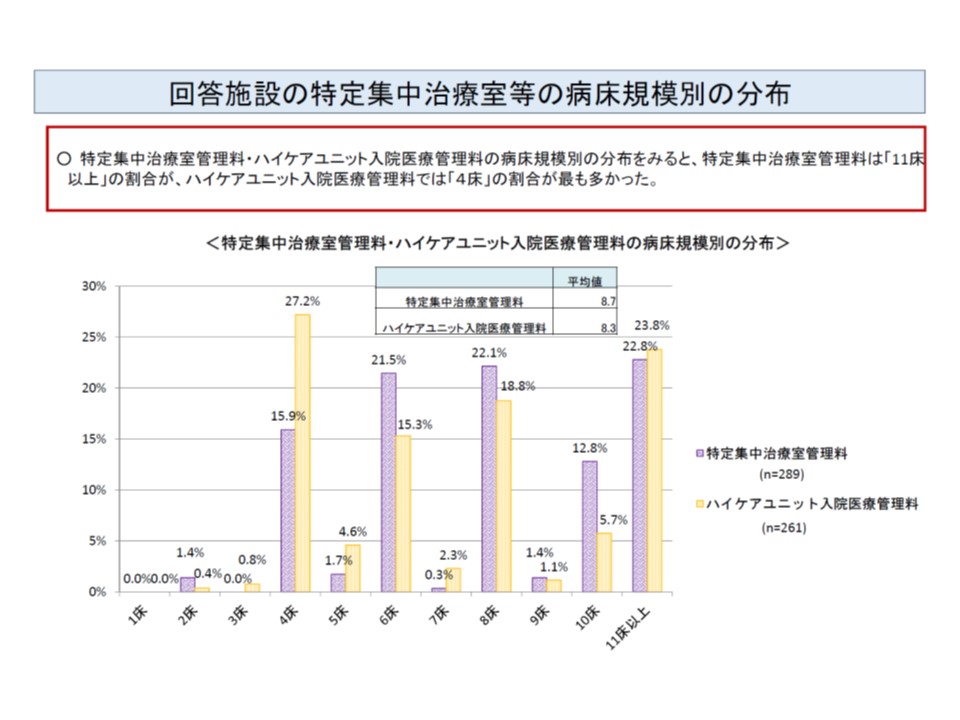
ICU(紫色)では11床以上がもっとも多く、HUC(薄橙色)では4床がもっとも多く、ICUのほうがHCUに比べてやや規模が大きいと言えそうだ
▽設置医療機関数・病床数:ICUは減少傾向、HCUは増加傾向
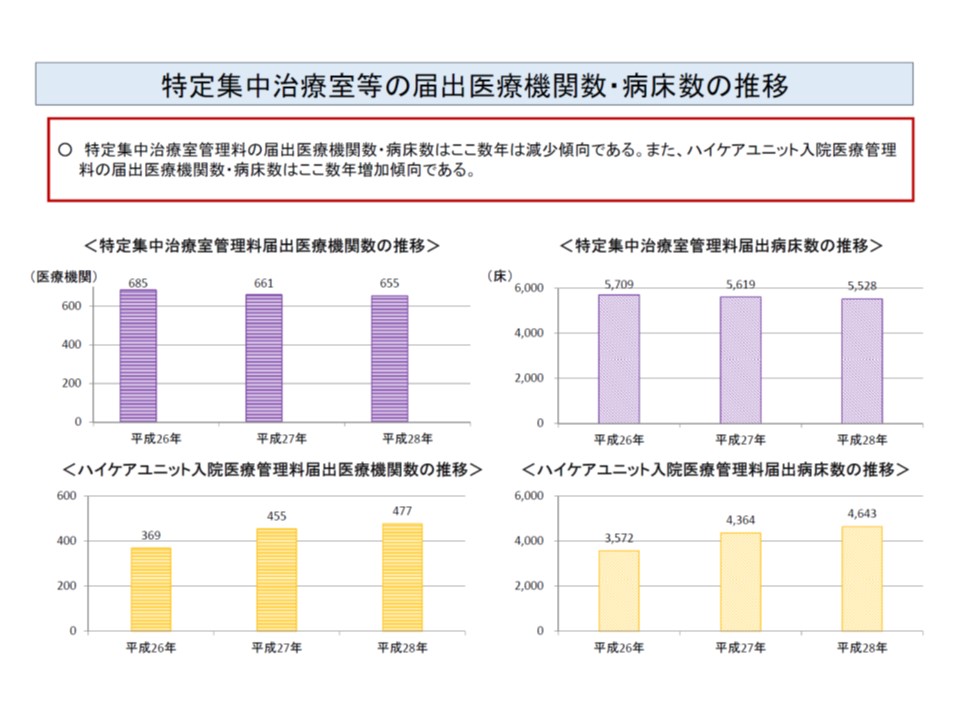
ICU(紫色)は施設数・ベッド数ともにわずかならが減少傾向にあり、一方HCU(薄橙色)は増加傾向にある
▽平均在室日数(2017年):ICUは平均で7.2日(改定前後で大きな変化なし)、HCUは平均で6.2日
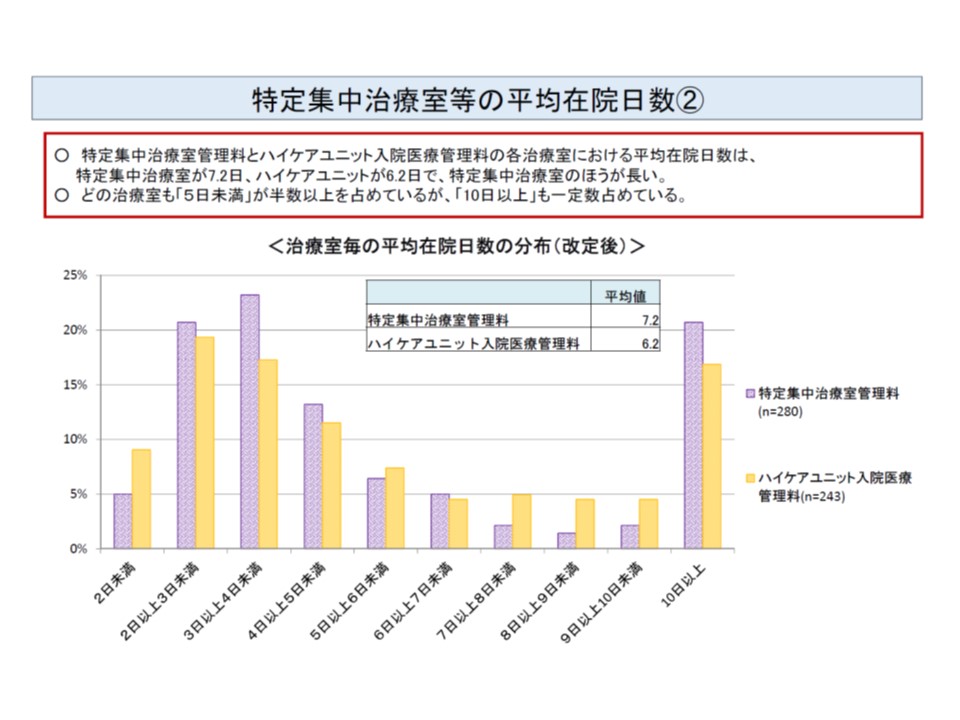
ICUのほうが、HUCに比べて1日平均在室日数が長い。またICU、HCUともに2-4日程度の入室が最も多いが、「10日以上」の入室も相当ある(ICUでは2割超)
▽重症度、医療・看護必要度の該当患者割合:ICU・HCUともに97.5%以上が最多
▽病床利用率:ICUのほうがHCUよりもやや高いが、ICUの利用率は2016年度改定後に下がっている
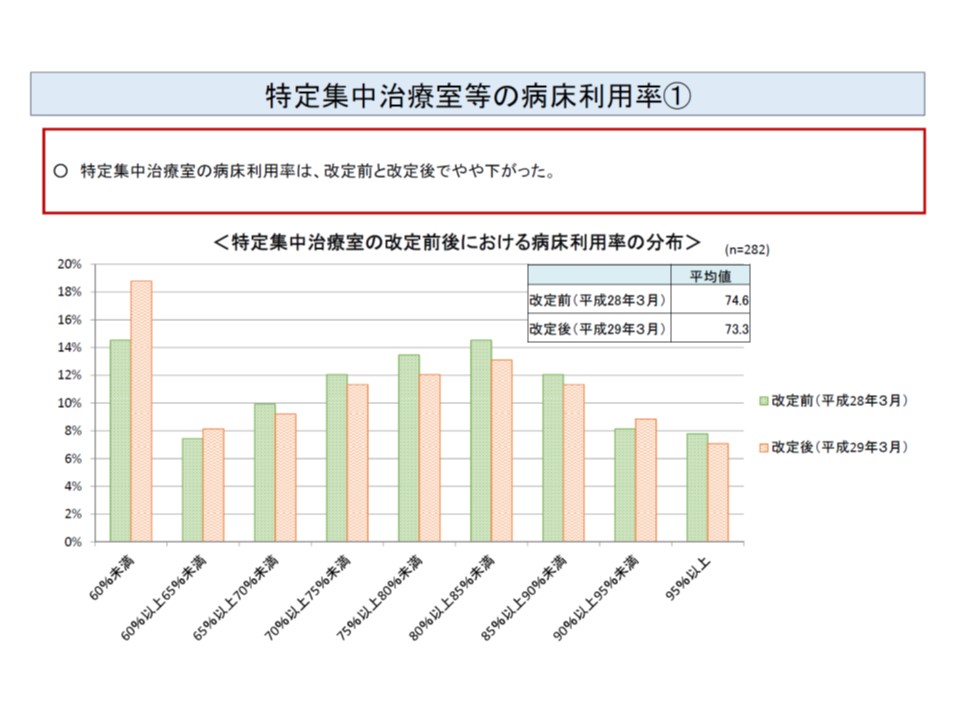
ICUの病床利用率を2016年度改定前後でみると、減少していることが分かる
ICUにおいて「病床規模が比較的大きい」「平均在院日数が変化していない」にも関わらず、「利用率が低下している」状況を踏まえると、日本全国で見た時に「ICUの病床過剰」が生じている可能性もあります。今後の詳細な分析・検討に注目が集まります。
なお牧野憲一委員(旭川赤十字病院院長)は「ICUの平均在室日数が10日以上」となっている病院が2割程度ある点に着目。「熱傷では在室期間が長くなりがちだが、そうした患者を除外するとどのような分布になるのか。入室患者の状態や、算定可能日数14日(広範囲熱傷患者などでは60日)で切った分布も示してほしい」と要望しています。この点について石川広己委員(千葉県勤労者医療協会理事長)は「診療科とリンクさせた分析」も求めています。牧野委員・石川委員は「長期間のICU入室が必要な患者もいる」点を指摘し、きめ細かな点数設定の検討が必要との考えを述べています。
病棟群届け出はごくわずか、「使い勝手の悪さ」を委員が改めて指摘
病棟群単位の届け出状況に目を移すと、調査対象702病院の中で届け出を行ったのはわずか「14施設」。うち3病院は「7対1の再取得」を、5病院は「10対1への移行」を予定していると言います。病棟群届出を行わない理由としては、「7対1の基準を満たしており、必要がない」との答えがほとんどを締め、「病棟群届け出の要件(2017年度以降は7対1を6割以下とするなど)」をハードルにあげた病院は0.4%にとどまっています(関連記事はこちら)。
この点、神野正博委員(社会医療法人財団董仙会理事長)は「使い勝手の悪さ」を改めて指摘し、「7対1と10対1の混在を認めるべき」と要望しています。
療養病棟、「自宅等からの入院患者」の状態を詳細に分析する必要あり
また療養病棟に関しては、「7対1・10対1からの転院・転棟患者」(急性期後患者)と「自宅などからの入院患者」(自宅等患者)を比較。次のような状況が浮かび上がっています。
▼急性期後患者では予定入院91%・緊急入院9%だが、自宅等患者では予定入院55.3%・緊急入院44.7%で、自宅等患者のほうが緊急入院が多い
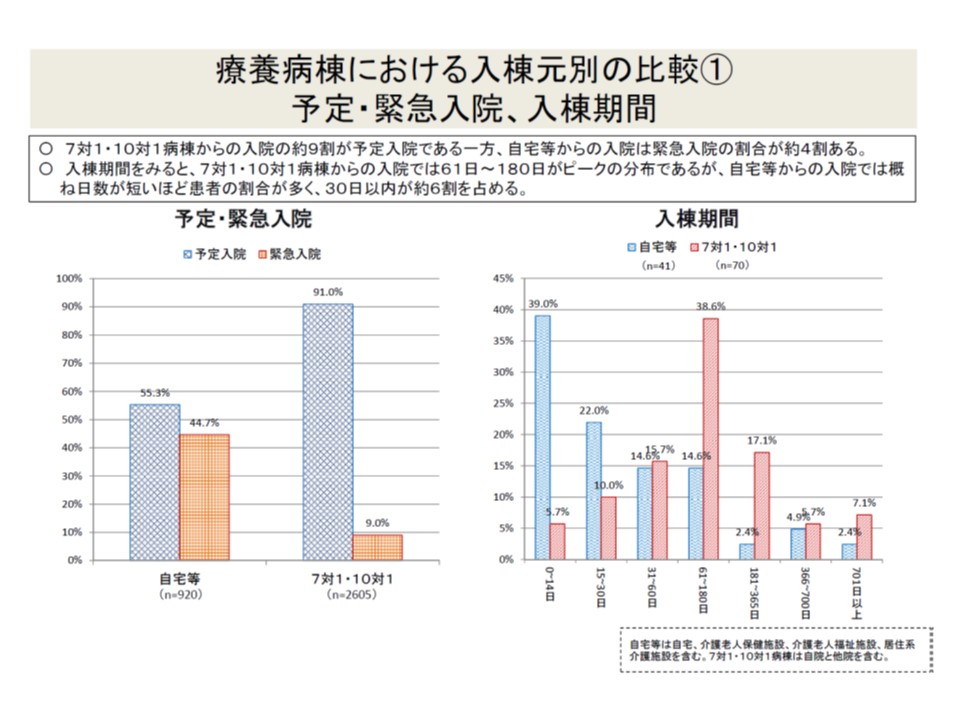
療養病棟の入院患者のうち、7対1などの急性期病棟からの入院・棟患者ではほとんどが予定入院だが、自宅などからの入院患者では45%が緊急入院である(ただし予定入院が過半数)
▼急性期後患者に比べ、自宅等患者のほうが「治療目的」入院が多いが、医療的状態や医療区分は必ずしも高くない
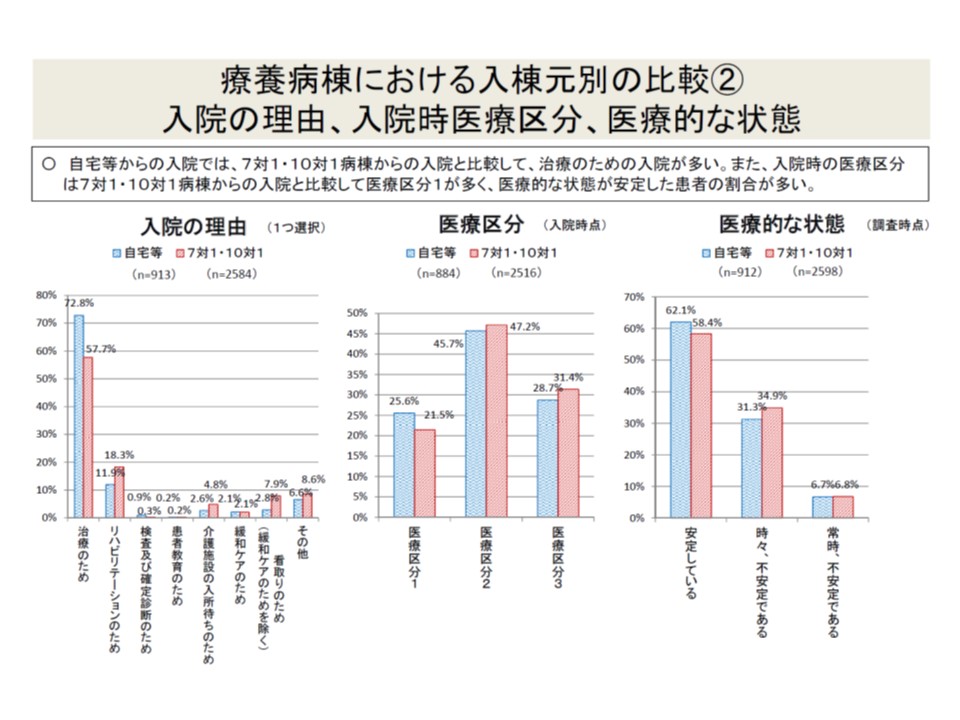
自宅などから入院した患者(青色)では、治療目的入院が、7対1などからの転院・棟患者(紅色)よりも多いが、医療区分はやや低く、医療的状態は比較的安定している
▼入院継続の理由として、自宅等患者のほうが「医学的理由」の割合が少なく、「退院予定あり」の割合が高い
▼退院に向けた目標・課題として、自宅等患者では「疾病の治癒・軽快」「在宅医療などの調整」「入所先施設の確保」などの割合が多く、急性期後患者では「看取り」の割合が高い
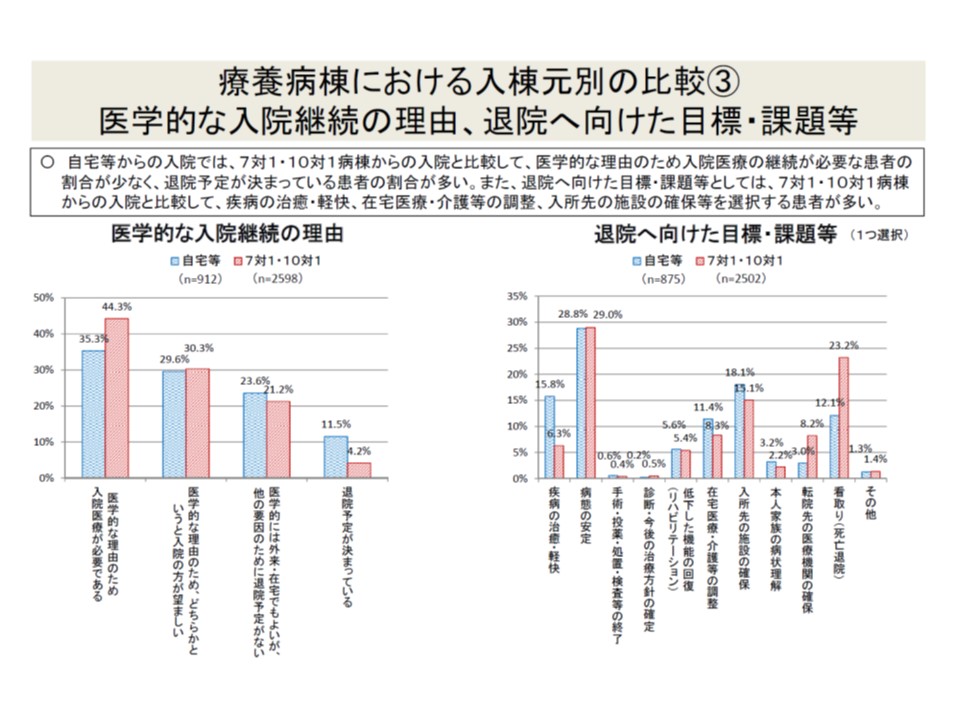
自宅などから入院した患者(青色)では、医学的な理由のための入院が若干少なく、退院予定が決まっている患者が多い
地域包括ケア病棟の議論では「自宅等患者のほうが医学的に不安定であり、急性期後患者よりも評価を手厚くすべき」との意見が多数出ていますが(関連記事はこちらとこちら)、療養病棟においては「自宅等患者のほうが、急性期後患者よりも医学的に不安定」とは言い切れないようです。従前の改定論議では「在宅復帰率を上げるために、軽症な患者をレスパイト(家族の休息)目的で受け入れている施設もあるのではないか」といった指摘もなされており、今後、より詳細な分析・検討を行う必要があるでしょう。
なお、療養病棟における「人生の最終段階における医療の決定プロセスに関するガイドライン」の利用状況は22%にとどまり、「知っているが利用いていない」施設が6割を超えています。この点、「ガイドライン利用を進めるべき」と考えるのか、「治癒・改善を目的とした病院であり、ガイドライン利用を前提とするべきではない」と考えるのか、今後の議論に注目する必要があるでしょう。
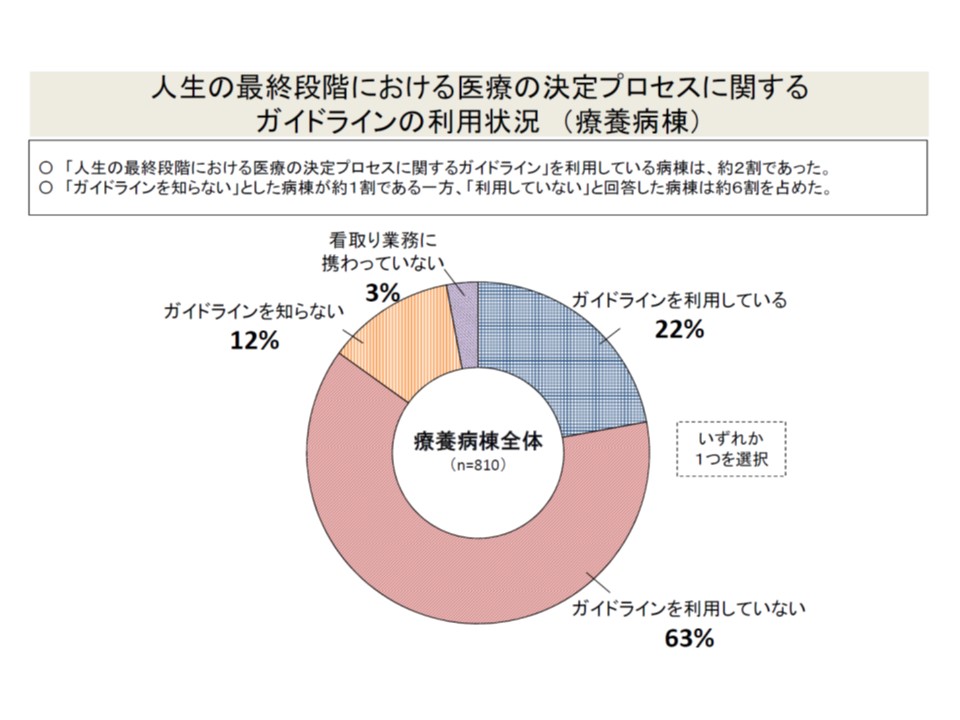
療養病棟において、「人生の最終段階における医療の決定プロセスに関するガイドライン」は22%でしか利用されていない
DPCデータ用いた重症患者割合の測定、看護業務効率化につながる可能性—中医協・基本小委
地域包括ケア病棟、自宅等からの入棟患者の評価を充実へ—入院医療分科会(2)
看護必要度、急性期の評価指標としての妥当性を検証せよ—入院医療分科会(1)
療養病棟、リハビリ提供頻度などに着目した評価を検討―入院医療分科会(3)
看護必要度該当患者割合、診療報酬の算定状況から導けないか検証―入院医療分科会(2)
DPCデータの提出義務、回復期リハ病棟や療養病棟へも拡大か―入院医療分科会(1)
入院前からの退院支援、診療報酬と介護報酬の両面からアプローチを—入院医療分科会(3)
地域包括ケア病棟、初期加算を活用し「自宅からの入院患者」の手厚い評価へ—入院医療分科会(2)
看護必要度該当患者割合、7対1と10対1で異なっている活用方法をどう考える—入院医療分科会(1)
療養病棟、医療区分2・3患者割合を8割・6割・4割ときめ細かな設定求める意見も—入院医療分科会
回復期リハ病棟、「退院後のリハビリ提供」の評価を検討—入院医療分科会(2)
地域包括ケア病棟、「自宅からの入棟患者」割合に応じた評価軸などが浮上—入院医療分科会(1)
看護必要度、2018年度改定だけでなく将来を見据えた大きな見直しを行うべきか—入院医療分科会
退院支援加算、「単身高齢者などへの退院支援」ルールを求める声—入院医療分科会(3)
地域包括ケア病棟、機能に応じた「点数の細分化」案が浮上か—入院医療分科会(2)
看護必要度割合は7対1病院の7割で25-30%、3割の病院で30%以上—入院医療分科会(1)
病棟群単位の届け出を行わない理由や、看取りガイドラインの活用状況など調査—中医協総会(2)
5月から夏にかけ一般病棟や退院支援を、秋から短期滞在手術やアウトカム評価などを議論—入院医療分科会
DPCの救急医療係数、評価対象が救急医療管理加算などの算定患者でよいのか―DPC評価分科会(1)
人生の最終段階の医療、国民にどう普及啓発するか2017年度内に意見まとめ—厚労省検討会
医療機関での看取り前の、関係者間の情報共有などを報酬で評価できないか―中医協・介護給付費分科会の意見交換(1)





