退院支援加算、「単身高齢者などへの退院支援」ルールを求める声—入院医療分科会(3)
2017.6.8.(木)
退院支援に向けたハードルとして、急性期から慢性期のいずれの病棟であっても「患者・家族と面会日などを調整することが難しい」点が最多となっている。しかし、独居の高齢者が入院するケースも増えてきており、そうした場合の退院支援ルールを考えておく必要があるのではないか—。
7日に開催された診療報酬調査専門組織「入院医療等の調査・評価分科会」では、こういった議論が行われました。病院・病床の機能分化を進めるためには、「退院支援の充実」が鍵の1つであり、2018年度の次期診療報酬改定に向けた重要論点となりそうです。
遠方の家族への面会、「スマートフォンによるテレビ会議を認めては」との指摘も
お伝えしているとおり、7日に開かれた「入院医療等の調査・評価分科会」(以下、入院医療分科会)では、2016年度の前回診療報酬改定が入院医療に及ぼした影響の調査結果(2016年度調査)速報が厚生労働省から報告されています(一般病棟についてはこちら 、地域包括ケア病棟・療養病棟についてはこちら)。今回は「退院支援」の状況を眺めてみましょう。
2016年度の前回診療報酬改定では、従前の「退院調整加算」の施設基準を厳格化し、大幅に組み替えた「退院支援加算」として整理しなおしました。より積極的に「退院困難な患者の抽出」や「地域の医療機関や介護施設との顔の見える連携」を行える体制を敷くことを求めています(関連記事はこちらとこちらとこちら)。このうち新設された「退院支援加算1」(一般病棟などでは600点、療養病棟などでは1200点)を届け出るには、次のような施設基準を満たす必要があります。
(1)退院支援部門を設置し、「専従の社会福祉士1名以上+専任の看護師」または「専従の看護師1名以上+専任の社会福祉士」を配置する
(2)病棟に、「退院支援および地域連携業務に専従する看護師または社会福祉士」を専任で配置する(1人につき2病棟、120床まで)
(3)20以上の医療機関や介護サービス事業所などと連携し、(1)(2)の職員と連携先の職員が年3回以上の頻度で面会し、情報共有などを行う
(4)過去1年間の介護支援連携指導料の算定回数が、「一般病棟の病床数の15%」+「療養病棟の病床数の10%」を上回る
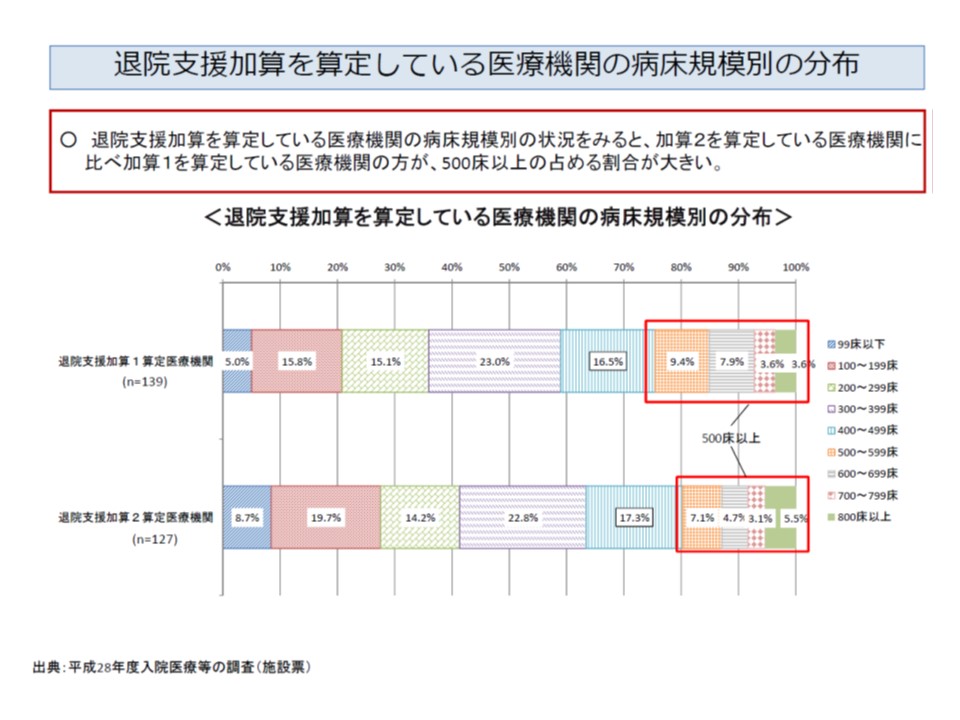
この退院支援加算1と加算2(従前の退院調整加算)の算定状況を、医療機関の病床規模別に見ると、「退院支援加算1を算定する医療機関では、500床以上の大病院が占める割合が大きい」ことが分かりました。上記の要件を満たすためには、やはり一定程度の体力が求められるのかもしれません。
また今般の調査では、加算届け出の有無を問わず施設横断的(▼7対1・10対1の急性期▼地域包括ケア・回復期リハなどの回復期▼療養病棟▼障害者施設—の4類型)に「退院支援に向けた課題」などを調べています。そこからは、次のような状況が明らかになりました。
▼退院困難な患者を抽出する基準は、急性期病院では7割弱で整備されているが、回復期では半数弱、療養では4分の1、障害者施設でも4割弱にとどまる
▼退院支援部門の設置は、急性期病院では8割強、回復期では7割弱にのぼるが、療養では半数弱にとどまる
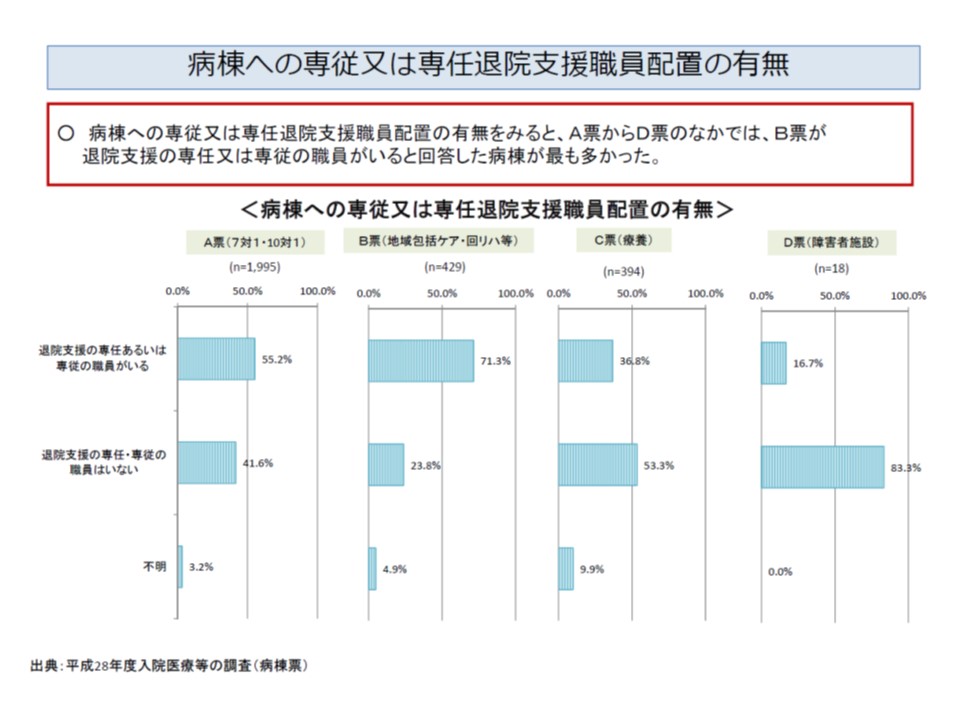
▼病棟に専従・専任の退院支援職員を配置している割合は、急性期では55.2%、療養では36.8%、障害者施設では16.7%だが、回復期では71.3%にのぼる
▼病棟への専従・専任の退院支援職員配置により、いずれの施設類型でも「より早期の患者抽出・関与が可能になる」「患者・家族への説明・面会の頻度を増やせる」といった効果を感じている
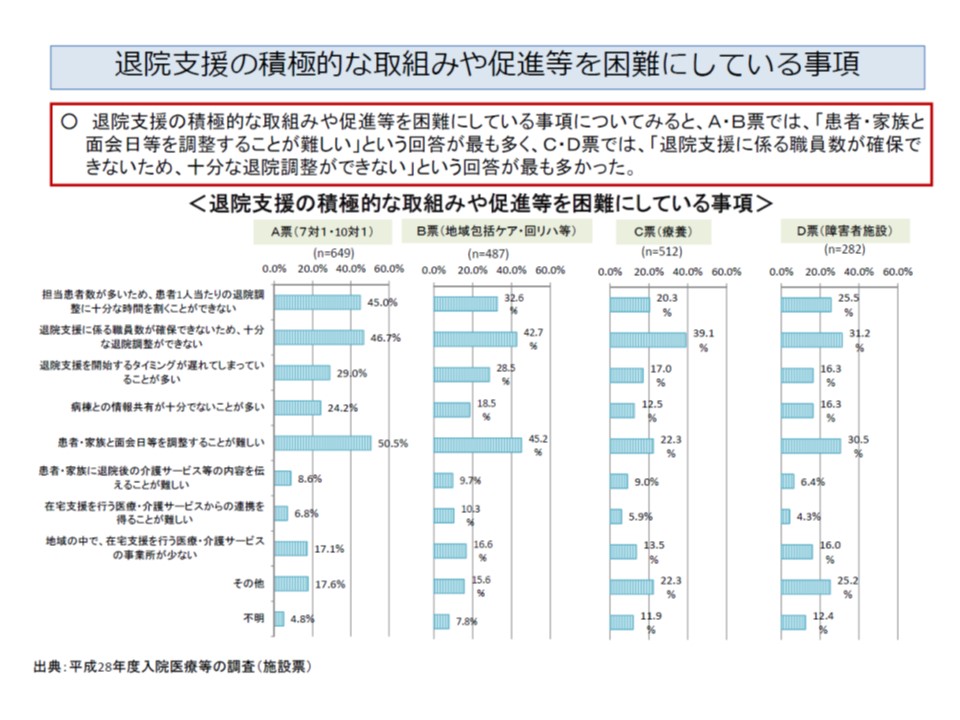
▼退院支援に向けた取り組みへの障壁として、施設類型で若干の差はあるものの「担当患者数が多く、1人当たりの退院支援に十分な時間を割けない」「職員数が確保できず、十分な退院調整ができない」「患者・家族との面会日程の調整が難しい」といった事項が多い
これらの結果から「専従・専任の退院支援職員を配置できず、退院支援を行う職員が不足してしまい、結果として十分な退院調整ができない」という状況に陥っていることなどが伺えます。2016年度における「退院支援加算」創設のポイントは、「より積極的な退院困難患者の抽出」と「地域との顔の見える連携関係の構築」にあると言え、これを実現する手法の1つとして「病棟に専従・専任の退院支援職員を配置」が設けられました。次期改定に向けた重要課題の1つとなるでしょう。
一方で委員の多くは、患者・家族側に内在する退院支援への障壁を問題視しています。
例えば退院支援加算1を算定するためには、「一般病棟などでは原則7日以内、療養病棟などでは原則14日以内に『患者および家族』と病状や退院後の生活も含めた話合い」を行い、退院支援計画を作成・交付することなどが求められます。この点、筒井孝子委員(兵庫県立大学大学院経営研究科教授)は、「これから単身の高齢者がますます増え、家族との面会が困難なケースが増加する。単身世帯への対応を考えておく必要があるのではないか」と指摘。池端幸彦委員(医療法人池慶会理事長)も「家族がいても遠方に居住しているケースもある。何らかの対策が必要である」と述べ、筒井委員の指摘に賛同しています。
高齢者にとっては「一人暮らし」であることそのものが「退院を困難とさせる要素」になるため、こちらも今後の重要論点の1つとなりそうです。この点、家族が遠方にいる場合などへの対応策の1つとして田宮菜奈子委員(筑波大学医学医療系教授)は「スマートフォンなどを活用したテレビ会議によった場合でも、家族との面会などを認めてはどうか」と提案しています。すでに外来医療や医療・介護連携ではICTの活用が話題になっていますが、退院支援の場面でもICT活用による効率化が求められるかもしれません。
なお神野正博委員(社会医療法人財団董仙会理事長)は、「働き方改革で残業が問題となっている。退院支援にはソーシャルワーカーなどが関わるケースが多いが『時間外対応への評価』を検討しておく必要があるのではないか」と指摘しています。
【関連記事】
地域包括ケア病棟、機能に応じた「点数の細分化」案が浮上か—入院医療分科会(2)
看護必要度割合は7対1病院の7割で25-30%、3割の病院で30%以上—入院医療分科会(1)
5月から夏にかけ一般病棟や退院支援を、秋から短期滞在手術やアウトカム評価などを議論—入院医療分科会
2016年度診療報酬改定で、7対1病棟の入院患者像や病床利用率はどう変化したのか―入院医療分科会
看護必要度見直しの影響や、病棟群単位の届け出状況など2016年度診療報酬改定の影響を調査―入院医療分科会
2018年度の次期診療報酬改定に向け、入院医療分科会や結果検証部会での検討テーマを固める―中医協総会
16年度改定に向け、入院の診療報酬見直しのベースが確定―入院医療分科会が最終とりまとめ
看護必要度の見直しを暗に提案、地域包括の手術・麻酔外出しは両論併記―入院医療分科会が中間とりまとめ
紹介状なし外来患者の5000円以上定額負担、500床未満の病院にも拡大すべきか—中医協総会(1)
病棟群単位の届け出を行わない理由や、看取りガイドラインの活用状況など調査—中医協総会(2)
地域包括ケア病棟、「病院の規模」や「7対1の有無」などと関連させた議論に—中医協総会(1)
医療療養2、介護医療院などへの移行に必要な「経過措置」を検討—中医協総会
オンラインでのサービス担当者会議などを可能にし、医療・介護連携の推進を—中医協・介護給付費分科会の意見交換
要介護・維持期リハビリ、介護保険への移行を促すため、診療報酬での評価やめるべきか—中医協・介護給付費分科会の意見交換(1)
複数医療機関による訪問診療を認めるべきか、患者の状態に応じた在宅医療の報酬をどう考えるか—中医協(1)
かかりつけ薬剤師指導料、対象患者は高齢者や多剤処方患者に絞るべきか—中医協総会(2)
生活習慣病の重症化予防、かかりつけ医と専門医療機関・保険者と医療機関の連携を評価―中医協総会(1)
訪問看護、2018年度同時改定でも事業規模拡大などが論点に―中医協・介護給付費分科会の意見交換(2)
医療機関での看取り前の、関係者間の情報共有などを報酬で評価できないか―中医協・介護給付費分科会の意見交換(1)
7対1・10対1入院基本料、看護配置だけでなくパフォーマンスも評価する報酬体系に―中医協総会(1)
主治医機能に加え、日常生活から在宅までを診る「かかりつけ医機能」を評価へ―中医協総会(1)
2018年度診療報酬改定に向け、臨床現場でのICTやAIの活用をどう考えるか―中医協総会(1)
2018年度改定に向け入院医療の議論も始まる、機能分化に資する入院医療の評価を検討―中医協総会(1)
2018年度改定に向けた議論早くも始まる、第1弾は在宅医療の総論―中医協総会
退院支援加算1、会合や研修で一同に会するだけでは「年3回以上の面会」に該当せず―疑義解釈2【2016年度診療報酬改定】
回復期リハ病棟のアウトカム評価、除外患者の取り扱いなどを明確化―疑義解釈1【2016年度診療報酬改定】
退院支援加算1の社会福祉士どこまで兼任可能か、認知症ケア加算で必要な研修を例示―疑義解釈1【2016年度診療報酬改定】
看護必要度C項目、Kコードを用いて詳細に説明―疑義解釈1【2016年度診療報酬改定】
夜間の看護体制充実を評価する加算、「負担軽減に資する業務管理項目」の遵守がポイントに―2016年度診療報酬改定で厚労省
回復期リハのアウトカム評価、最初のリハ料算定制限は2017年4月から―2016年度診療報酬改定で厚労省
2016年度診療報酬改定、要介護高齢者などの目標設定支援などしなければ、疾患別リハ料を減算―中医協総会
【16年度改定答申・速報1】7対1の重症患者割合は25%で決着、病棟群単位は18年3月まで―中医協総会
【16年度改定答申・速報2】専従の退院支援職員配置など評価する「退院支援加算1」、一般600点、療養1200点―中医協総会