「診療密度が低く、平均在院日数が長い」病院、DPC参加は適切か—DPC評価分科会(2)
2017.9.29.(金)
診療報酬改定によって収入が2%を超えて増加するDPC病院についても、改定年度の1年間のみ激変緩和措置(プラス緩和)を行う。なお、プラス緩和対象病院に限らず、「診療密度が著しく低く」「平均在院日数が著しく長い」病院があり、「そもそもDPCへの参加が適切なのか」と考えられるところもあるため、今後、対応方針を検討する—。
9月28日に開催された診療報酬調査専門組織・DPC評価分科会では、こういった点も固められました(関連記事はこちら)。

9月28日に開催された、「平成29年度 第5回 診療報酬調査専門組織 DPC評価分科会」
【プラス緩和】においても、改定年度1年間のみ激変緩和措置を行う
暫定調整係数の機能評価係数IIへの置き換えに伴い、医療機関別係数が大きく変動する病院が生じます。このため「診療報酬改定の前後で推計診療報酬収入が2%を超えて変動しないように係数を調整する」激変緩和措置が設けられています。
しかし「2018年度に完了する」こと、「現在の激変緩和措置では『激変緩和の循環』が生まれてしまっている」(調整後の報酬を比較対象としているため)こと、一方で「診療報酬改定に伴う収入変動を放置できないこともある」ことなどを踏まえ、DPC分科会では、【マイナス緩和】(診療報酬収入が2%を超えて下落してしまう病院の救済措置)について「診療報酬改定年度のみ、2%を超えて収入が下落しないような調整を行う」方針を固めました(関連記事はこちらとこちら)。
9月28日のDPC評価分科会では、この考え方を【プラス緩和】(診療報酬収入が2%を超えて増加する病院の調整措置)にも導入することが了承されました。
2018年度に新たなプラス緩和措置(改定年度の1年間のみ)を行うとすると、▼2018年4月から2019年3月はプラス緩和措置に基づく医療機関別係数を設定【変動を2%に抑える】→▼2019年4月から2020年3月はプラス緩和措置を除外した医療機関別係数を設定―することになります。
診療密度低く、在院日数長いDPC病院、「退出」も含めた検討行う
ところで【プラス緩和】対象病院を厚労省が分析したところ、次のような特徴が浮かび上がってきました。
▼【プラス緩和】対象病院の4分の3は200床未満で、DPC算定病床数が10未満のところもある
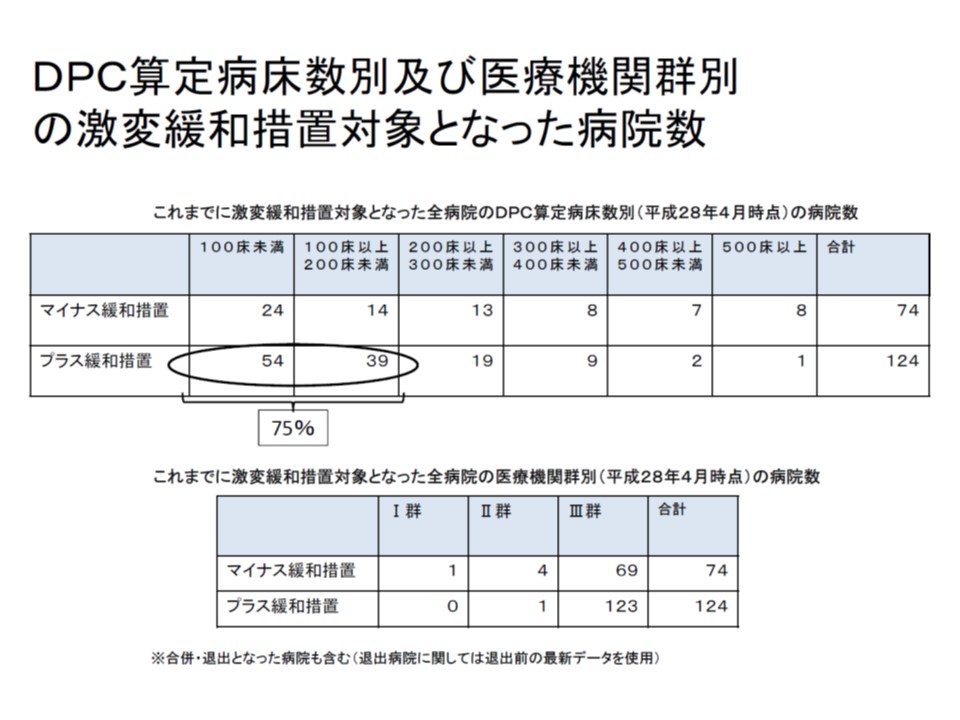
プラス緩和対象は小規模病院が多い
▼平均在院が際立って長い(とりわけ小規模病院)、診療密度が極めて低い病院がある
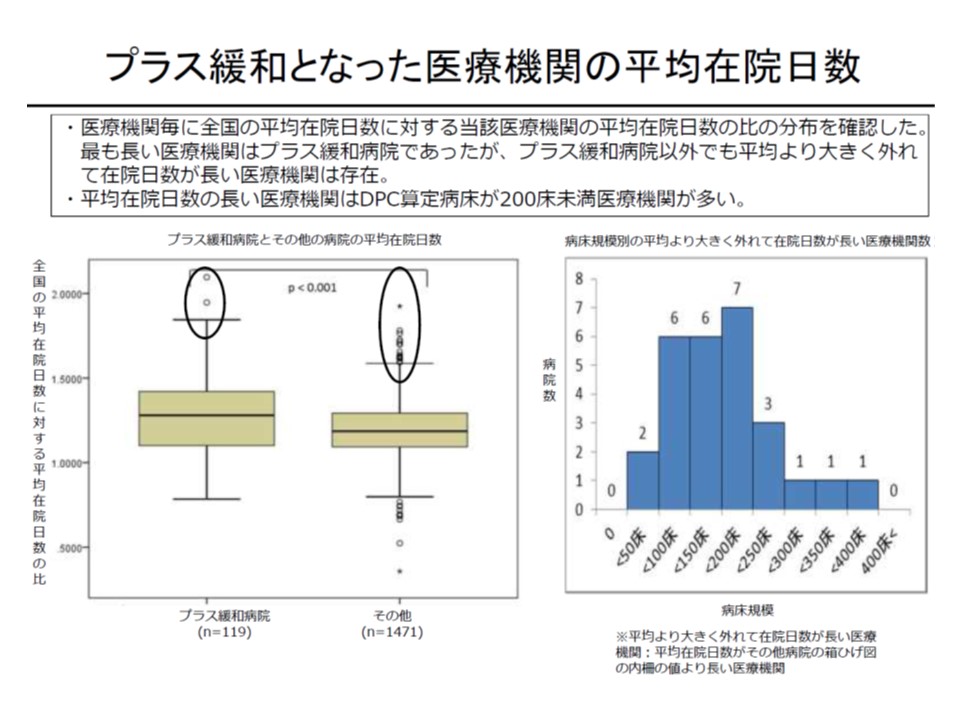
プラス緩和対象の中には、著しく平均在院日数が長い病院がある
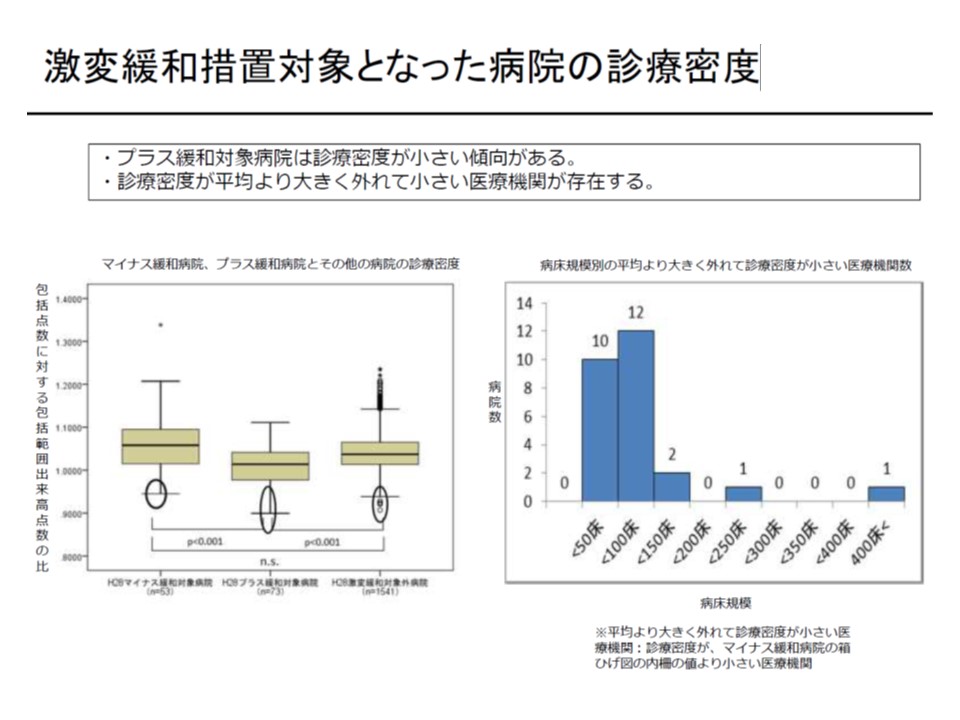
プラス緩和対象の中には、著しく診療密度が低い病院がある
▼DPC参加後に診療密度が低くなる傾向がある
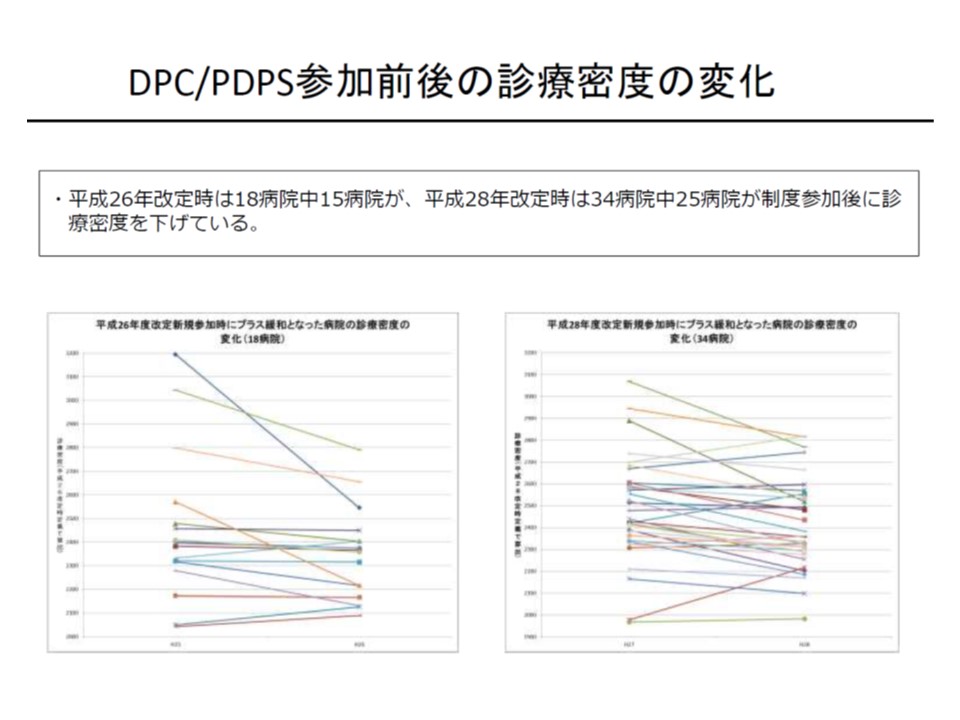
プラス緩和対象病院の中には、診療密度が下がっていく病院が多い
しかし、「小規模病院=プラス緩和対象」などといった明確な構図は見出せず、「さまざまな要因が重なって、診療報酬収入が2%を超えて増加している」としか分析できないのが現状です。
この点、例えば「診療内容の効率化を進めている病院」がプラス対象になってしまうケースが考えられますが、こうした病院について係数の調整(つまり強制的な収入削減)を行うことは好ましくありません。一方で、仮に「軽症患者のみを選別し(診療密度が低くなる)、入院期間短縮の努力を放棄している(平均在院日数が長くなる)」ような病院があるとすれば、【プラス緩和】措置もやむを得ないとも考えられます。
厚労省は、この点をさらに進め「DPCへの参加が不適切な病院について、『退出』も含めた制度での対応を検討してはどうか」と提案しています。具体的には「診療密度が極めて低く」かつ「平均在院日数が著しく長い」ような病院が考えられます(【プラス緩和】対象外病院でもこうしたところが一部存在する)。
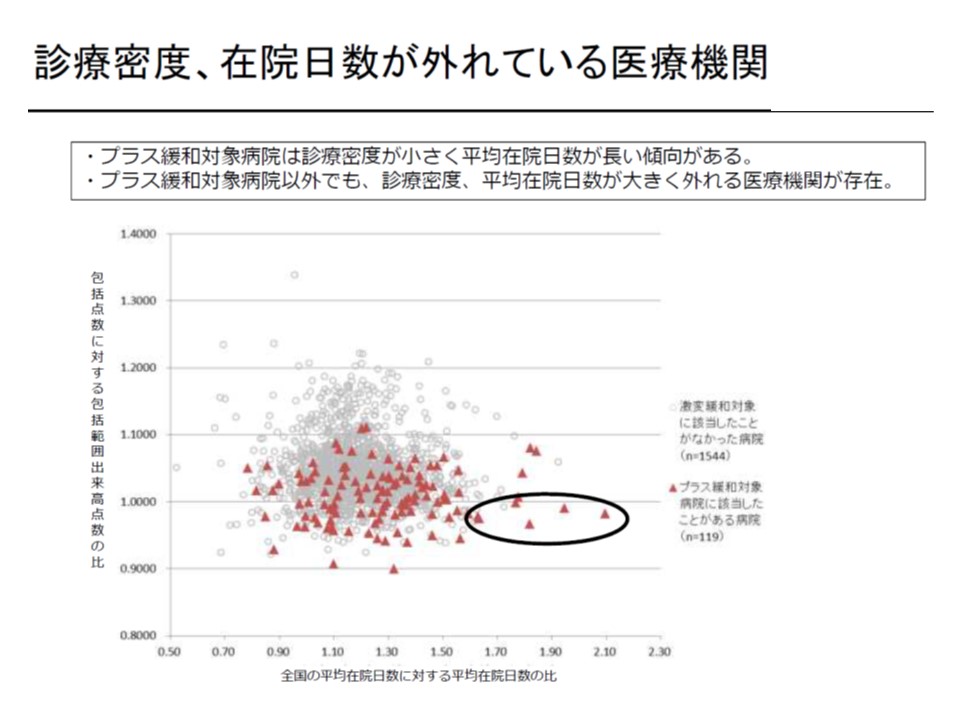
プラス緩和対象でなくとも、「著しく診療密度が低く」かつ「極めて平均在院日数が長い」DPC病院が存在する
例えばDPC点数は、該当症例に対する医療資源投入量の平均として計算されますが、著しく診療密度が低い病院が参加すれば平均値が下がり、DPC点数も低く設定されることになります。この場合、適切な医療資源を投入している病院の評価が低くなることを意味し、DPC制度の信頼性を揺るがすことにもつながりかねません。基礎係数についても同様です。
厚労省保険局医療課の迫井正深課長は、「DPC制度は80の(一定程度均質な)特定機能病院からスタートとしたが、今や2000弱となり、診療内容が異なる病院も参加している。しかし、医療機関群でグルーピングこそしているものの『報酬体系そのものは1本』である」と述べ、現在の仕組みが適切かどうかを継続して検討することが必要との考えを示しています。
これに対し川瀬弘一(聖マリアンナ医科大学小児外科教授)や小林弘祐委員(北里研究所理事長)は、「平均在院日数が長ければ効率性係数が低くなるなど、DPC制度の中で時間の経過とともに是正されていくのではないか」と述べ、「退出」ルール策定などには慎重な構えを見せています。
今後のDPC制度を考える上で極めて重要なテーマであるとともに、さらに「急性期医療とは何か」という機能分化論議にも結び付く可能性があります。2018年度改定はもちろん、その先にも大きく関係する議論が行われることになり、今後の動向に注目する必要があります。


I群・II群の機能評価係数、重み付け見直しは行わず、等分評価を維持―DPC評価分科会(2)
DPCの救急医療係数、評価対象が救急医療管理加算などの算定患者でよいのか―DPC分科会
新たな激変緩和措置の大枠固まる、改定年度の1年間のみ報酬の大変動に対応—DPC評価分科会
現行の激変緩和措置は廃止するが、対象期限つきの新たな緩和措置を設定—DPC評価分科会
我が国の平均在院日数短縮は限界を迎えているのか—中医協・基本小委
2017年度機能評価係数II、I群0.0636、II群0.0730、III群0.0675が上位25%ライン—DPC評価分科会(2)
DPCのII群要件を満たす場合でもIII群を選択できる仕組みなど、さらに検討—DPC評価分科会(1)
DPCのI群・II群、複雑性係数やカバー率係数への重みづけを検討へ—DPC評価分科会
DPC、病院が自主的に医療機関群を選択できる仕組みを導入できないか―DPC評価分科会(1)
DPCの機能評価係数II、2018年度の次期改定で再整理―DPC評価分科会
2013年版ICD-10対応、移行期の新基準記載は病院か厚労省か、現場の負荷調査を経て判断へ
2018年度DPC改革に向け、調整係数のあり方や重症度指数・係数など議論へ―DPC分科会
DPCの激変緩和対象、2016年度は126病院に減少―中医協総会
DPCの各種係数を告示、II群は140病院で機能評価係数IIのトップは帯広厚生病院―2016年度診療報酬改定
2016年度DPC改革、特定内科診療やCCPマトリックスなど新たな仕組みを導入―厚労省
DPCの地域医療指数に、「高度・先進的な医療提供」の評価項目を追加―中医協総会
【2016年度診療報酬改定総点検4】DPCの中で「医療法上の臨床研究中核病院」は評価されるのか?
調整係数廃止にDPC病院はどう対応?今からやるべき戦略的な機能評価係数II対策とは―GHCシニアマネジャー井口
待望の最新マーケットデータ公開、「病院ダッシュボード」に爆速反映
2015年度の退院患者調査結果を公表、分析方法などで再検討の余地も―DPC評価分科会(2)
2017年度のDPC機能評価係数II、I群トップは東海大病院、II群は帯広厚生病院、III群は日立総合病院―厚労省
EDRGの日本への導入の可能性は? 医療費に占める割合の高いDPCが対象候補
「EDRGを日本にも」米メイヨー・スモルト氏が提言―GHCの10周年感謝祭で来日講演



