2018年度改定、年明けからの個別協議に向け各側がスタンスを表明―中医協総会
2017.12.22.(金)
2018年度の次期診療報酬に向けた議論が、年明けからいよいよ具体化します。これに先立って開催された12月22日の中央社会保険医療協議会・総会では、診療側・支払側の双方が、これまでの議論を踏まえて、入院・外来・在宅などの各項目に対するスタンスを明確にしました。

12月22日に開催された、「第381回 中央社会保険医療協議会 総会」
目次
総論・各論の議論を踏まえ、さらに広範な視点から改定に向けた意見を整理
2018年度の次期診療報酬改定に向けた議論は、▽医療・介護双方に関連の深い事項に関する意見交換(中医協、社会保障審議会・介護給付費分科会の双方の委員が出席)▽総論▽各論▽個別診療報酬項目の議論(施設基準や点数設定)—という大きく4段階で進められます。すでに各論までを終え、いよいよ年明けから個別項目に関する具体的な議論が行われます。
個別項目に関する議論は、改定する診療報酬項目を明示し、現行と改定案を整理した「短冊」と呼ばれる資料に基づいて進められます。この「短冊」に向けて12月22日の中医協総会では、診療側・支払側の双方が、これまでの各論までの議論を振り返った「意見」を提示しました。膨大な内容なので、ポイントを絞って眺めてみます。
【入院医療】の再編・統合、重症患者割合などが争点に
入院医療については、急性期から長期療養に至るまでの入院料(一般病棟入院基本料、療養病棟入院基本料、地域包括ケア病棟入院料、回復期リハビリテーション病棟入院料)の再編・統合案が厚生労働省から提案されています。具体的には、急性期から長期療養までのそれぞれの段階で、看護配置などに応じた【基本部分】と、診療実績(重症患者割合やアウトカム評価など)に応じた【段階的評価部分】とを組み合わせて評価するという仕組みです(関連記事はこちらとこちらとこちら)。
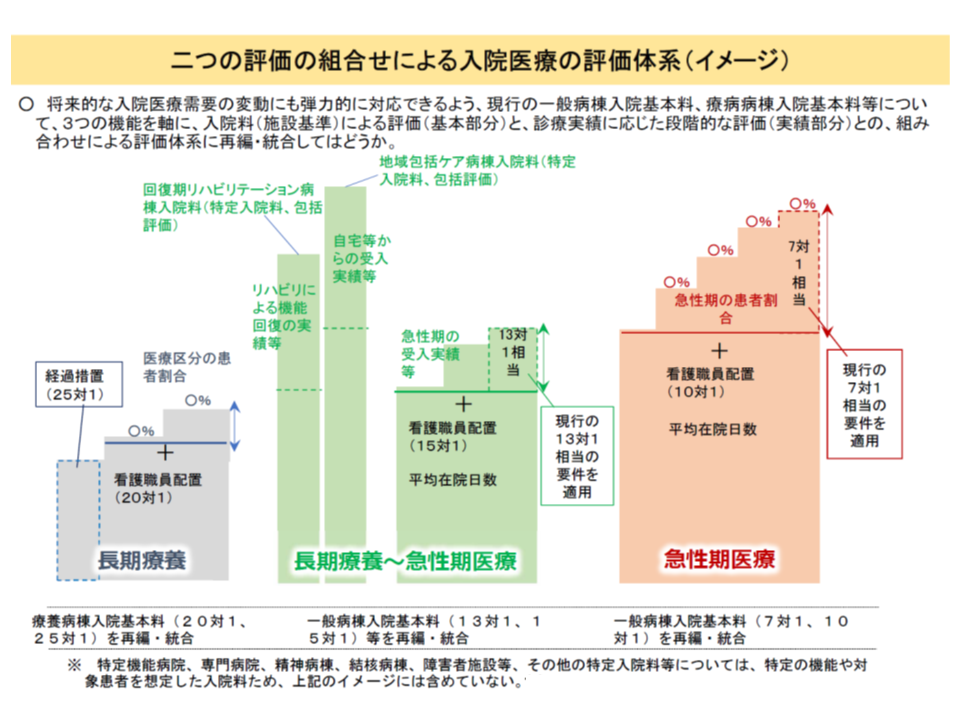
7対1・10対1の再編・統合(橙色部分)にとどまらず、回復期機能(13対1・15対1・地域包括ケア、回復期リハ、緑色部分)、慢性期機能(療養、灰色の部分)についても入院料の再編・統合が行われる見通し
これについて支払側は、「将来の医療ニーズの変化に対応する医療の提供体制確保を推進する観点から、弾力的で円滑な選択・変更が可能となるよう、『看護職員配置等に応じた評価』(基本部分)と『診療実績に応じた段階的な評価』(実績部分)との組み合わせによる新たな評価体系を導入すべき」とし、厚労省提案を正面から受け入れています。
一方で診療側は「看護職員配置数により格差がつく評価体系を改めるべき」とはするものの、▼医療機関の設備投資・維持管理費用について明確に評価する▼看護師だけでなく多種の医療従事者の人件費についても適切に評価する—ことを求めており、厚労省の再編・統合案に対しては「賛否」を留保しています。具体的な議論は、後述する重症患者割合などの数字を待つことになるでしょう。
とくに急性期入院医療を担う7対1・10対1の再編・統合案では、【段階的評価部分】の診療実績について、当面「重症患者割合」(重症度、医療・看護必要度の基準を満たす患者の割合)を用いる方針が示されています。この点、▼現行の7対1相当・10対1相当の病院で重症度、医療・看護必要度とEF統合ファイル(DPCデータ)とを選択できる▼中間的な評価の病院ではEF統合ファイルを用いる—こととしてはどうかとの考えも示されました。
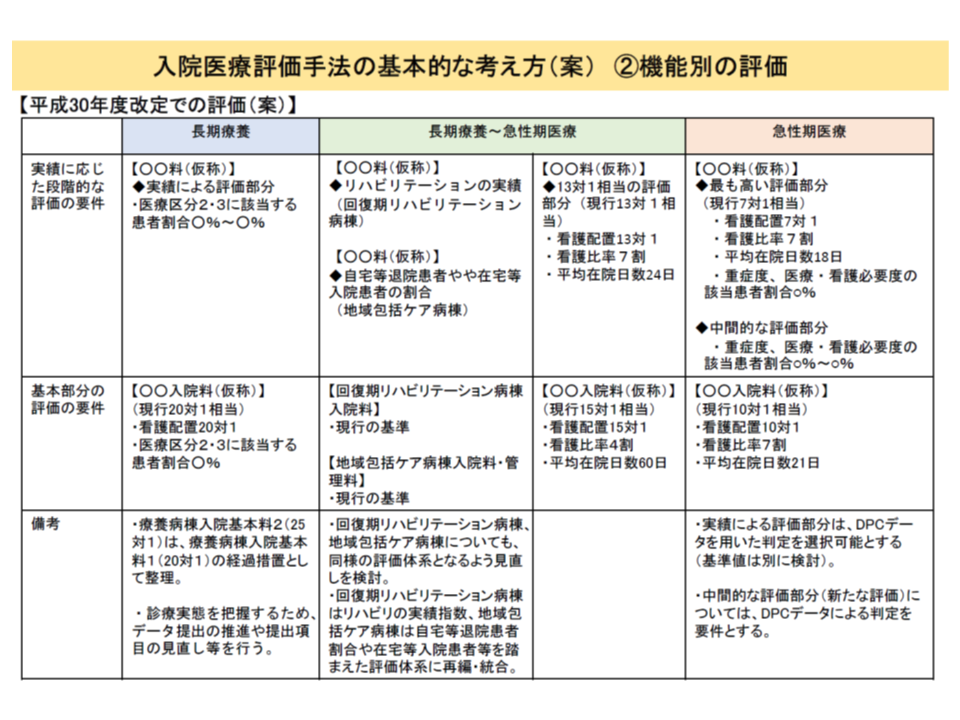
各入院料は、看護配置などに応じた【基本部分】と、診療実績などに応じた【段階的評価部分】との組み合わせとして設定されることになりそうだ
重症度、医療・看護必要度には「評価のための研修を受けなければならず、評価者で結果にバラつきが出る」「看護職員の負担が大きい」といった課題が指摘され、より標準的な指標と言えるEF統合ファイルへの置き換えが検討されているのです。
この点について支払側は、「2018年度改定においても、可能な限りにおいてEF統合ファイルの積極的な活用を図るべき」との考えを明示。診療側は、「EF統合ファイルを使った重症患者割合の分布や相関などを引き続き詳細に検証し、多職種配置を基本とした新たな評価指標の創設に向けて検討を行うべき」と、やや慎重な姿勢を示しています。
さらに、最大の論点とも目される「重症患者割合の基準値」(現在、7対1では25%以上)については、支払側は▼7対1相当は重症度、医療・看護必要度の評価項目見直しなどを踏まえて「30%以上」にまで引き上げるべき▼EF統合ファイルを用いた際の基準値は、定義の変更・判定基準の追加における基準値の変動、機能の明確化などを総合的に勘案し、適切な基準値を設定すべき—と指摘しましたが、診療側は具体的なコメントを避けています。
このほか支払側は、▼200床未満の10対1や回復期リハビリ病棟1・2などでDPCデータ提出を要件化する▼退院支援加算において「在院日数の短縮」などのアウトカム要件も追加する—ことなどを要望していく考えを示しました。
一方、診療側は、▼月平均夜勤72時間ルールについて計算方法を緩和する▼入院患者が他医療機関を受診した場合、当該「他医療機関」での診療報酬請求を認める▼医療安全管理・院内感染症対策等に対する評価を充実する▼急性期看護補助体制加算を入院全期間において算定できるようにする▼ICUにおける患者の病態に応じて日数を延長する▼患者の生命維持や治療に不可欠で代替困難な薬剤や放射線治療等の高額医療を特定入院料の包括から除外する—ことなどを求めていく考えを示しました。
【外来医療】、支払側は生活習慣病などの医学管理についてアウトカム評価を提唱
外来医療について、これまでの中医協では「生活習慣病の重症化予防」「地域包括診療料などの普及促進」などが議題に上がっていますが、両側ともにより広い視点で見解を示しています。
支払側は、▼医師と保険者、行政等が連携し、患者を医師の継続的な医学管理の下に置くことにより、生活習慣病の重症化予防からの脱落を防止する▼生活習慣病等の医学管理料について、医師が患者の特定健診の受診の有無を確認する等、保険者との連携を要件化するとともに、アウトカム評価を導入する▼紹介状なしに外来受診した場合に特別負担徴収が義務化される病院を、原則200床以上の医療機関に拡大する▼地域包括診療料などで在宅医療提供などを別建て評価する場合には、現行点数を引き下げる—ことが必要と指摘。
一方、診療側は、▼小児科外来診療料について「医師の技術料を十分評価した点数へ引き上げ」「対象年齢の拡大」「高点数の検査や診療情報提供料の包括からの除外」を行う▼初・再診料、外来診療料について、医師の技術を適正に評価し、コストに見合った点数に引き上げる▼再診料を2010年度改定前の水準(71点)に引き上げる▼地域包括診療料などの要件を緩和し、点数を引き上げる—よう求めました。
また外来に限定されませんが、厚労省は「オンライン診察」を診療報酬上で明確に位置付けることも提案しました(関連記事はこちら)。この点、支払側は、▼ガイドラインを策定し、主治医が行うことを基本とする▼算定上限を月1回までとし、定額報酬とする—ことなどが必要とコメントしていますが、診療側は具体的な言及は避けています。今後の動きを見極める姿勢に徹していると考えられそうです。
【在宅医療】、複数医療機関による訪問診療の「要件」が今後のポイントに
在宅医療について支払側の意見を眺めると、▼在総管における「重症患者」以外の患者像をより明確にし、軽度患者では訪問診療料も包括化する▼併設する有料老人ホーム等の入居者を訪問診療する場合について、新たな評価を設ける▼診療報酬上に「人生の最終段階の医療の決定プロセスに関するガイドライン」の普及を要件として位置づける▼複数医療機関による訪問診療については、主治医と異なる診療科の医師が訪問した場合のみ可能とし、患者1人当たりの算定回数上限を設ける—よう要望しています。
一方、診療側は、▼「1患者1医療機関」を見直し、主治医の専門以外の診療科の協力によるチーム医療を可能とする▼同一患者の異なる疾患に対して、各専門医療機関がそれぞれ異なる注射剤に対し、在宅自己注射指導管理を行った場合に、それぞれの算定を認める―ことなどが必要と述べました。
手術点数、診療側は「時間短縮=適正化」ではない点を強調
このほか支払側は2018年度次期改定に向けて、▼回復期リハビリ病棟における実績指数(リハビリの効果に着目したアウトカム評価)を引き上げるとともに、入院料やリハビリ充実加算の算定要件とする▼維持期・生活期のリハビリテーションの介護保険への移行を進める▼抗不安薬等について、精神科を標榜していない医療機関における診療報酬上の取り扱いを見直す▼人工腎臓に係る6時間以上の慢性維持透析を評価する一方、6時間未満の透析の評価については適正化を図る▼医療従事者の専従要件緩和などは限定的な取り扱いとする▼外来患者への相談支援に対する診療報酬上の評価については、慎重に算定要件・施設基準の検討を進める—ことが必要と述べています。
また診療側は、▼夜間休日救急搬送医学管理料の増額・要件緩和、救急医療管理加算のさらなる評価、院内トリアージ実施料の要件緩和を行う▼診療情報提供料(I)を、行政・保健・福祉関連機関等へ情報提供した場合などでも算定可能とする▼コンピュータ断層診断の要件を見直し、他医療機関撮影のCT等読影は初・再診にかかわらず評価する▼処置・手術・麻酔における「休日加算1」「時間外加算1」「深夜加算1」について要件を見直す(当直明け外科医が手術に参加するあり方の見直しを行う)▼先端医療機器の導入や医師の研鑽の結果による手術の効率化や手術時間の短縮を正しく評価する(時間短縮=適正化では困る)▼同一手術野で複数手術を行った場合でも、手技料をそれぞれ算定可能とする▼自動縫合器・自動吻合器加算の適応手術を拡大する▼放射線治療計画の策定や放射線物質の適切な管理等に対して、放射線治療計画チーム加算を新設する—ことなどを求めました。
【関連記事】
麻酔科医の術前術後管理の重要性を勘案し、麻酔管理料の評価充実へ―中医協総会 第379回
「専従」要件の弾力運用、非常勤リハビリスタッフの「常勤換算」を認める―中医協総会 第378回
かかりつけ薬剤師の推進目指すが、「かかりつけ」を名乗ることへの批判も―中医協総会 第377回(5)
介護施設を訪問して入所者を看取った場合の医療機関の評価を拡充―中医協総会 第377回(4)
腹膜透析や腎移植、デジタル画像での病理診断などを診療報酬で推進―中医協総会 第377回(3)
療養病棟入院料も再編、20対1看護、医療区分2・3割合50%がベースに―中医協総会 第377回(2)
「入院前」からの外来で行う退院支援、診療報酬で評価―中医協総会 第377回(1)
薬剤9.1%、材料7.0%の価格乖離、診療報酬本体プラス改定も―中医協総会 第376回(3)
退院支援加算2でも、地域連携診療計画加算の算定を可能に―中医協総会 第376回(2)
7対1から療養までの入院料を再編・統合、2018年度は歴史的大改定―中医協総会 第376回(1)
抗菌剤の適正使用推進、地域包括診療料などの算定促進を目指す—第375回 中医協総会(2)
退院支援加算1、「ICT活用した面会」などを弾力的に認める—第375回 中医協総会(1)
安定冠動脈疾患へのPCI、FFR測定などで「機能的虚血」確認を算定要件に—中医協総会374回(1)
地域包括ケア病棟の評価を2分、救命救急1・3でも看護必要度を測定—中医協総会(2)
7対1・10対1基本料を再編・統合し、新たな入院基本料を創設へ―中医協総会(1)
内科などの有床診療所、より柔軟に介護サービス提供可能に―中医協総会(2)
療養病棟入院基本料、2018年度改定で「療養1」に一本化—中医協総会(1)
訪問看護ステーション、さらなる機能強化に向けた報酬見直しを—中医協総会(2)
病院に併設する訪問看護ステーション、手厚く評価をすべきか—中医協総会(1)
診療報酬でも、「同一・隣接建物に住む患者」への訪問で減算などを検討—中医協総会(1)
紹介状なしに外来受診した場合の特別負担、500床未満の病院にも拡大へ—中医協総会(3)
非常勤医師を組み合わせて「常勤」とみなす仕組みを拡大へ—中医協総会(2)
2016年度改定後に一般病院の損益比率は▲4.2%、過去3番目に悪い—中医協総会(1)
保湿剤のヒルドイド、一部に「極めて大量に処方される」ケースも―中医協総会(3)
生活習慣病管理料、エビデンスに基づく診療支援の促進を目指した見直し―中医協総会(2)
ICT機器用いた遠隔診察、対象疾患や要件を絞って慎重に導入を―中医協総会(1)
臓器移植後の長期入院、患者からの「入院料の15%」実費徴収禁止の対象に―中医協総会
要介護者への維持期リハ、介護保険への完全移行「1年延期」へ―中医協総会(2)
回復期リハ病棟のアウトカム評価、次期改定で厳格化すべきか—中医協総会(1)
統合失調症治療薬クロザピン使用促進に向け、精神療養の包括範囲を見直し—中医協総会(2)
向精神薬の処方制限を2018年度改定で強化、薬剤種類数に加え日数も制限へ—中医協総会(1)
医療安全管理部門への「専従医師」配置を診療報酬で評価すべきか―中医協総会(2)
医療体制の体制強化で守れる命がある、妊婦への外来医療など評価充実へ―中医協総会(1)
抗菌薬適正使用に向けた取り組みや医療用麻薬の投与日数をどう考えるか—中医協総会(2)
小児入院医療管理料、がん拠点病院加算と緩和ケア診療加算を出来高評価に—中医協総会
レセプトへの郵便番号記載、症状詳記添付の廃止、Kコードの大幅見直しなど検討—中医協総会
認知症治療病棟でのBPSD対策や入退院支援の在り方などを検討—中医協総会
2018年度から段階的に診療報酬請求事務の効率化や、診療データ活用などを進める—中医協総会
地域包括ケア病棟、「病院の規模」や「7対1の有無」などと関連させた議論に—中医協総会(1)
医療療養2、介護医療院などへの移行に必要な「経過措置」を検討—中医協総会
オンラインでのサービス担当者会議などを可能にし、医療・介護連携の推進を—中医協・介護給付費分科会の意見交換
要介護・維持期リハビリ、介護保険への移行を促すため、診療報酬での評価やめるべきか—中医協・介護給付費分科会の意見交換(1)
複数医療機関による訪問診療を認めるべきか、患者の状態に応じた在宅医療の報酬をどう考えるか—中医協(1)
かかりつけ薬剤師指導料、対象患者は高齢者や多剤処方患者に絞るべきか—中医協総会(2)
生活習慣病の重症化予防、かかりつけ医と専門医療機関・保険者と医療機関の連携を評価―中医協総会(1)
訪問看護、2018年度同時改定でも事業規模拡大などが論点に―中医協・介護給付費分科会の意見交換(2)
医療機関での看取り前の、関係者間の情報共有などを報酬で評価できないか―中医協・介護給付費分科会の意見交換(1)
7対1・10対1入院基本料、看護配置だけでなくパフォーマンスも評価する報酬体系に―中医協総会(1)
主治医機能に加え、日常生活から在宅までを診る「かかりつけ医機能」を評価へ―中医協総会(1)
2018年度診療報酬改定に向け、臨床現場でのICTやAIの活用をどう考えるか―中医協総会(1)
2018年度改定に向け入院医療の議論も始まる、機能分化に資する入院医療の評価を検討―中医協総会(1)
2018年度改定に向けた議論早くも始まる、第1弾は在宅医療の総論―中医協総会





