療養病棟に入院する医療区分3の患者、退院患者の8割弱が「死亡」退院―入院医療分科会(2)
2019.7.4.(木)
療養病棟に入院する患者について、3か月間で医療区分がどう変化するのかを調べると、「不変」が多いが、医療区分2や3では退棟患者に占める「死亡退院」が多く、医療区分3では、療養1・2のいずれでも7割を超えている―。
7月3日に開催された診療報酬調査専門組織「入院医療等の調査・評価分科会」(以下、入院医療分科会)では、こういったデータ報告も行われました。

7月3日に開催された、「2019年度 第4回 入院医療等の調査・評価分科会」
20対1看護を満たさない経過措置の療養病棟、4割弱が「今後も経過措置を維持」
2018年度の前回診療報酬改定では、療養病棟入院基本料について次のような見直しが行われました(関連記事はこちらとこちらとこちら)。
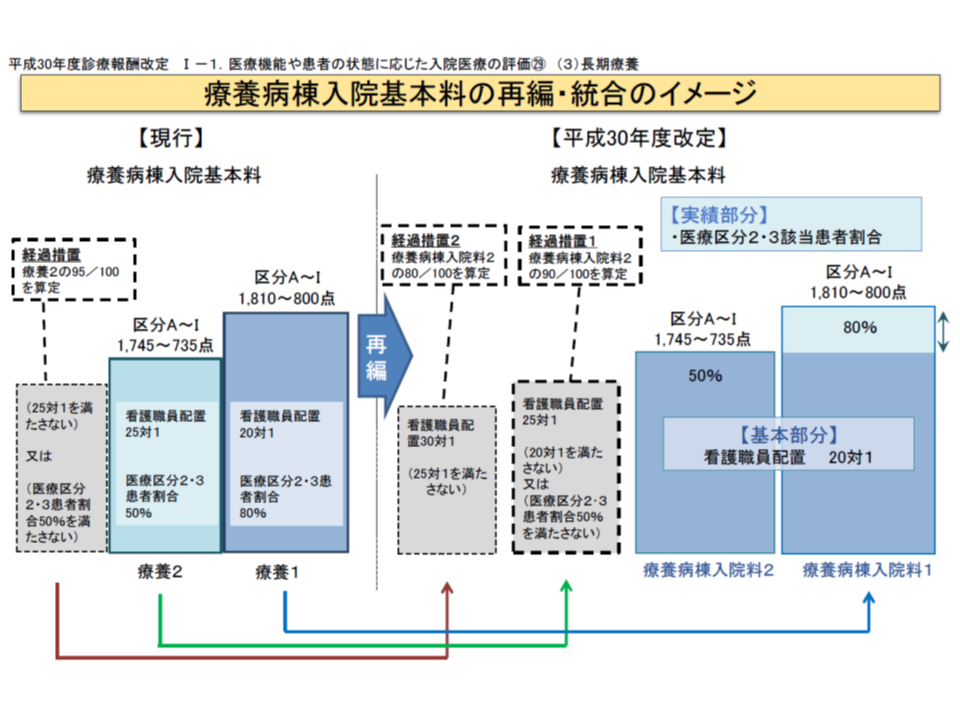
(1)看護配置を20対1に揃え(基本部分)、「医療区分2・3患者割合」を実績評価部分とする報酬体系に整理(25対1、30対1は経過措置としてのみ存続可能)
(2)医療区分3のうち「医師及び看護師により、常時監視・管理を実施している状態」について、「他に医療区分2・3に1つ以上該当する」場合のみ医療区分3とする(他に該当しない場合には医療区分2)
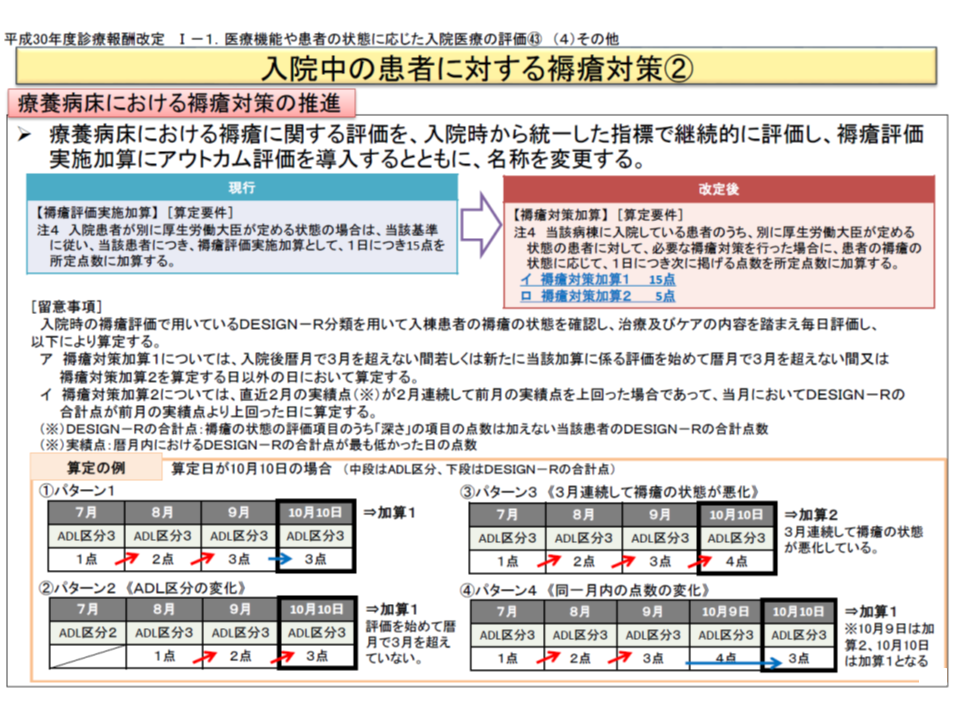
(3)【褥瘡評価実施加算】を、患者の褥瘡の状態に応じた【褥瘡対策加算1】【褥瘡対策加算2】に組み替える
(4)【在宅復帰機能強化加算】について、要件を厳格化するとともに、点数を引き上げる

7月3日の入院医療分科会では、こうした見直しの効果・影響について調査結果の報告を厚生労働省から受けるとともに、その解釈について意見交換を行いました。
まず(1)の入院基本料組み換えにより、▼旧【療養1】(20対1看護、医療区分2・3患者割合80%以上)病棟のほとんどは、新【療養1】(20対1看護、医療区分2・3患者割合80%以上)にスライドし、一部、機能強化を行い【地域包括ケア入院医療管理料】(病室単位)に移行▼旧【療養2】(25対1看護、医療区分2・3患者割合50%以上)病棟の6割弱は新【療養2】(20対1看護、医療区分2・3患者割合50%以上)に移行し、一部は新【療養1】や【地域包括ケア入院医療管理料】などに機能強化▼旧【経過措置】の4割強は【経過措置】にスライド、3割は新【療養1】に移行し、一部【介護医療院】へ転換―などという状況が分かりました。
今後の方向性を決めあぐねている療養病棟も相当程度あり(経過措置の4割弱)、2020年度の診療報酬改定、2021年度の介護報酬改定に注目していると考えられます。
医療区分3の患者、3か月後には7割超が死亡退院
(2)の医療区分見直しにより、従前「医師及び看護師により、常時監視・管理を実施している状態」で医療区分3であった入院患者(全体の11.3%)が、「他の医療区分2・3に該当し医療区分3を維持した患者」(同8.2%)と「他に該当せず医療区分2となった患者」(同2.1%)に分かれたことが確認されました。今後、見直しの妥当性などを詳しく検証していくことになります。
さらに、厚労省からは次のようなデータも提示されました。
▽調査時点までの入院期間(「入院から退棟までの期間」ではない)を見ると、700日超の超長期入院患者が最も多い(療養1:30.6%、療養2:23.6%、経過措置:25.8%)
▽入院理由として「治療のため」が最も多い(療養1:58.0%、療養2:61.7%、経過措置:67.6%)
▽医療区分2・3患者割合は療養1では90.4%、療養2では68.1%
▽入院患者の3か月後の状況をみると、医療区分に変更のない患者が多いが、医療区分2や3では退棟患者の中で「死亡退院」の割合が高くなる(医療区分1<2<3の順で死亡退院が多くなり、療養1の医療区分3では退棟患者の79.2%、療養2の医療区分3では同じく77.9%が死亡退院)
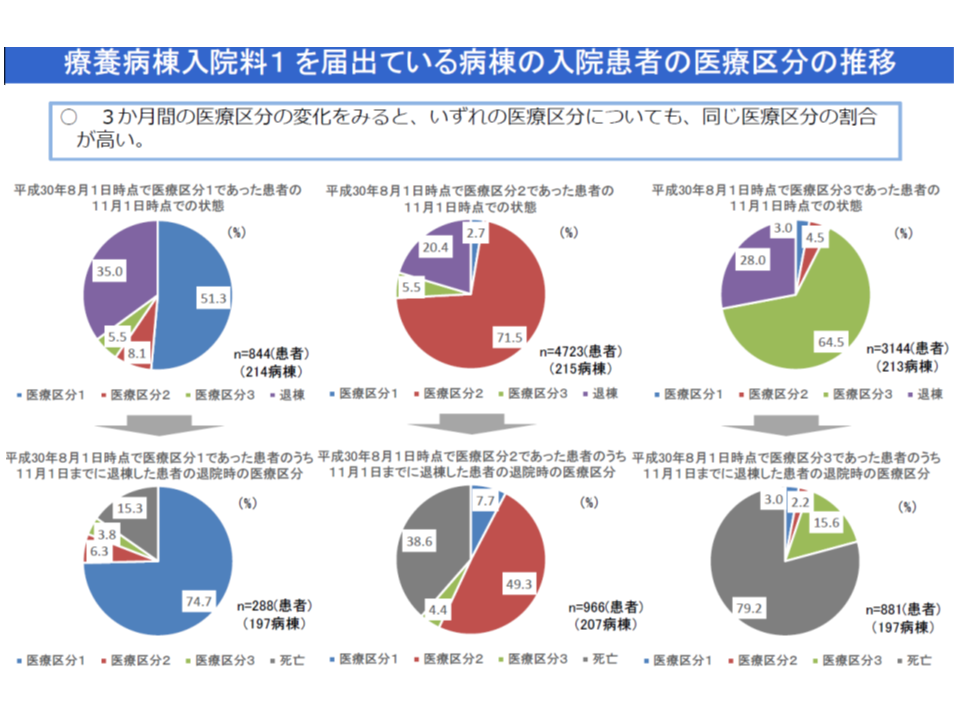
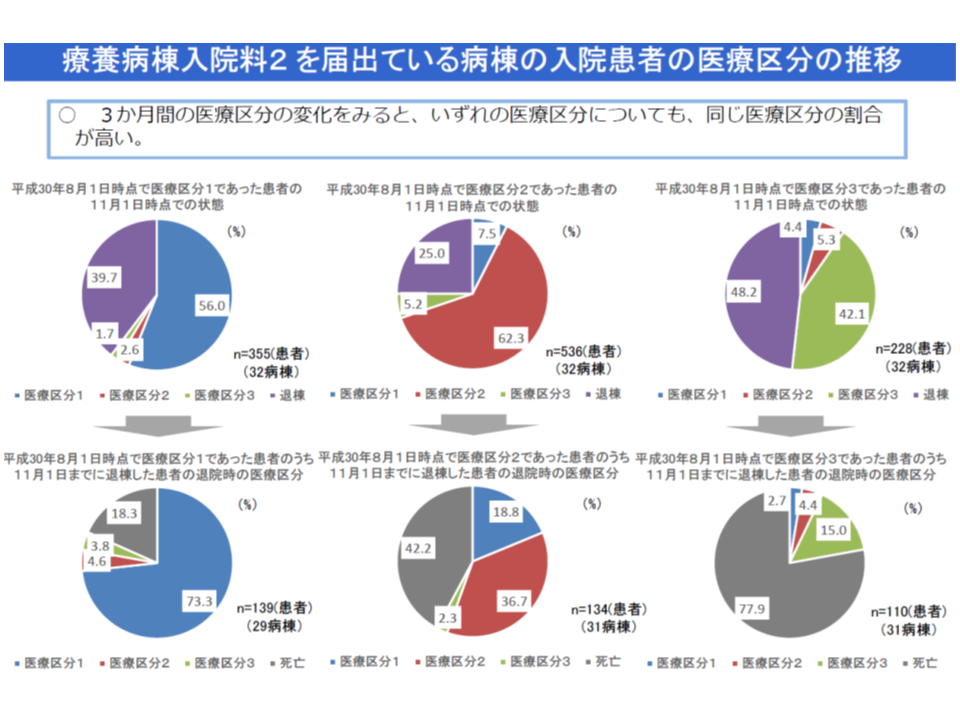
▽医療区分3として多いのは、▼中心静脈栄養(療養1:53.7%、療養2:58.3%)▼常時、毎分3リットル以上の酸素療法(療養1:25.5%、療養2:24.0%)▼常時管理・監視常時(療養1:22.9%、療養2:8.5%)▼24時間持続点滴(療養1:13.9%、療養2:20.8%)―など
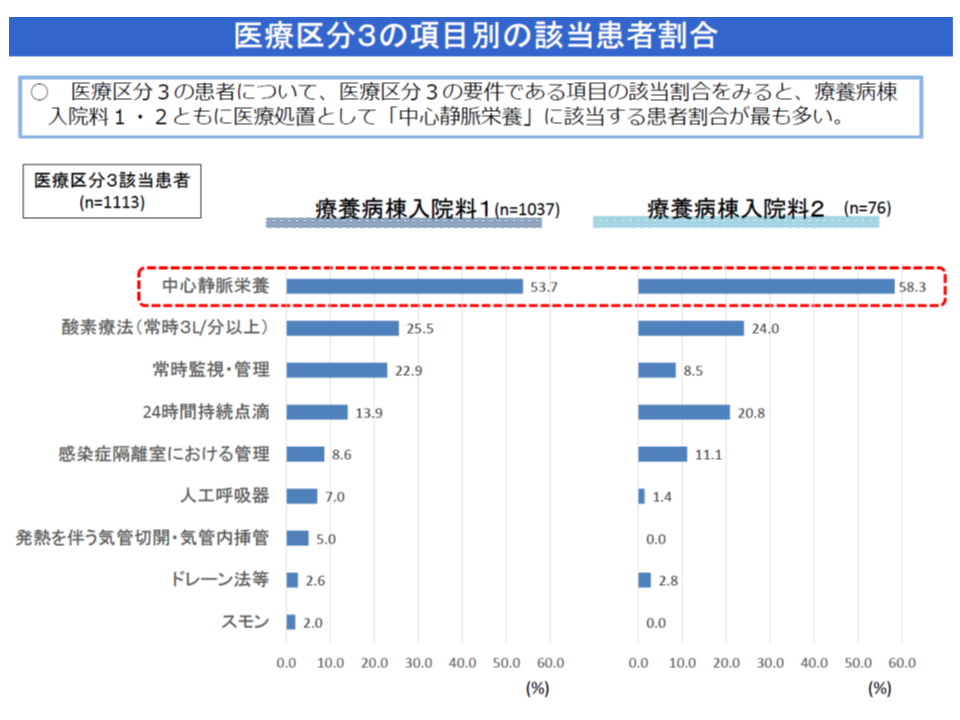
こうしたデータに基づいて、2020年度の次期診療報酬改定で「医療区分2・3の各項目について、見直しの必要性はあるのか」などを今後、検討していくことになりますが、田宮菜奈子委員(筑波大学医学医療系教授)は「医療区分3の中で中心静脈栄養が最多である背景には、胃瘻には抵抗があるが、中心静脈栄養であれば抵抗がない」という患者が一定程度いるのではないかと指摘しました。中心静脈栄養を施せば医療区分3となることから、療養病棟側の「医療区分2・3患者の割合を上げたい」という経営的視点と合致し、医療区分2・3患者割合を高めるために中心静脈栄養を施しているケースもあるのではないか、という考えに基づく指摘と言えるでしょう。
この指摘に対し、池端幸彦委員(日本慢性期医療協会副会長)は「データに基づかない憶測での発言は控えるべき」と極めて強い調子で反論しました。ただし、「なぜ中心静脈栄養を施したのか」などの解析は難しいと考えられ、どこまで深堀した議論が可能なのか、今後の状況を見守る必要がありそうです。
なお、中心静脈栄養を「3か月前と3か月後とで実施している」患者が約75%もいる点について、神野正博委員(全日本病院協会副会長)は「仮に3か月継続して中心静脈栄養を施しているのであれば、感染症の心配がある。マスコミなどの報道でネガティブな印象を持たれているが、こうした場合、経管栄養や経腸栄養を検討すべきではないか」と指摘しています。
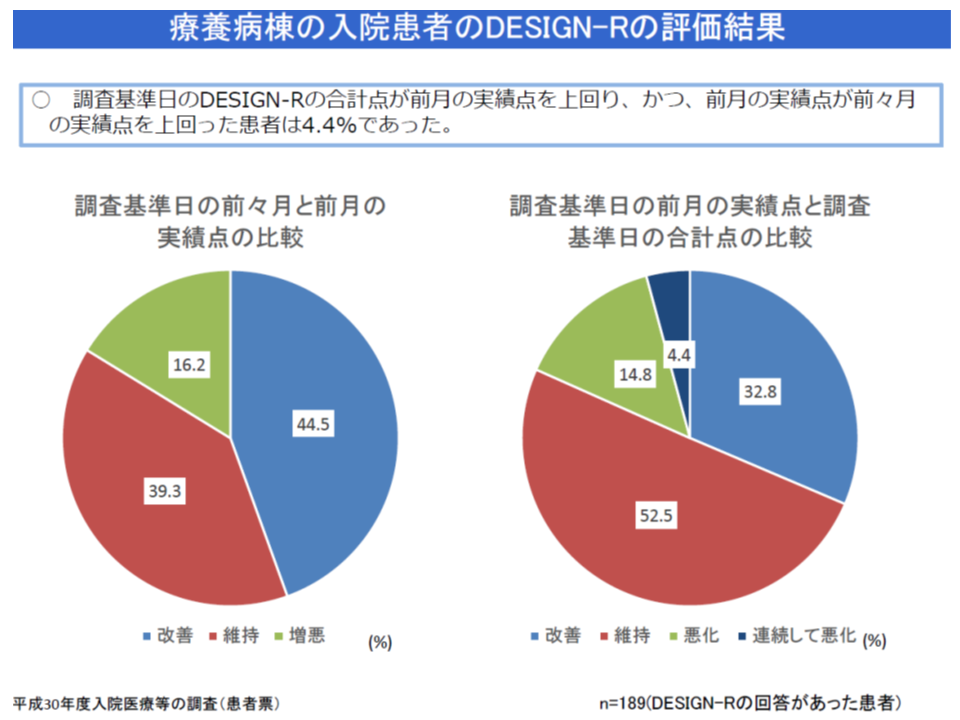
4.4%の療養病棟で、褥瘡の状態が3か月連続して悪化
一方(3)に関連し「褥瘡」の状況については、▼入院時と退棟時を比較すると、多くは「変化なし」であるが、「悪化している」ケースも、「軽快している」ケースもある▼3か月連続して褥瘡の状態が悪化した(低い点数である【褥瘡対策加算2】の対象となる)療養病棟が4.4%ある―ことなどが報告されています。
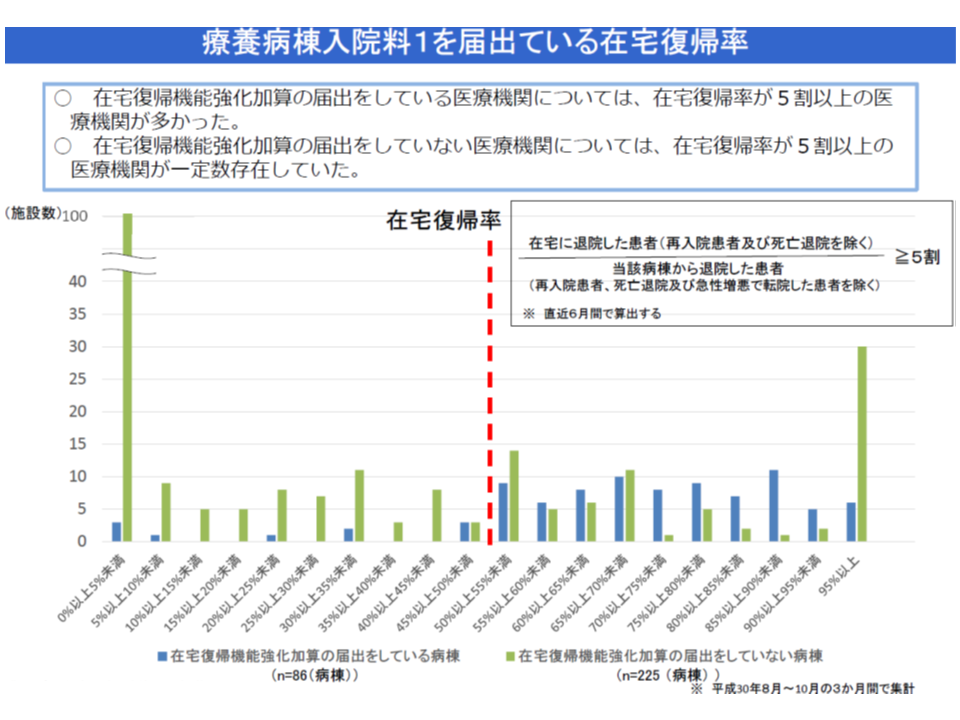
さらに(4)の【在宅復帰機能強化加算】に関連して、次のような状況が報告されました。
▽「退院患者に占める在宅退院患者(再入院・死亡退院を除き、自院の他病棟からの転棟患者は、当該病棟に1か月以上入院していた患者に限る)の割合」は、加算取得病院では要件「50%以上」をクリアしているところが多く、加算非取得病院でも広く分布している(50%以上も少なくない)
▽「1日平均入院患者数に対する自院・他院の一般病棟等から当該病棟に入院し、在宅に退院した1年間の患者数の割合」は、加算取得病院では要件「15%以上」をクリアしているところが多く、加算非取得病院では15%以上クリアは少数派である
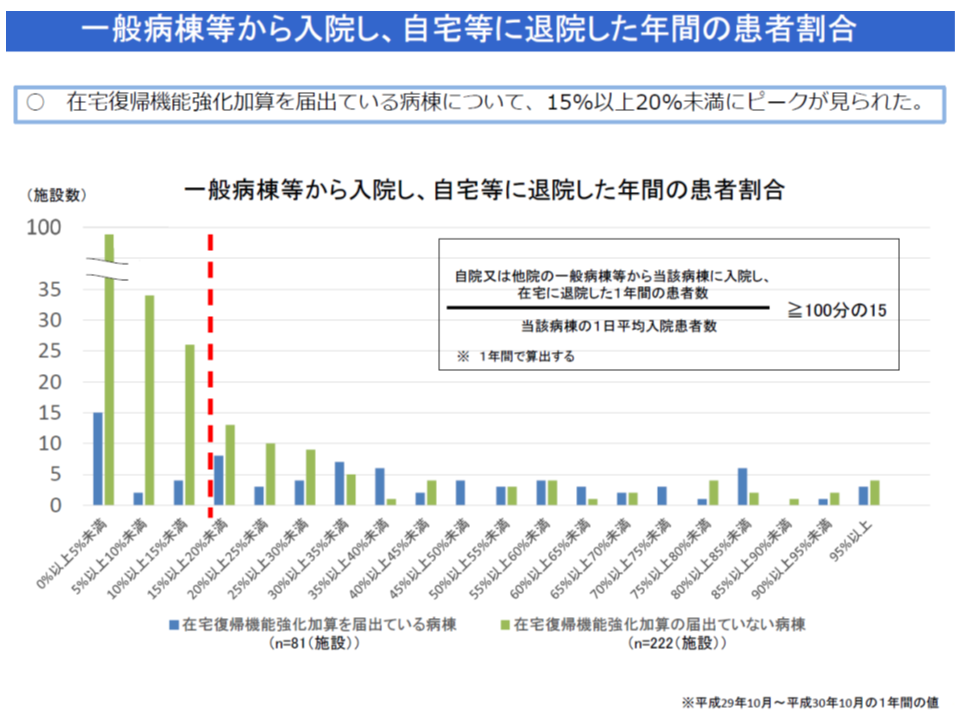
【在宅復帰機能強化加算】を取得するには「前者50%以上」かつ「後者15%以上」(後者について2018年度改定で厳格化)が必要となり、今後、要件設定の妥当性検証などが行われることになるでしょう。ただし、要件厳格化は「点数の大幅引き上げ」(10点→50点)とセットで行われている点に留意が必要でしょう。
【関連記事】
入退院支援加算1の「病棟への入退院支援スタッフ配置」要件、緩和すべきか―入院医療分科会(1)
介護医療院の整備など進め、患者・家族の「退院後の介護不安」解消を図るべき―入院医療分科会(2)
急性期一般1では小規模病院ほど認知症入院患者が多いが、看護必要度への影響は―入院医療分科会(1)
看護必要度IとIIとで重症患者割合に大きな乖離、要因を詳しく分析せよ―中医協・基本小委
自院の急性期患者の転棟先として、地域包括ケア病棟を選択することは「問題」なのか―入院医療分科会(2)
7対1から急性期2・3への移行は3%強にとどまる、看護必要度IIの採用は2割弱―入院医療分科会(1)
2020年度改定、入院医療では「救急」や「認知症対策」なども重要論点に—入院医療分科会(2)
DPC対象病院の要件を見直すべきか、入院日数やDPC病床割合などに着目して検討―入院医療分科会(1)
2018年度改定で新設された【急性期一般入院料1】を選択する理由はどこにあるのか―入院医療分科会
2020年度の次期診療報酬改定に向け、急性期一般入院料や看護必要度などを調査―入院医療分科会
CT・MRIの共同利用、医療被曝防止に向けたガイドライン活用などを診療報酬でどう進めるか―中医協総会(2)
ポリファーマシー対策を診療報酬でどう進めるか、フォーミュラリの報酬評価には慎重意見―中医協総会(1)
新規の医療技術、安全性・有効性のエビデンス構築を診療報酬で促し、適切な評価につなげよ―中医協総会(2)
オンライン診療、「有効性・安全性のエビデンス」に基づき算定要件などを議論―中医協総会(1)
医師の働き方改革、入院基本料や加算の引き上げなどで対応すべきか―中医協総会(2)
がんゲノム医療の推進に向け、遺伝子パネル検査を6月から保険収載―中医協総会(1)
外来医療の機能分化に向け、「紹介状なし患者の定額負担」「かかりつけ医機能の評価」など議論―中医協総会(2)
画期的な白血病治療薬「キムリア」を保険収載、薬価は3349万円―中医協総会(1)
高齢者へのフレイル・認知症・ポリファーマシ―対策、診療報酬でどうサポートすべきか―中医協総会(3)
診療報酬で生活習慣病の重症化予防、治療と仕事の両立をどう進めていくか―中医協総会(2)
遺伝子パネル検査の保険収載に向けた検討進む、C-CATへのデータ提出等を検査料の算定要件に―中医協総会(1)
「院内助産」「外来での妊産婦対応」を診療報酬でどう支援していくべきか―中医協総会(2)
2020年度改定論議スタート、小児疾患の特性踏まえた診療報酬体系になっているか―中医協総会(1)
2020年度診療報酬改定に向け、「医師働き方改革」等のテーマ別や患者の年代別に課題を議論―中医協総会
東日本大震災を受けた診療報酬の被災地特例、福島では継続するが、宮城・岩手は最長2021年3月で終了―中医協総会(2)
要介護高齢者への維持期「疾患別リハ料」は2019年3月末で終了、介護保険への移行完了―中医協総会(1)
【2018年度診療報酬改定答申・速報1】7対1と10対1の中間の入院料、1561点と1491点に設定
療養病棟入院料も再編、20対1看護、医療区分2・3割合50%がベースに―中医協総会 第377回(2)
療養病棟入院基本料、2018年度改定で「療養1」に一本化—中医協総会(1)




