新規の医療技術、安全性・有効性のエビデンス構築を診療報酬で促し、適切な評価につなげよ―中医協総会(2)
2019.6.14.(金)
新たな医療技術について、安全性・有効性が「既存技術より優れている」とのエビデンスがない限り、既存技術と同じ点数になる。ただし、後に安全性・有効性のエビデンスが示されれば、評価の見直し(点数引き上げ)が行われることから、エビデンス構築を診療報酬でも促進するよう、例えば新規技術について「レジストリへの登録」などを算定要件などに盛り込むことを検討してはどうか―。
6月12日に開催された中央社会保険医療協議会・総会では、こういった議論も行われました。今後も新たな医療技術の開発が続くと予想され、経済的な評価の在り方が非常に重要なテーマとなります。

6月12日に開催された、「第416回 中央社会保険医療協議会 総会」
目次
既存技術に比べた優越性が示されなければ、新規技術は既存技術と同じ点数
医学・医療、さらに関連科学技術等の進展により、新たな医療技術が開発され、安全性・有効性が確認されたものは、広く国民がその恩恵に預かれるよう、保険収載されます。その際、どのように経済的な評価を行うのか、つまり診療報酬点数をどう設定するのかが重要なテーマとなります。点数があまりに低く設定されれば、治療を受ける患者・国民にとってはありがたいですが、技術開発や技術提供が進まなくなってしまいます。逆にあまりに高い点数が設定されれば、技術開発・提供者側にはありがたい話ですが、患者・国民にはアクセスへのハードルが高くなり、さらに医療保険財政を圧迫してしまいます。
この点について厚労省保険局医療課の古元重和企画官は、いくつかの論点を示しました。
1つ目の論点は、「新技術の有効性・安全性が既存技術と同等であった場合の評価」をどう考えるか、というものです。
2018年度の診療報酬改定では、「da Vinci」システム等のロボットを用いた「ロボット支援下内視鏡手術の対象が、従前の「前立腺がん」「腎がん」に加え、▼胃がん▼食道がん▼直腸がん▼肺がん▼子宮がん―など12術式に拡大されました。しかし、その点数(診療報酬)は、腹腔鏡手術と同等に設定されています(厳密には、診療報酬点数表の「手術」の「通則18」で、内視鏡下手術用支援機器を用いた場合も算定可能とされている)これは、現時点では「腹腔鏡手術に比べたロボット手術の優越性」が必ずしも示されていないことによるものです(関連記事はこちら)。
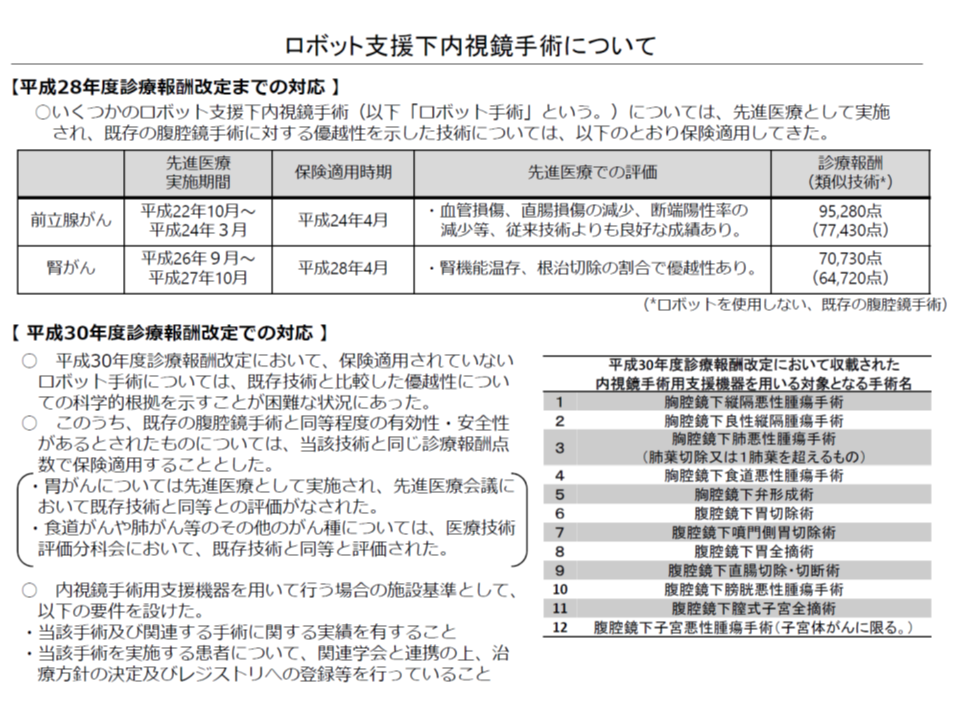
古元企画官は、2020年度改定でもこの考え方、つまり「新技術の有効性・安全性が既存技術と同等であった(優越性が示されなかった)場合には、診療報酬でも同等の評価とする」ことを維持してはどうか、と提案。中医協委員も、この提案に賛意を示しました。
優越性のエビデンス構築を診療報酬でも促進する仕組みを検討してはどうか
もっとも、保険収載によって症例数が確保され、その中で「有効性・安全性に関する新しいエビデンス」(既存技術に比べた優越性)が示されることがあります。この点、エビデンスが構築された段階で、診療報酬改定の機会に「再評価」(点数の見直しや、施設基準、対象疾患などの見直し)を行いますが、古元企画官は、▼「レジストリ」への登録を新技術の算定要件や施設基準などに盛り込む▼エビデンスの評価に当たっては「中立的な立場から行われた専門家の評価」を活用する―ことなどを検討してはどうかと提案しました。
前者は、再評価に向けた「エビデンス構築」の促進を狙うものです。レジストリ登録をしなければ「既存技術と同点数の算定も認めない」という、いわば「鞭」を振るうものと言えるかもしれません。この提案に中医協委員から異論・反論は出ていませんが、今村聡委員(日本医師会副会長)は「あまりに厳格に運用すれば、登録作業が医師の負担を過剰にし、働き方改革に逆行することにもなりかねない。バランスを考慮すべき」旨の注文を付けています。この今村委員の注文は、新規技術のレジストリ登録にとどまらず、既存の診療報酬についても同じことが言えます。医療保険財政の安定化や診療の質向上の面からは、「どのような診療行為を行ったのか、患者の状態はどうか」などのデータを詳しくとる必要がありますが、一方で、それは医療現場にとっては大きな負担となることから、「両者のバランス」をいかに考えていくかも、今後の重要な検討テーマとなります。
なお、外科系学会ではロボット手術についてレジストリ登録を進め、将来の「点数引き上げ」に向けた、安全性・有効性に関するエビデンス構築に積極的に取り組んでいます(関連記事はこちらとこちらとこちら)。

このようにレジストリに登録されたデータをもとに安全性・有効性に関するエビデンスを構築しますが、エビデンスと一口に言っても、その信頼性にはさまざまなレベルがあり、我が国では専門家の集団である「学会」によるデータなどに期待が集まります。ただし、「学会」が技術の提案者となるケースも少なくありません。この場合には「中立性」が問題となります(提案者のデータについて、提案者のデータをエビデンスとして評価することは困難)。
中医協では、「例えば、新たに設けられた『費用対効果評価』では、専門家で構成される『公的分析班』がメーカー提出のデータを検証する仕組みなどが設けられており、これも参考にしてはどうか」などの提案が出されました。今後、厚労省・中医協でより深く検討していくことになります。
効果の低い既存技術、評価の見直しや保険からの削除を検討してはどうか
このように新しい技術が保険収載されると、従来の技術について▼効果が低い▼臨床現場で使用されない―というケースが生じてきます。
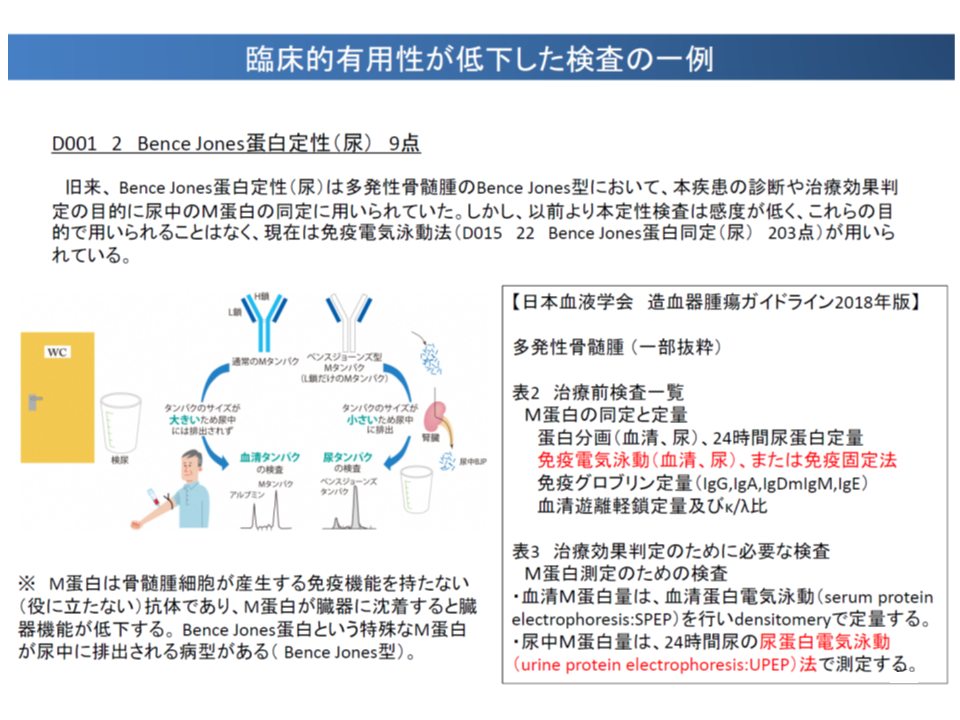
例えば、多発性骨髄腫の診断にあたり、骨髄腫細胞がつくり出すMタンパクの1つ「ベンスジョーンズタンパク(BJP)」の有無を調べます。その際、従前はD001【尿中特殊物質定性定量検査】の「2 Bence Jones蛋白定性(尿)」が用いられていましたが、現在は精度の高いD015【血漿蛋白免疫学的検査】の「22 Bence Jones蛋白同定(尿)」が用いられています(学会も推奨)。
また、アルブミン定量検査については、従前からの「BCG法」のほかに、新たな「BCP法」があり、いずれもD007【血液化学検査】の「1 アルブミン」の算定が可能です。しかし、▼BCG法はアルブミン以外の物質にも反動し、偽高値を示すことがある▼BCG法とBCP法では測定値が乖離するため、同じ患者に対し、A医療機関でBCG法で検査した結果と、B医療機関でBCP法で検査した結果とは、比較ができない(継続性がなくなる)―という問題点があり、日本臨床検査医学会は2019年4月に「BCP法に統一すべき」との提言を行っています。

このした問題を放置することは「医療の質を下げる」ことにもなりかねず、古元企画官は「評価の見直し」や「診療報酬点数表からの削除」を検討してはどうかと提案しています。この考え方にも中医協委員は賛同していますが、松本吉郎委員(日本医師会常任理事)や城守国斗委員(日本医師会常任理事)は「医療現場に混乱が生じないような配慮が必要」との注文も付けています。例えば「新たな技術の提供体制が整っていない地域はないか」の検証や、一定の経過措置期間を設け「新技術への置き換えを支援していく」ことなどが考えられそうです。
ところで、診療報酬には「学会等の作成したガイドライン等の遵守」を求める項目が多数あります。これは、医療技術が安全かつ有効に患者に提供されることを目指すものです。

こうしたガイドライン等は、医学・医療の進展とともにバージョンアップされていきますが、現在、必ずしも十分にバージョンアップ情報が把握されていないという課題があります。古元企画官は、学会等の協力も得て、ガイドライン等のバージョンアップ情報を把握し、診療報酬の算定要件や施設基準などに活かしていく考えも示しており、中医協委員もこれに賛同しています。
新たな優れた技術が積極的に開発され、それが適切な評価を受けて保険収載される環境が、より精緻に整うことが期待されます。
【関連記事】
オンライン診療、「有効性・安全性のエビデンス」に基づき算定要件などを議論―中医協総会(1)
医師の働き方改革、入院基本料や加算の引き上げなどで対応すべきか―中医協総会(2)
がんゲノム医療の推進に向け、遺伝子パネル検査を6月から保険収載―中医協総会(1)
外来医療の機能分化に向け、「紹介状なし患者の定額負担」「かかりつけ医機能の評価」など議論―中医協総会(2)
画期的な白血病治療薬「キムリア」を保険収載、薬価は3349万円―中医協総会(1)
高齢者へのフレイル・認知症・ポリファーマシ―対策、診療報酬でどうサポートすべきか―中医協総会(3)
診療報酬で生活習慣病の重症化予防、治療と仕事の両立をどう進めていくか―中医協総会(2)
遺伝子パネル検査の保険収載に向けた検討進む、C-CATへのデータ提出等を検査料の算定要件に―中医協総会(1)
「院内助産」「外来での妊産婦対応」を診療報酬でどう支援していくべきか―中医協総会(2)
2020年度改定論議スタート、小児疾患の特性踏まえた診療報酬体系になっているか―中医協総会(1)
2020年度診療報酬改定に向け、「医師働き方改革」等のテーマ別や患者の年代別に課題を議論―中医協総会
東日本大震災を受けた診療報酬の被災地特例、福島では継続するが、宮城・岩手は最長2021年3月で終了―中医協総会(2)
要介護高齢者への維持期「疾患別リハ料」は2019年3月末で終了、介護保険への移行完了―中医協総会(1)
鈴木医務技監・迫井医療課長がGHC改定セミナーに登壇!「重症患者受け入れ」に軸足を置いた入院報酬に!
200床以上で看護必要度II要件を満たさない場合、急性期一般入院料2・3は届出可能か―厚労省
DPCのEF統合ファイル用いる看護必要度II、選択可能な病院の条件を提示―厚労省
2018年度診療報酬改定、答申内容を一部訂正―厚労省
【2018年度診療報酬改定答申・速報6】がん治療と仕事の両立目指し、治療医と産業医の連携を診療報酬で評価
【2018年度診療報酬改定答申・速報5】在総管と施設総管、通院困難患者への医学管理を上乗せ評価
【2018年度診療報酬改定答申・速報4】医療従事者の負担軽減に向け、医師事務作業補助体制加算を50点引き上げ
【2018年度診療報酬改定答申・速報3】かかりつけ機能持つ医療機関、初診時に80点を加算
【2018年度診療報酬改定答申・速報2】入院サポートセンター等による支援、200点の【入院時支援加算】で評価
【2018年度診療報酬改定答申・速報1】7対1と10対1の中間の入院料、1561点と1491点に設定
ロボット支援手術を、胃がんや肺がん、食道がんなど12術式にも拡大―中医協総会 第384回(1)
2018年度改定、入院料の再編・統合、かかりつけ機能の評価拡充などが柱に―中医協総会 第382回(3)
かかりつけ機能持つ診療所など、初診料の評価アップへ―中医協総会 第382回(2)
7対1・10対1を再編し7つの急性期入院料を新設、重症患者割合が争点―中医協総会 第382回(1)
【2018年度診療報酬改定総点検3】複数医療機関による訪問診療をどこまで認めるべきか
【2018年度診療報酬改定総点検2】ICTの利活用を推進、オンライン診察等の要件はどうなる
【2018年度診療報酬改定総点検1】入院料を再編・統合、診療実績による段階的評価を導入
2018年度改定、年明けからの個別協議に向け各側がスタンスを表明―中医協総会
麻酔科医の術前術後管理の重要性を勘案し、麻酔管理料の評価充実へ―中医協総会 第379回
「専従」要件の弾力運用、非常勤リハビリスタッフの「常勤換算」を認める―中医協総会 第378回
かかりつけ薬剤師の推進目指すが、「かかりつけ」を名乗ることへの批判も―中医協総会 第377回(5)
介護施設を訪問して入所者を看取った場合の医療機関の評価を拡充―中医協総会 第377回(4)
腹膜透析や腎移植、デジタル画像での病理診断などを診療報酬で推進―中医協総会 第377回(3)
療養病棟入院料も再編、20対1看護、医療区分2・3割合50%がベースに―中医協総会 第377回(2)
「入院前」からの外来で行う退院支援、診療報酬で評価―中医協総会 第377回(1)
薬剤9.1%、材料7.0%の価格乖離、診療報酬本体プラス改定も―中医協総会 第376回(3)
退院支援加算2でも、地域連携診療計画加算の算定を可能に―中医協総会 第376回(2)
7対1から療養までの入院料を再編・統合、2018年度は歴史的大改定―中医協総会 第376回(1)
抗菌剤の適正使用推進、地域包括診療料などの算定促進を目指す—第375回 中医協総会(2)
退院支援加算1、「ICT活用した面会」などを弾力的に認める—第375回 中医協総会(1)
安定冠動脈疾患へのPCI、FFR測定などで「機能的虚血」確認を算定要件に—中医協総会374回(1)
地域包括ケア病棟の評価を2分、救命救急1・3でも看護必要度を測定—中医協総会(2)
7対1・10対1基本料を再編・統合し、新たな入院基本料を創設へ―中医協総会(1)
内科などの有床診療所、より柔軟に介護サービス提供可能に―中医協総会(2)
療養病棟入院基本料、2018年度改定で「療養1」に一本化—中医協総会(1)
訪問看護ステーション、さらなる機能強化に向けた報酬見直しを—中医協総会(2)
病院に併設する訪問看護ステーション、手厚く評価をすべきか—中医協総会(1)
診療報酬でも、「同一・隣接建物に住む患者」への訪問で減算などを検討—中医協総会(1)
紹介状なしに外来受診した場合の特別負担、500床未満の病院にも拡大へ—中医協総会(3)
非常勤医師を組み合わせて「常勤」とみなす仕組みを拡大へ—中医協総会(2)
2016年度改定後に一般病院の損益比率は▲4.2%、過去3番目に悪い—中医協総会(1)
保湿剤のヒルドイド、一部に「極めて大量に処方される」ケースも―中医協総会(3)
生活習慣病管理料、エビデンスに基づく診療支援の促進を目指した見直し―中医協総会(2)
ICT機器用いた遠隔診察、対象疾患や要件を絞って慎重に導入を―中医協総会(1)
臓器移植後の長期入院、患者からの「入院料の15%」実費徴収禁止の対象に―中医協総会
要介護者への維持期リハ、介護保険への完全移行「1年延期」へ―中医協総会(2)
回復期リハ病棟のアウトカム評価、次期改定で厳格化すべきか—中医協総会(1)
統合失調症治療薬クロザピン使用促進に向け、精神療養の包括範囲を見直し—中医協総会(2)
向精神薬の処方制限を2018年度改定で強化、薬剤種類数に加え日数も制限へ—中医協総会(1)
医療安全管理部門への「専従医師」配置を診療報酬で評価すべきか―中医協総会(2)
医療体制の体制強化で守れる命がある、妊婦への外来医療など評価充実へ―中医協総会(1)
抗菌薬適正使用に向けた取り組みや医療用麻薬の投与日数をどう考えるか—中医協総会(2)
小児入院医療管理料、がん拠点病院加算と緩和ケア診療加算を出来高評価に—中医協総会
レセプトへの郵便番号記載、症状詳記添付の廃止、Kコードの大幅見直しなど検討—中医協総会
認知症治療病棟でのBPSD対策や入退院支援の在り方などを検討—中医協総会
2018年度から段階的に診療報酬請求事務の効率化や、診療データ活用などを進める—中医協総会
地域包括ケア病棟、「病院の規模」や「7対1の有無」などと関連させた議論に—中医協総会(1)
医療療養2、介護医療院などへの移行に必要な「経過措置」を検討—中医協総会
オンラインでのサービス担当者会議などを可能にし、医療・介護連携の推進を—中医協・介護給付費分科会の意見交換
要介護・維持期リハビリ、介護保険への移行を促すため、診療報酬での評価やめるべきか—中医協・介護給付費分科会の意見交換(1)
複数医療機関による訪問診療を認めるべきか、患者の状態に応じた在宅医療の報酬をどう考えるか—中医協(1)
かかりつけ薬剤師指導料、対象患者は高齢者や多剤処方患者に絞るべきか—中医協総会(2)
生活習慣病の重症化予防、かかりつけ医と専門医療機関・保険者と医療機関の連携を評価―中医協総会(1)
訪問看護、2018年度同時改定でも事業規模拡大などが論点に―中医協・介護給付費分科会の意見交換(2)
医療機関での看取り前の、関係者間の情報共有などを報酬で評価できないか―中医協・介護給付費分科会の意見交換(1)
7対1・10対1入院基本料、看護配置だけでなくパフォーマンスも評価する報酬体系に―中医協総会(1)
主治医機能に加え、日常生活から在宅までを診る「かかりつけ医機能」を評価へ―中医協総会(1)
2018年度診療報酬改定に向け、臨床現場でのICTやAIの活用をどう考えるか―中医協総会(1)
2018年度改定に向け入院医療の議論も始まる、機能分化に資する入院医療の評価を検討―中医協総会(1)
2018年度改定に向けた議論早くも始まる、第1弾は在宅医療の総論―中医協総会
医師の働き方改革に向け、特定行為研修修了看護師の拡充や、症例の集約など進めよ―外保連
ロボット支援手術の優越性データを集積し、2022年度の診療報酬改定での点数引き上げ目指す―外保連
エビデンスに基づき「ロボット支援手術が適した分野」と「開腹手術が適した分野」との仕分けを―外保連
ロボット支援手術の「有用性・優越性」、学会によるエビデンス構築に期待―外保連
2018年度改定で長時間麻酔管理加算、ロボット支援の対象術式を大幅に拡大せよ—外保連
同一術野に複数手術を行う場合でも、所定点数の算定を認めよ—外保連
da vinci用いた腎部分摘出術やPED法でのヘルニア治療など、診療報酬の引き上げを―外保連
2018年度診療報酬改定に向け、外保連試案を大幅に見直し『第9版』へ
2016年度改定で新設された看護必要度C項目、外保連も見直しに協力していく考え
外保連が2016年度改定の評価、外保連試案と診療報酬との間で乖離の大きな手術が増点された
緊急帝王切開術など55の術式、2016年度改定でプラスアルファの評価をすべき―外保連





