2024年度からの新医療費適正化、「白内障手術・化学療法等の外来移行」なども指標・目標値を定めて推進—社保審・医療保険部会
2022.10.18.(火)
2024年度からの新たな「医療費適正化計画」に向けて、例えば「白内障手術や化学療法などの外来移行」について指標・目標値を定めて推進していく必要があるのではないか—。
出産育児一時金について、出産費用の実態を踏まえた「金額引き上げ」などを行う必要があるのではないか—。
10月13日に開催された社会保障審議会・医療保険部会において、こうした議論が行われました。

10月13日に開催された「第92回 社会保障審議会 医療部会」
医療費適正化に向け白内障手術・化学療法の外来移行についても指標・目標設定を検討
全世代型社会保障検討会議の指示を受け、医療保険部会で「医療保険改革」論議が始まりました(関連記事はこちら)。
10月13日の医療保険部会では、(1)医療費適正化計画(2)出産育児一時金の拡大—を議論しています。
まず(1)の医療費適正化計画は、各都道府県において▼6年後(計画満了時)の医療費適正化の見込み(医療費の伸びをどれだけ抑えられるか)▼医療費適正化を実現するための方策(特定健診・保険指導の推進、糖尿病の重症化予防、後発医薬品の使用促進、地域医療構想の実現など)―を計画に落とし込み、実行を求めるものです(2008年度からスタート)。

医療費適正化計画の概要(医療保険部会2 221013)
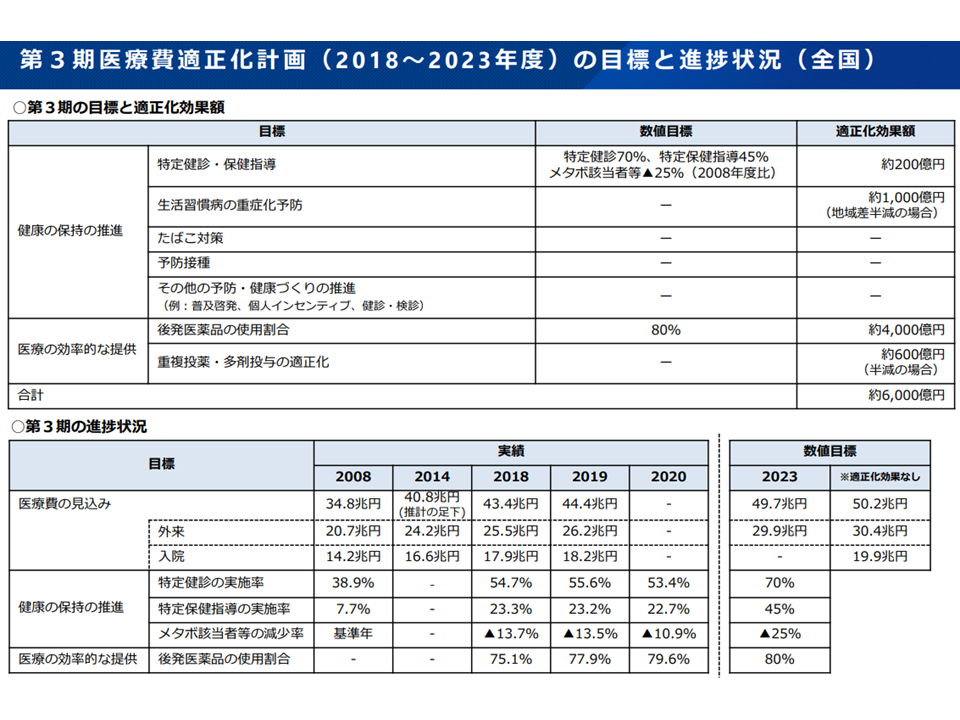
2018-23年度の第3期医療費適正化の目標と進捗状況(医療保険部会3 221013)
医療技術の高度化(1億円を超える新薬の保健適用など)、高齢化の進展などにより「医療費は膨張」を続けていきます。その一方で、主な費用負担者である現役世代は減少していくため、「医療費の伸びを抑える」ことが、医療保険制度の安定・維持のために必要不可欠なのです。2024年度から新たな医療費適正化計画がスタートすることを受け、厚生労働省保険局医療介護連携政策課の水谷忠由課長は、例えば次のような「より強力に適正化を進める」ための考え方を示しました。
(a)後発医薬品の使用は相当程度進んでいるが、「さらに先発→後発への置き換えの余地がある領域」(小児、抗がん剤など)もある。「製剤変更に対する患者・医療者の不安」や「後発品の供給不安」などを踏まえたうえで、引き続き後発品使用を進めていく
(b)重複投薬・多剤投薬の適正化を引き続き進めていく
(c)入院医療費については、引き続き「医療計画(地域医療構想)に基づく病床機能分化・連携推進の成果を反映させる」形で推計するが、地域医療構想の実現期限(2025年度)が到来してしまうことを踏まえて、次のように対応する
▽当面の間、2029年度の病床機能別の患者数の見込みは「地域医療構想における2025年時点の病床機能別の医療需要(人口比)をもとに機械的に算出する
▽入院医療費の推計方法は「2025年以降の検討状況」を踏まえて見直す
▽医療費適正化計画に、「医療計画(地域医療構想)に基づく病床機能分化・連携推進に関する事項」を記載することも検討する
(d)▼高齢者に対する医療・介護の機能連携を通じた効果的・効率的なサービス提供▼高齢者の保健事業と介護予防の一体的な実施—を医療費適正化計画に位置づけて取り組みを推進する
(e)医療資源の効果的・効率的な活用に向けて、例えば▼効果が乏しいとのエビデンスがあると指摘されている医療(風邪への抗菌薬処方など)▼医療資源投入量に地域差がある医療(白内障手術や化学療法の外来実施など)—などについて、エビデンスを継続的に収集・分析し、都道府県が取り組める目標・施策の具体的なメニューを提示する(リフィル処方箋の活用も蹴濃)
(f)医療費適正化計画の取り組みの実効性を確保するため、次のような対策を講じる
▽保険者・医療関係者との方向性の共有・連携
→保険者協議会を必置とし、医療関係者の参画も促進する
→医療費見込みについて、報酬改定・制度改正の影響を反映して随時改定することとする
→国民健康保険・後期高齢者医療制度の「1人当たり保険料の機械的な試算」を行い、医療費適正化の意義・方向性を保険者・住民と共有する(被用者保険では、加入者が都道府県をまたいで所在するため1人当たり保険料は試算しない)
→国保の財政見通しについて「都道府県計画における国保の医療費見込み」を用いることが望ましいこととする
→支払基金・国保連合会の目的や基本理念等に「診療報酬請求情報等の分析等を通じた医療費適正化」を明記する
▽都道府県の責務の明確化
→都道府県が「医療費適正化の取り組みにおいて中心的な役割を果たすべき」旨を明記する
→「医療費が見込みを著しく上回る場合等には、都道府県が要因を分析し、解消に向けて関係者と連携して必要な対応を講ずるよう努めるべき」旨を明確化する
▽実効性確保のために都道府県がとりうる方策
このうち(a)の後発品使用促進に関しては、「昨今の供給不安を踏まえ、行き過ぎた薬価引き下げを控えるべき」旨のコメントが経済界代表や医療界代表など幅広い委員から出されています。これまで「医療費を抑制する」「診療報酬本体を引き上げる」ために、あたかも「打ち出の小槌」のように薬価引き下げ(薬価を引き下げ、その財源を診療報酬本体の引き上げに充当してきた)を求めてきたこれまでの発現を忘れてしまったかのような意見が相次いでいることに不思議な感覚を覚えます。
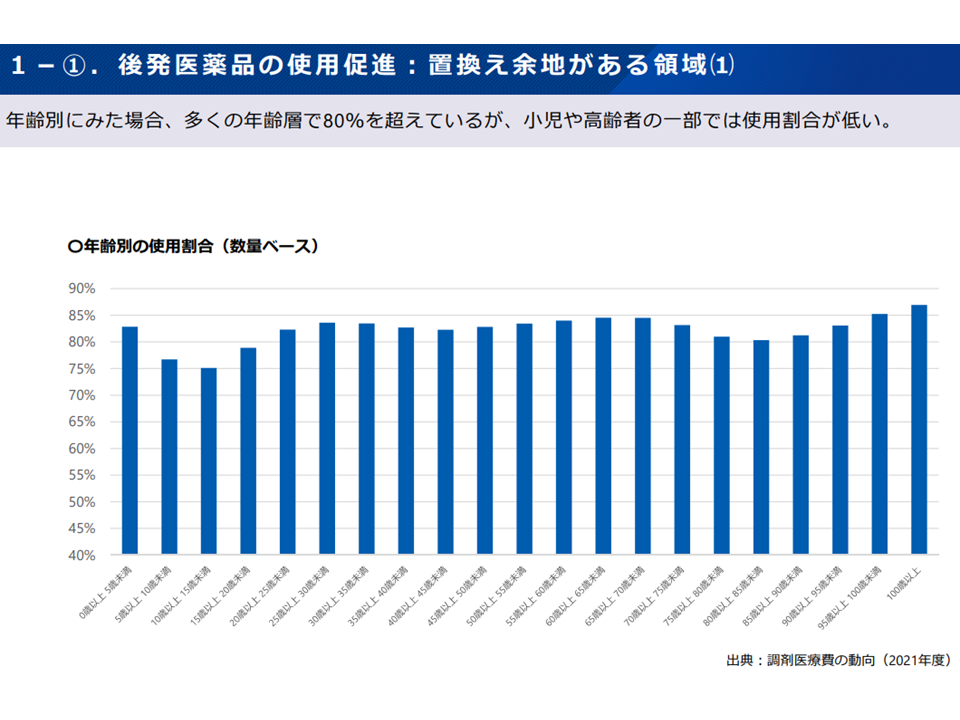
後発品使用促進がさらに可能な領域について(1)(医療保険部会4 221013)
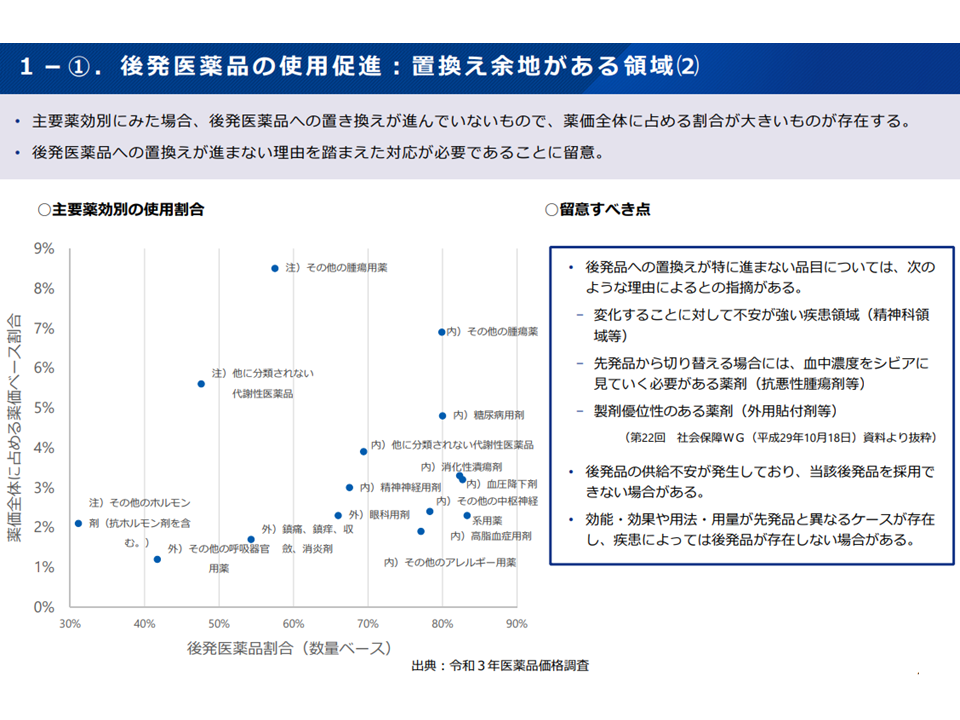
後発品使用促進がさらに可能な領域について(2)(医療保険部会5 221013)
また(b)の多剤投与・重複投与の適正化は、医療費適正化だけでなく、医療安全の確保という面からも「強力に推進すべき」との声が数多く出ています。来年(2023年)1月導入予定の電子処方箋が、すべての医療機関・薬局で展開されれば、リアルタイムで重複投薬をチェック・解消できることから、期待を寄せる声も少なくありません。
また多剤投薬について、現在の医療費適正化計画では「同月内に15種類以上」と定義されています(多剤投与を半減させるなどの目標を計画に記載し、その目標達成に向けた取り組みを進める)。この点、保険者代表として参画する佐野雅宏委員(健康保険組合連合会副会長)や安藤伸樹委員(全国健康保険協会理事長)らは「多剤投与の定義を、15種類以上から6種類以上に厳格化すべき」と提案しています。診療報酬の【薬剤総合評価調整管理料】(6種類以上の内服薬等が処方されている患者に対し、指導に基づく減薬実現を評価する点数)に倣った基準設定と言えそうです。
他方、(d)は、多くの高齢者が医療ニーズと介護ニーズの双方を抱えていることを踏まえたものと言え、多くの委員がこの方向に強い賛意を示しています。佐野委員は「医療費・介護費適正化計画」に発展させていたくべきと改めて提案しています。
一方、(e)では、白内障手術や化学療法について「外来での実施」が推進されていますが、その割合には地域格差・医療機関間格差がある点について、解消を目指しています。これらの外来実施が進まない背景の1つとして「診療報酬」(外来で実施した場合の診療報酬<入院で実施した場合の診療報酬など)が指摘されており、2022年度診療報酬改定でも一定の対応(短期滞在手術等基本料の見直し、外来化学療法診療料の新設など、関連記事こちら)が図られています。
患者にとって「入院」は非日常であり、不要な入院は避けたいのが一般的な考えと思われます。このため医療費適正化計画の中に「外来移行の指標」が定められ、地域ごとの移行状況が公表されることで、「外来移行」が強力に推進されることに期待が集まります。この点、「単純に外来移行率だけを見てはいけない。合併症の状況なども丁寧に見ていく必要がある」(猪口雄二委員:日本医師会副会長)との注文もついており、今後、具体的な検討が厚労省内で進められます。
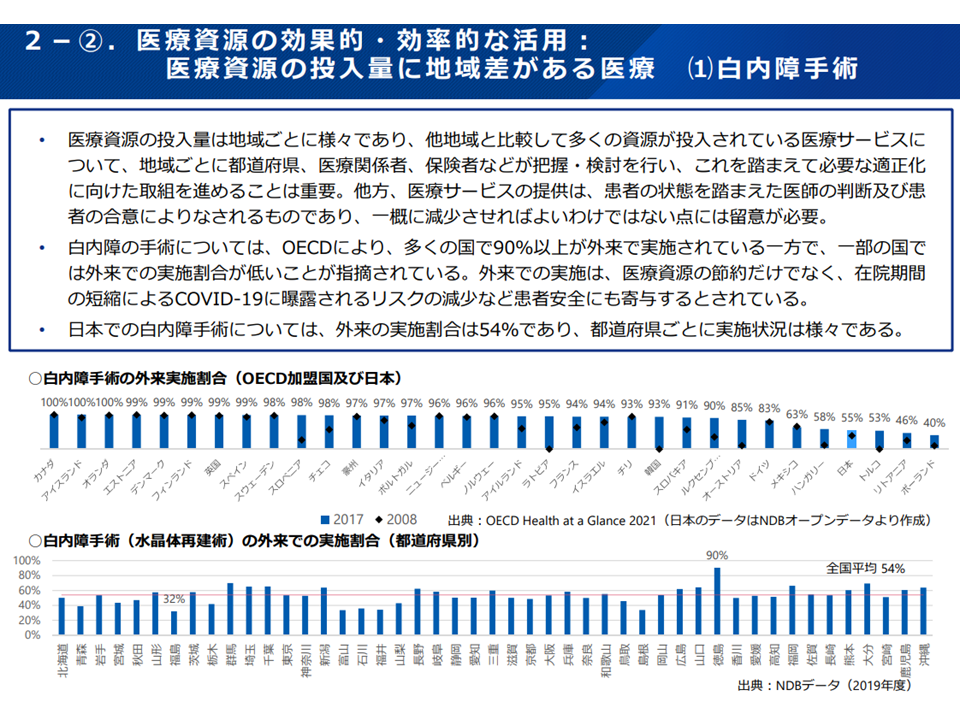
白内障手術の外来実施状況には大きな地域格差がある(医療保険部会6 221013)
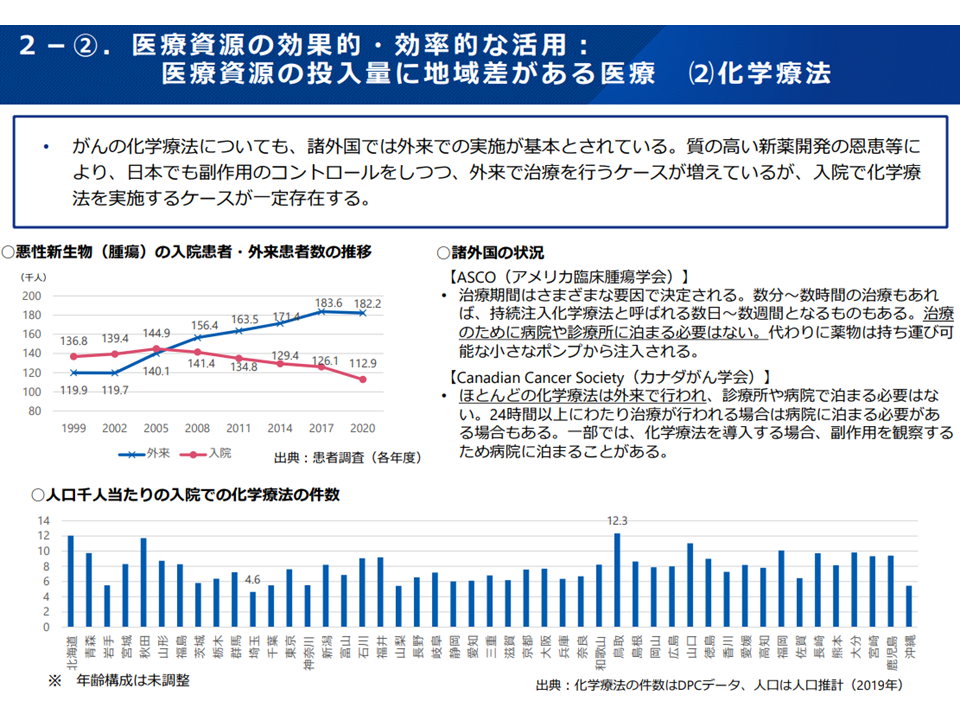
化学療法の外来実施状況にも大きな地域格差がある(医療保険部会7 221013)
こうした医療費適正化計画については、「作って終わり」では困ります。実際に取り組みが行われ、その結果「医療費の伸びが抑えられる」効果が現れることが重要で、そのために水谷医療介護連携政策課長は(f)のような方針を示しています。この内容についても異論は出ておらず、▼国が都道府県に対しデータや手法を提示するなどの支援を行ってほしい(猪口委員)▼今後「保険給付範囲の在り方」見直し論議も進めていくべき(佐野委員)▼国保連もKDBを活用したデータ分析、医療費適正化の推進に向けて重要な役割を果たすが専門人材の育成・確保に苦心している。研修やツール作成などの支援をお願いしたい(原勝則委員:国民健康保険中央会理事長)▼保険者協議会への医療関係者参加にとどまらず、地域医療構想調整会議への保険者関係者参加などを積極的に進めるべき(菅原琢磨委員:法政大学経済学部教授)—などの建設的な提案が数多く出ています。
こうした意見も踏まえながら、「医療費適正化計画」見直しの具体案を練っていきます。
出産育児一時金の引き上げ方向など概ね固まる、出産費用の地域格差も論点に
また、出産育児一時金については、▼給付額(現在は42万円)を、実際の出産費用を踏まえて引き上げる▼75歳以上の後期高齢者医療制度にも費用負担をお願いする—方向が概ね固められています。2008年度に後期高齢者医療制度が創設される前は「すべての世代で費用を負担する仕組み」となっていたこと、少子化対策は後期高齢者医療制度を支える柱となることなどから、後者の費用負担者拡大論につながっています。この点、「後期高齢者の中でも、所得の高い層に限って負担を求めるべき」との声も菅原委員らから出ています
このほか、▼出産育児一時金の引き上げが「分娩費の高騰」を招いている可能性もあり、出産費用の継続的な見える化を図るべき(佐野委員)▼出産費用の地域格差(2021年度において、最高は東京都の56万5092円、最低は鳥取県の37万7443円)を是正・平準化に向けた検討をしていくべきではないか(池端幸彦委員:日本慢性期医療協会)—といった意見も出ています。
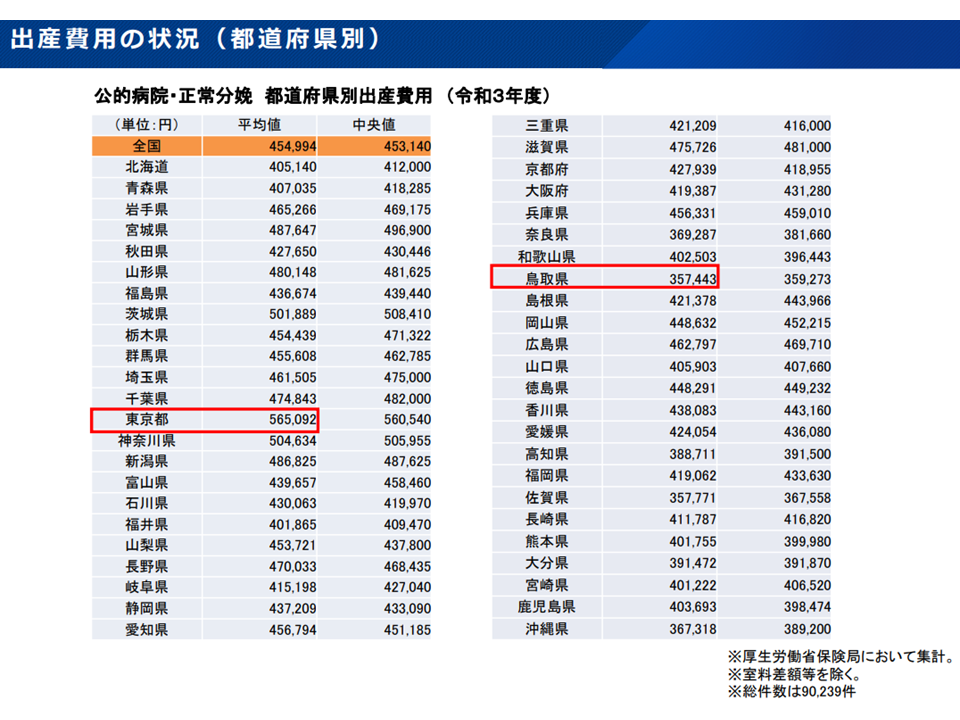
出産費用には大きな地域差がある(医療保険部会1 221013)
出産費用は自由価格ゆえに、厚労省は「〇〇円とせよ」と指示することはおろか、目安を示すこともできません(独占禁止法に抵触する恐れがある)。ただし、公的な出産育児一時金支給のベースともなる価格であり、「地域差の解消に向けた工夫」ができないかを検討していく余地があるかもしれません。
今後、こうした意見も踏まえながら「出産育児一時金」見直しの具体案を探っていきます。
【関連記事】





