高齢者と現役の「世代間」、高齢者・現役世代各々の「世代内」で医療費負担の公平性を担保する見直し—社保審・医療保険部会(2)
2022.11.4.(金)
医療費が増加し、国民全体に負担増をどうしてもお願いしなければならない状況となってくる。その中で、「経済力の高い者に、より多くの負担をしてもらう」という視点に立ち、「後期高齢者と現役世代」の世代間、「後期高齢者」「現役世代」それぞれの世代内で、「負担の公平性を確保する」仕組みを設ける—。
10月28日に開催された社会保障審議会・医療保険部会では、こうした議論も行われました。同日には「保険証廃止に向けた準備」についても議論が行われています。

10月31日に開催された「第8回 在宅医療及び医療・介護連携に関するワーキンググループ」
目次
高齢者に比べて「現役世代の負担増」が著しい状況を改善へ
Gem Medで報じているとおり、全世代型社会保障検討会議の指示を受け、医療保険部会で「医療保険改革」論議が始まりました(関連記事はこちらとこちら)。
医療技術の高度化(1億6000万円超の超高額医薬品の保険適用など)、少子高齢化の進展(2025年度には団塊世代がすべて後期高齢者となり、その後、急速に現役世代人口が減少するなど)により、医療保険財政は厳しさを増していきます。そうした中では「国民の負担増」と「給付の適正化」がどうしても必要となってきます。前者の負担増に納得してもらうためには、国民に状況を丁寧に説明すると同時に、「公平性を確保する」(経済能力の高い者に、より多く負担してもらう)ことが必須となります。負担増論議の中では「高所得者など余裕のある人の実質負担が小さいのではないか?経済的弱者がいつも割を食っているのではないか?」との指摘が必ず出てくるためです。
10月28日の医療保険部会では、「世代間・世代内の負担の公平性」に関して次のような論点が厚労省から示されました。
(1)高齢者負担率の見直し
→現在の「現役世代の減少だけに着目する」仕組みでは、▼現役世代の負担(後期高齢者医療支援金)が大きく増加する(制度創設時と比べ、後期高齢はの負担は1.2倍増にとどまるが、現役世代はは1.7倍に跳ね上がっている)▼長期的には高齢者人口も減少するため、高齢者負担率が上昇し続けてしまう—という課題があり、これをふどう見直していくか
(2)後期高齢者医療制度における保険料賦課減額の見直し
→高齢者の「世代内で能力に応じた負担を強化する」観点から、賦課限度額を引き上げてはどうか
→現在の後期高齢者の均等割り:所得割の比率は「1:1」だが、所得割の比率を高めてはどうか
(3)被用者保険者間の格差是正
→健保組合の持続可能性を確保する観点から、個々の保険者のみでは解決が困難な課題を中心に、被用者保険においても負担能力に応じた仕組みを強化し、▼被用者保険者支援の在り方見直し▼前期高齢者の給付費調整において、現行の「加入者数に応じた調整」に加えて「報酬水準に応じた調整」の導入—を行えないか
まず(1)は、「高齢者と現役世代とで、世代間の負担の公平性をどう担保するか」という論点と言えます。
75歳以上の後期高齢者が加入する「後期高齢者医療制度」では、▼どうしても医療費(=支出)が高くなる▼所得水準が低い(=収入が少ない)—ため、「現役世代からの財政支援」が行われています(財源構成は概ね「公費5割、現役世代からの支援金4割:高齢者自身の保険料1割」となっている)。
高齢化の進展により「後期高齢者が増加」→「高齢者医療費も増加」→「負担も増加」していきます。その際、「少子化により現役世代の人口は減少する」一方で「高齢者人口は増加する」ため、現役世代・高齢者に同じように「負担増の割り振り」を行えば、1人当たりの負担増は「現役世代で大きく、高齢者で小さく」なります。そこで、現役世代の負担が過重にならないように「2年ごとに【現役世代人口の減少】による現役世代1人当たりの負担の増加分を、高齢者と現役世代で折半し、設定する」仕組みがもうけられています。
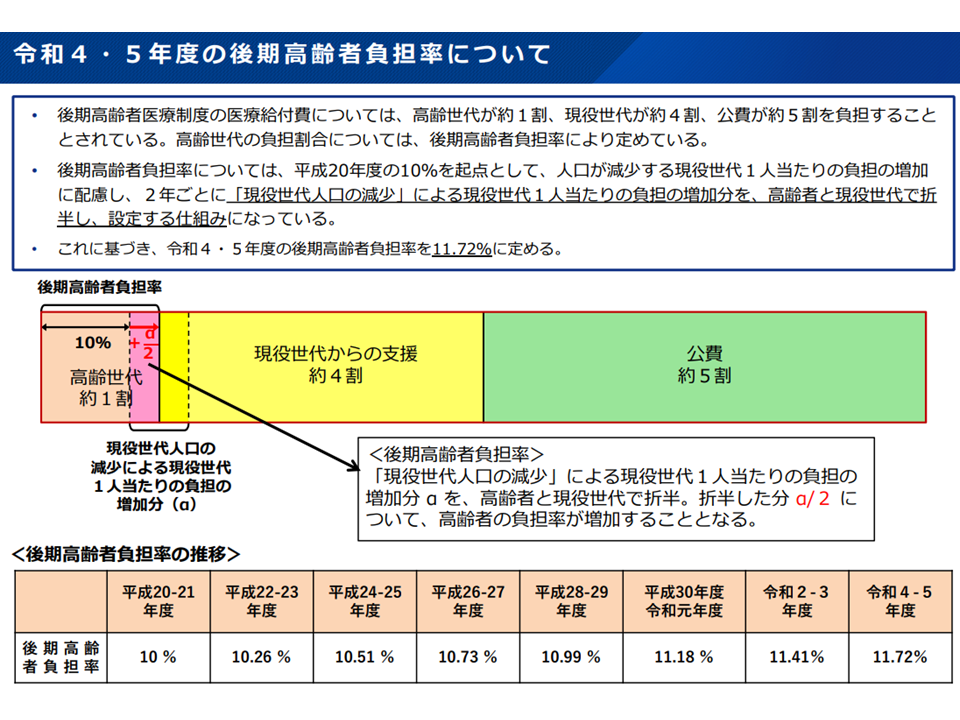
現在の後期高齢者医療制度の仕組みでは「現役世代の負担」が急騰してしまっている(1)(医療保険部会(2)1 221028)
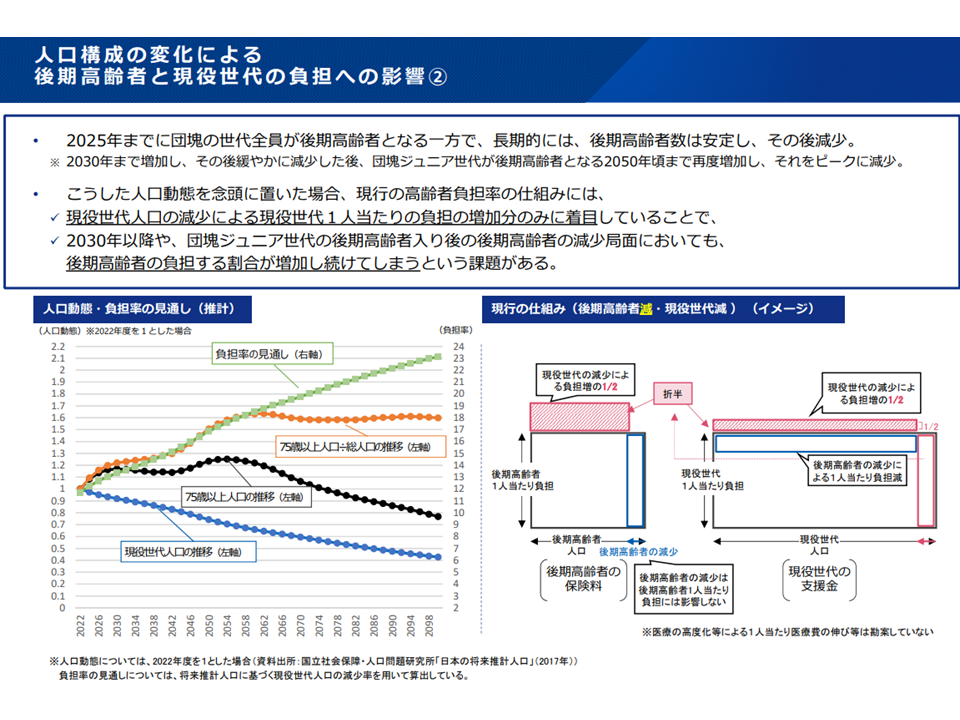
現在の後期高齢者医療制度の仕組みでは「現役世代の負担」が急騰してしまっている(2)(医療保険部会(2)2 221028)
ただし、この仕組みによっても、上述のように▼現役世代の負担増加が非常に大きい▼省愛的には後期高齢者人口が減少していく点に対応できない—という課題があります。
この点、介護保険制度では「65歳以上」(第1号被保険者)と「40-64歳」(第2号被保険者)の負担水準が同程度になるような仕掛け(2号の人口数が減少し、1号の人口数が増加する中で、人口比で負担増分を按分する)が設けられており、厚労省は介護保険の仕掛けも参考に「高齢者の負担率を見直していく」考えを提示したものです。
大雑把に言えば「高齢者では負担増に、現役世代では負担減になる」見直しであり、現役世代を代表する佐野雅弘委員(健康保険組合連合会副会長)や本多孝一委員(日本経済団体連合会社会保障委員会医療・介護改革部会長)らは賛意を示しますが、高齢者を代表する兼子久委員(全国老人クラブ連合会理事委員)らは難色を示しています。
今後、より具体的な制度見直し案と、それによる財政効果(高齢者の負担がどの程度増え、現役世代の負担がどの程度減少するのか)を踏まえて議論を続けていきます。
後期高齢者の中でも、所得の高い者にはより多くの医療費負担を求めてはどうか
また(2)は「高齢者の世代内の負担公平性を担保する」論点です。
医療保険・介護保険などの社会保険では、「サービスを受けた量に応じた負担をする」という【応益負担】(サービスを多く受ければ受けるほど負担も大きくなる)と「経済力に応じた負担をする」という【応能負担】(所得が高ければ高いほど負担も大きくなる)を組み合わせて、自己負担・窓口負担や保険料(税)の水準(額、率)を設定します。
保険料(税)については、もっぱら後者の「応能負担」の考えが採用され、「所得等の高い人が、より高額な保険料(税)を負担する」形となっています。ただし青天井に保険料(税)が上がっていけば、高所得者の中には「私の保険料は高すぎ、これでは医療保険に加入する意味がない。医療等を自費で受けるので保険料(税)は負担しません」と考える人が出てきてしまいます。これでは社会保険制度が崩壊してしまうため、保険料(税)負担額の上限、具体的には「一定所得以上の人は、それ以上に所得が高くなっても保険料(税)額は同額とする」という【賦課限度額】(上限額)の仕組みが設けられています。
賦課限度額は、そのときどきの医療保険加入者の所得状況によって変えていく必要があります。例えば、「医療費が増加する中で賦課限度額を変えない」こととすれば、高所得者の負担は変わりませんが、その分「中間所得層に負担がのしかかる」こととなってしまうためです。
この点、後期高齢者の中にも「高額な所得を得ている」者もいるため、負担の公平性を担保するために▼賦課限度額を引き上げる▼所得割の比率を高める(言わば、均等割りは「誰でも負担すべき」部分であり、所得割は「高所得者により多く負担してもらう」部分と言える)—という見直し案を提示しています。
「経済力の強い者により多く負担してもらう」という考え方に反対する委員はいませんが、「具体的に、所得がいくらの人が、どの程度の負担増になるのか」を見ながら、高齢者の生活実態にも配慮して丁寧に議論していくべきことが確認されています。
なお、国民健康保険の保険料賦課・保険税課税限度額について「現在より2万円増の104万円とする」方向が了承されました。上述のとおり医療費が増加する中で、定期的に「より所得の高い者に、より多くの負担を求める」見直しを行っているものです(関連記事はこちら)。高所得者では若干の負担増となりますが、これを行わなければ医療費が増加する中で「中間所得層の負担」が増えてしまうのです。
今後、税制改正等を行い(国見健康保険「税」としている自治体が多い)、それを踏まえて各自治体で条例が改正されることになります。
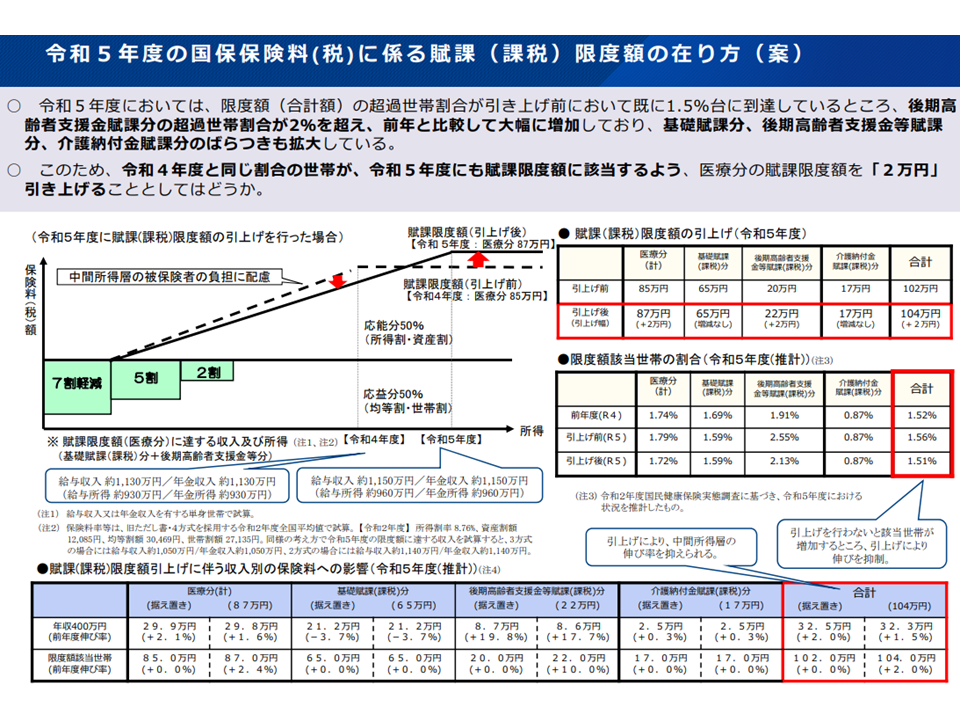
2023年度から国民健康保険で「より所得の高い人に多くの保険料負担をしてもらうための見直し」(賦課限度額を102万円から104万円に引き上げる)を行う(医療保険部会(2)4 221028)
所得水準の高い健保組合加入者に、協会けんぽ加入者より多くの負担を求めてはどうか
他方(3)は、「現役世代内、とりわけ被用者負担間での負担の公平性を担保する」論点です。
被用者保険には、▼主に大企業の会社員とその家族が加入する「健康保険組合」▼主に中小企業の会社員とその家族が加入する「協会けんぽ」▼公務員とその家族が加入する「共催組合」—などがあります。
基本的には、それぞれの被用者保険の中で財政運営を賄いますが、例えば「前期高齢者の割合が異なる点に着目した財政調整」のような、「制度間の不公平を解消する」仕組みも設けられています。
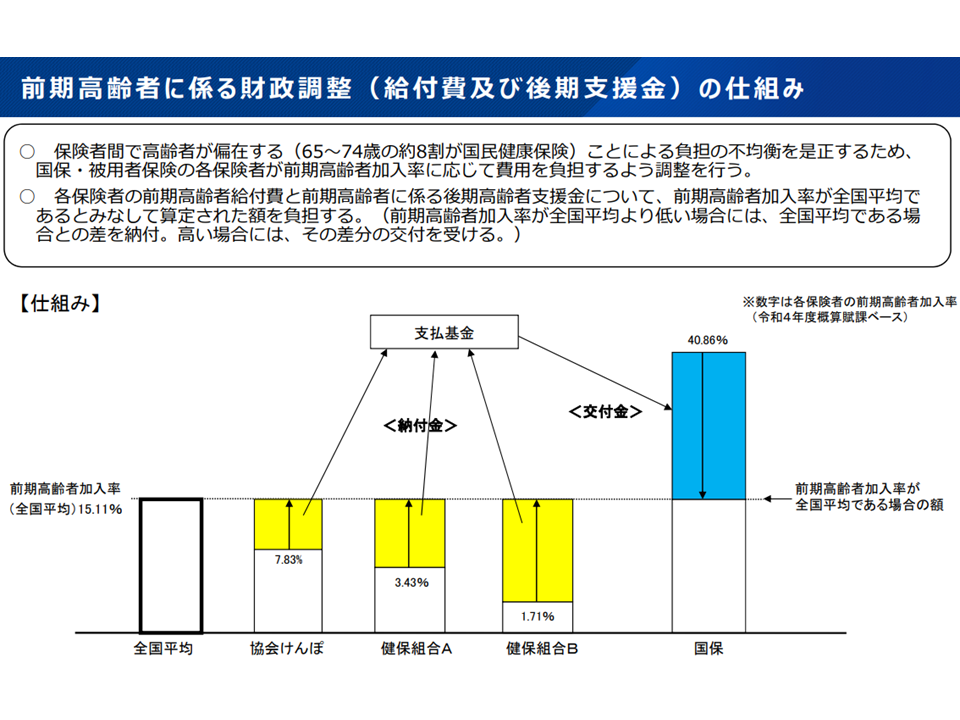
前期高齢者納付金の概要
前期高齢者(70-74歳)の加入者が多ければ「医療費(=支出)」が多くなり、財政が厳しくなります。このため、実質的に「前期高齢者の加入者が少ない保険から、多い保険への財政調整」(前期高齢者納付金)が行われています。現在は、この調整について「加入者数」のみに応じて行われていますが、「加入者の所得(負担能力)を勘案してはどうか」という論点が厚労省から示されているのです。端的に「所得水準の高い健保組合や共済組合の前期高齢者納付金負担を大きくし、所得水準の低い協会けんぽの負担を小さくする」ものと言えます。すでに「後期高齢者支援金」において導入された考え方です(関連記事はこちら)。
「経済力に応じた負担」という観点からすれば、合理的な提案内容です。ただし負担増となる健保組合を代表する佐野委員は「事実上、協会けんぽの国庫負担を健保組合に肩代わりさせるものである。国庫負担軽減分は健保組合への財政支援に充てるべき」などの要望を行っています。
協会けんぽと健保組合では、加入者の所得差がある一方で、支出となる医療費には大きな差がないため、協会けんぽのほうが財政が厳しくなります。自前で財政運営を行うためには「協会けんぽで保険料率を高く設定する」必要がありますが、もともと所得水準が低いために、この手法は取りにくいのが実際です。そこで協会けんぽには「国から財政支援」(国庫帆補助)が行われています。
上述した前期高齢者納付金の見直し(報酬の勘案)を行えば、「協会けんぽの納付金負担が減る」→「国庫負担も一部減る」ことになります。一方、健保組合の前期高齢者納付金負担は増加するため、両者をつなげて佐野委員は「健保組合が国庫補助の一部を肩代わりすることになる」と訴えているのです。
この見直しについても、▼健保組合の負担はどの程度増えるのか、協会けんぽの負担はどの程度へるのか▼どの程度の期間をかけて実行するのは(後期高齢者医療制度では段階的に実施した)▼負担増となる健保組合への緩和措置をどう考えるのか(特別負担調整)—などを、今後具体的に検討していくことになります。
なお、医療保険制度の改革内容が「コマ切れ」に出ている点に対し、佐野委員や本多孝一委員(日本経済団体連合会社会保障委員会医療・介護改革部会長)らは「改革の全体像を早期に示してほしい」と厚労省に要望しています。全体として「高齢者の負担がどう変わるのか?現役世代の負担がどう変わるのか?公平性はどう担保されるのか?」などを踏まえて改革内容の是非を判断する必要があるためです。
【関連記事】
紙レセ医療機関等に「資格確認のみ」行う簡素なオンライン資格確認等システム導入し、保険証廃止に対応—社保審・医療保険部会(1)
2024年度からの新医療費適正化、「白内障手術・化学療法等の外来移行」なども指標・目標値を定めて推進—社保審・医療保険部会
後期高齢者に「能力に応じた医療費負担」をより強く求めては!診療報酬対応の負担軽減も重要論点—社保審・医療保険部会





