院内処方情報の格納・共有、電子処方箋の中で行うか?電子カルテ情報交換サービスの中で行うか?―医療等情報利活用ワーキング(3)
2023.5.29.(月)
現在の電子処方箋システムでは「院内処方」(例えば退院時処方)の情報共有に対応できていない—。
この「院内処方」情報については、電子処方箋システムの中で共有すべきか、それとも新たに構築される「電子カルテ情報共有サービス」の中で共有すべきか—。
5月24日に開催された健康・医療・介護情報利活用検討会の「医療等情報利活用ワーキンググループ」(以下、ワーキング)では、こうした議論も行われています。今後、意見をもとに厚生労働省内で整理を行い、場合によっては「別途、議論する場」(ワーキングなど)を設けて検討していくことも考えられます(病院のセキュリティ対策の現状分析に関する記事はこちら、セキュリティ対策の「医療情報システムの安全管理に関するガイドライン 第6.0版」などに関する記事はこちら)。

5月24日に開催された「第17回 健康・医療・介護情報利活用検討会医療等情報利活用ワーキンググループ」
「なぜ電子処方箋開発の段階で問題があることに気づかなかったのか?」と森田座長
電子処方箋は、オンライン資格確認等システムのインフラを活用し、これまで「紙」で運用されていた、医療機関から薬局への処方指示(処方箋発行)を「オンライン」で行うもので、大まかな流れは以下のようになります(関連記事はこちら)。
(a)患者が医療機関を受診し、「電子処方箋の発行」を希望する(オンライン資格確認等システムでの資格認証や診察時などに確認、マイナンバーカード以外で受診する場合には口頭で確認する)
↓
(b)医療機関において医師が、オンライン資格確認等システムの中に設けられる【電子処方箋管理サービス】に「処方箋内容を登録」する
↓
(c)医療機関は患者に「電子処方箋の控え」(紙、アプリ)を交付する
↓
(d)患者が薬局を受診し、「電子処方箋の控え」を提示する
↓
(e)薬局において、薬剤師が【電子処方箋管理サービス】から「処方箋内容」を取得し、調剤を行う
↓
(d)患者に薬剤を交付する
このうち(b)および(e)において、患者同意の下で「過去に処方・調剤された薬剤情報」の閲覧が可能になるため、重複投薬や多剤投与、禁忌薬剤の投与などを「リアルタイム」でチェックし是正を図ることが可能になります。
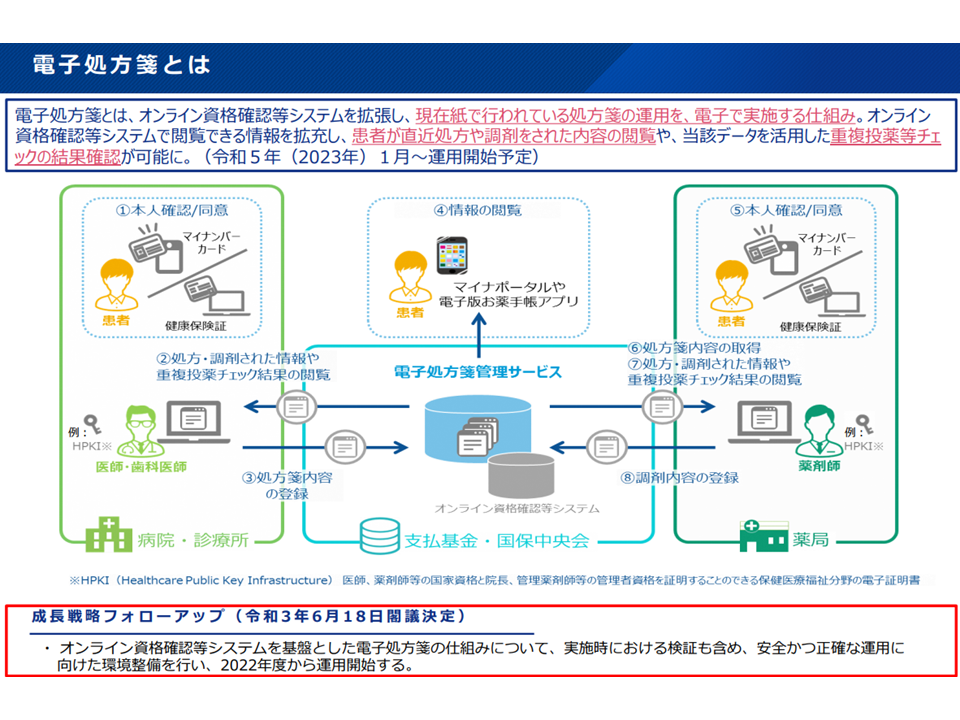
電子処方箋の概要(健康・医療・介護情報利活用検討会1 221019)
この1月26日(2023年1月26日)から全国展開が始まっていますが、導入・運用の状況は「まだ低調」であり(関連記事はこちら)、様々な拡充に向けた支援などが求められています。
また電子処方箋のシステム改善を求める声も小さくなく、その1つに「院内処方情報の共有」があります。
電子処方箋は、「医療機関による処方の内容」と「調剤薬局による調剤の内容」とをリアルタイムで把握することで、重複投薬や併用禁忌薬剤の処方などを防止することを狙っています(レセプト情報では併用禁忌薬剤のチェックなどをリアルタイムに行うことはできない)。
しかし、電子処方箋は名称どおり「処方箋」に対応するのみで、現在「院内処方」には対応していません。このため、医療現場からは「院内処方で出した薬剤もあわせてみなければ、重複投薬や併用禁忌薬剤の処方などを防止するとの目的が達成されないのではないか」「電子処方箋システムの中で、院内処方情報も共有すべきではないか」との指摘があります。
ところで、薬剤情報を患者本人・全国の医療機関で共有する仕組みとして、新たに「電子カルテ情報交換サービス」(仮称)が構築されます。患者の同意を基本として、「診療情報提供書や退院時サマリーを電子的に紹介先病院の共有・送付する」・「患者の電子カルテ情報の一部(アレルギー情報、薬剤禁忌、検査値など)を患者自身・全国の医療機関で確認できる」もので、今年度(2023年度)から社会保険診療報酬支払基金で開発が始まります(関連記事はこちら)。
このため「院内処方情報の共有」について、電子処方箋システムの中で行うべきか?、それとも電子カルテ情報交換サービスの中で行うべきか?が検討課題として浮上しているのです。
まず「双方のシステムに院内処方情報を格納し、共有可能とすればよいではないか」とも思えます。ワーキングでも、山本隆一構成員(医療情報システム開発センター理事長)から「院内処方情報の共有は、重複投薬・併用禁忌などのほかにも、他の診療情報(検査など)との関連性(処方単体ではなく、診療行為全体の中での処方)が非常に重要である。まず電子処方箋の中で共有し、それとは別に電子カルテ情報交換サービスにおいても共有すべきではないか」との考えを示しました。大きく頷ける意見です。
ただし、この場合には、当然、開発・運用にかかるコストが増加します。現在、電子カルテ情報交換サービスについてのコストをだれがどのように負担するのかは明確に定まっておらず、「電子処方箋と電子カルテ情報交換サービスとで重複して院内処方情報を格納し、共有可能とうる」ことについて、「なぜ重複が必要なのか」「誰にどのようなメリットがあるのか」を明確にし、費用負担者に納得してもらわなければなりません。このため、安易に「双方のシステムに情報を格納すればよい」という結論を出すことは難しいようです。
双方での情報格納・共有をしない場合には、「電子処方箋と電子カルテ情報交換サービスのいずれに院内処方情報を格納するか」を考える必要があります。
この点については、厚生労働省からメリット・デメリットが次のように整理されました。それぞれに一長一短があります。
【電子処方箋で共有する場合】
既に稼働しているサービスであり、医療現場の運用面での負担が相対的に少なく、より早期なサービス普及が見込まれるが、「他の診療情報と院内処方情報戸を分割してデータ登録しなければらない」などの負担も生じる
【電子カルテ情報交換サービスで共有する場合】(電子カルテ情報交換サービスを介して、電子処方箋システムに院内処方情報を伝達する)
他の診療情報と合わせたアップロードや退院時一括登録等の運用が可能であるが、「重複投薬等チェックをかけることを必須とした場合には分割運用が必要となる」「レスポンスが遅くなる(リアルタイムの情報共有に支障が出る)」

院内処方情報を電子処方箋、電子カルテ情報交換サービスのいずれで行うべきか?1(医療等情報利活用ワーキング(3)1 230524)
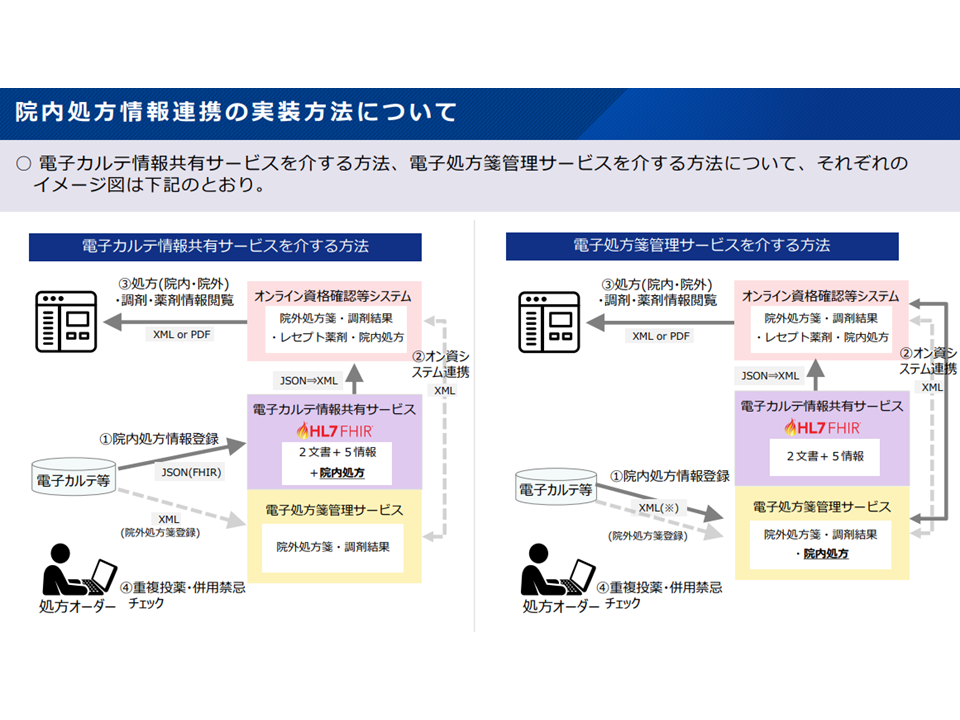
院内処方情報を電子処方箋、電子カルテ情報交換サービスのいずれで行うべきか?2(医療等情報利活用ワーキング(3)2 230524)
長島公之構成員(日本医師会常任理事)や田河慶太オブザーバー(健康保険組合連合会理事)は「重複投薬の防止、併用禁忌薬の防止のためには『リアルタイムでの情報共有』が必須である。電子カルテ情報交換サービスではどうしてもタイムラグが生じるため、院内処方情報は電子処方箋の中で共有すべき」との考えを示しましたが、「電子処方箋か?電子カルテ情報交換サービスか?の2つの選択肢しかないのであろうか、より効率的・効果的な手法も模索すべき」(高倉弘喜構成員:国立情報学研究所アーキテクチャ科学研究系教授)、「必ずしも『1本化=低コスト』という構図にはない。パターン別のコストなどを試算してから議論すべき」(大山永昭構成員:東京工業大学科学技術創成研究院社会情報流通基盤研究センター特命教授)、「患者視点では情報管理の安全性を重視してほしい」(松川紀代構成員:ささえあい医療人権センターCOML事務局長)などの多様な意見が出ています。
今後、厚労省でこうした意見を踏まえて「院内処方情報の共有をどのような形で行うのか」を整理・検討していきます。場合によっては「新たな検討の場」を設置する可能性もあります。また、電子処方箋については、院内処方情報以外にも「リフィル処方箋にどう対応するのか」などの改善課題もあるため、総合的な検討が必要となる点にも留意すべきでしょう(院内処方情報の共有だけを単独で解決してもあまり意味がない)。
なお、この問題について森田朗座長(東京大学名誉教授/次世代基盤政策研究所代表理事)は「電子処方箋を開発する段階で『院内処方情報の取り扱い』をどうするべきかは検討しなかったのだろうか?システムを構想・開発する段階で解決しておくべきであった。なぜこのような事態になったのか、将来のシステム開発(介護情報なども含めた全国医療情報プラットフォーム構築)にも関係してくるため、検証をしっかり行うべき」と厳しく指摘しています。
【関連記事】
サイバーセキュリティ対策は小規模病院ほど不十分、大病院でもBCP策定やリスク低減措置など進まず―医療等情報利活用ワーキング(2)
医療情報ガイドライン第6.0版を概ね了承し5月末に公表、経営層もセキュリティ対策の重要性認識を―医療等情報利活用ワーキング(1)
医療・介護等の情報利活用、「なぜ必要なのか、メリット・リスクは何か」の国民への丁寧な周知が重要—健康・医療・介護情報利活用検討会
医療機関等のサイバーセキュリティ対策、「まず何から手を付ければよいか」を確認できるチェックリストを提示―医療等情報利活用ワーキング
医療情報システム安全管理ガイドライン改訂版の骨子を公表、病院院長等もサイバー攻撃の恐ろしさを十分に認識せよ!
救急医療における患者の診療情報確認、救急医療従事者に特別権限付与し「通常の端末」で確認する仕組みに―医療等情報利活用ワーキング(2)
病院院長等もサイバー攻撃の恐ろしさ認識し、院内の全医療情報機器とセキュリティ状態の把握などせよ―医療等情報利活用ワーキング(1)
電子処方箋の導入・運用には様々な課題があり、「義務化・強制化はありえず、すべきでない」との声も—電子処方箋推進協議会
電子処方箋、まず「導入意欲の高い地域」を中心に支援を強化!患者・国民が利便性を認識することが何より重要—電子処方箋推進協議会





