指定難病等の「軽症患者」に、医療費助成とは異なる別の支援策を検討してはどうか―難病等研究・医療ワーキング
2019.10.8.(火)
医療費助成の対象とならない「指定難病に罹患する軽症者」については、臨床調査個人票の作成やデータベースへの登録が十分になされていない。これを放置すれば病態解明・治療法開発を大きく阻害してしまうため、軽症患者のデータ登録に向けたインセンティブとして医療費助成とは別の、何らかの支援策を検討する必要がある―。
10月7日に開催された難病・小児慢性特定疾病研究・医療ワーキンググループで、こういった議論が行われました。

10月7日に開催された、「第2回 難病・小児慢性特定疾病研究・医療ワーキンググループ」
目次
指定難病の対象疾患、「限られた予算の中での資源の重点化」との趣旨に鑑みた検討を
「指定難病への医療費助成」や「難病医療体制の構築」などの難病対策は、2015年1月に施行された難病法(難病の患者に対する医療等に関する法律)に基づいて実施されています。難病法の附則では「施行後5年以内を目途に、施行状況を勘案して必要があれば見直しに向けた検討を行う」旨が規定されており(小児の難病である「小児慢性特定疾患」対策を規定する改正児童福祉法でも同様の見直し規定あり)、厚生労働省は施行から5年を迎える来年(2020年)1月をゴールに据え、難病等の制度見直しに向けた検討を進めています。
これまでにワーキングでは、(1)医療費助成制度(2)医療提供体制(3)調査・研究―の3項目について議論を行っており、10月7日の会合でも細部に至る詳細な検討が行われました。
まず(1)の医療費助成制度に関して、現行制度では▼対象疾患▼重症度―の2軸で対象患者を限定しています。予算が限られる中で「より支援の必要性の高い人」に充実した支援を行うためです(対象者を広げれば、1人当たりの支援が薄くなり、重症患者へ十分な支援を行えなくなってしまう)。
前者の対象疾患については、(i)発症の機構が明らかでない(ii)治療方法が確立していない(iii)希少な疾病である(iv)長期の療養が必要である(v)患者数が我が国で一定数(現在は18万人、人口の0.142%未満)に達していない(vi)客観的な診断基準、またはそれに準ずる基準が確立している—という「6要件」が設けられています。
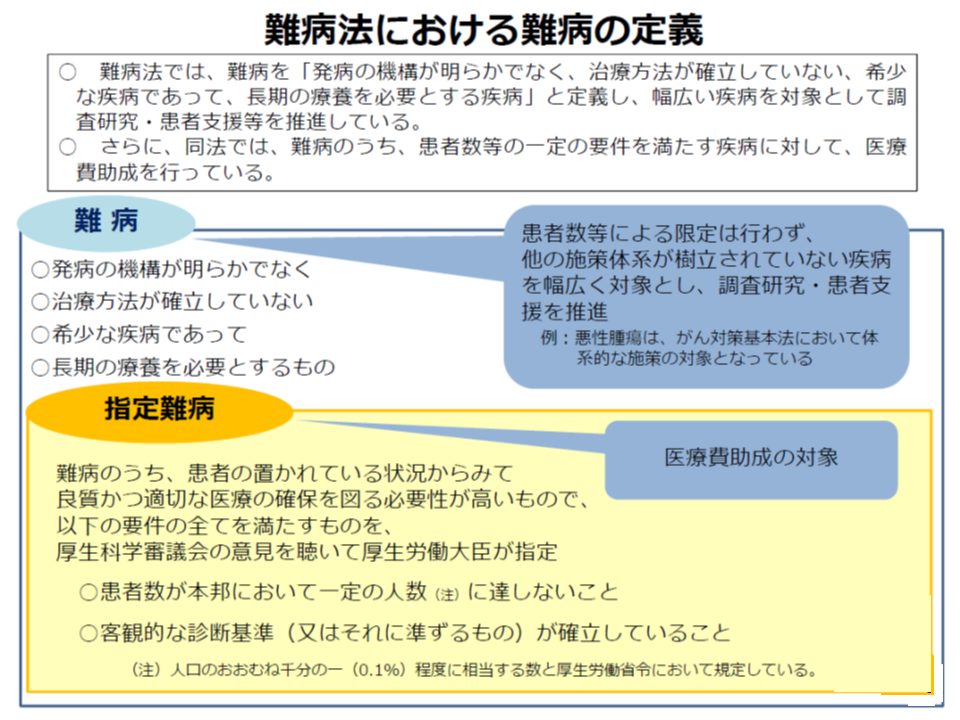
指定難病の6要件(難病等研究・医療ワーキング1) 191007
また後者の重症度については、専門家で構成される厚生科学審議会・疾病対策部会「指定難病検討委員会」が研究班の研究成果をもとに設定しています。
この「対象疾患の限定」について、5年間の制度運用をする中で、さまざまな論点が浮上しています。
まず「対象疾患を広げるべきか否か」という点です。この点について、ワーキングでは制度の趣旨である「予算が限られている中では対象疾患を限定し、支援の重点化を行うべき」との意見が多く出されていますが、一方で「指定難病でない難病と闘う患者も多くの苦労がある。対象疾患を広く考え、多くの人に支援を行うべき」(森幸子構成員:日本難病・疾病団体協議会代表理事)との指摘も根強く、さらに議論を深めていく必要がありそうです。
この論点に関連して「医学・医療が進歩し治療法が明らかになってきた疾患」「患者数が増加してきた疾患」について、指定難病から除外すべきかという議論もあります。「限られたた予算の中での、資源配分の重点化」を考えれば、上記「6要件」を満たさなくなった疾患について指定難病から除外する仕組みを設けることが妥当と考えられますが、一方で「医療費助成が打ち切られれば治療の継続が困難となる。これでは本末転倒ではないか」との指摘も森構成員や井田博幸構成員(東京慈恵会医科大学小児科学講座教授)から出ており、「従前に医療費助成を受けていた患者については、指定難病からの除外後も一定期間医療費助成を継続する」といった経過措置創設などのきめ細かな配慮を検討する必要がありそうです。
なお、現在の指定要件のうち「人口の0.142%未満」という基準値について、駒村康平構成員(慶応義塾大学経済学部教授)らから「人口減少社会に入った我が国では、患者の総数が変わらなくとも比率が上がっていってしまう」という問題点も指摘されました。
また山野嘉久構成員(聖マリアンナ医科大学大学院先端医療開発学教授)は「患者数が多くなれば、製薬メーカーも治療薬の開発を進めるが、患者数が極めて少ない疾患では、製薬メーカーが開発に目を向けない。こうした『医薬品開発度』などを定量的に評価し、開発度の低い疾患に重点的に資源配分(医療費助成)を行う仕組みを考えてはどうか」と提案しています。
医療費助成だけが難病患者支援ではない、軽症者にも「何らかの支援」を検討すべき
また、「軽症の患者にも医療費助成を行うべきか」という論点もあります。これは「軽症患者のデータ収集」とも関連する非常に重要な論点です。医療費助成を申請するためには「臨床調査個人票」(通称、臨個票)を主治医が作成し自治体に申請することが必要ですが、臨個票作成には多くのコスト(時間と手間)がかかるため、「この患者は軽症なので、手間をかけて臨個票を作成しても医療費助成は受けられない」と考え、臨個票作成を放棄してしまうケースなどがあるといいます。
しかし、難病の病態解明・治療法開発のためには「軽症から重症者まで遍くデータを集める」ことが重要とされ、軽症患者データが漏れてしまうことは由々しき事態です。一方、限られた予算の中では「軽症患者に医療費助成を行う」ことは容易ではなく、さらに重症患者への支援が手薄になり、却って不公平な仕組みとなってしまいます。
そこで10月7日のワーキングでは、「難病患者支援は医療費助成にとどまるものではない。軽症患者には医療費助成ではなく、別の支援を行ってはどうか」との意見が多数出されました。例えば、嵩さやか構成員(東北大学大学院法学研究科教授)は「軽症者向けの生活支援の充実」などを検討すべきと提案。小幡純子構成員(上智大学大学院法学研究科教授)も「軽症者に対する、目に見える支援」を設けることで「データ登録」「臨個票作成」へのインセンティブを付与することが重要と強調しています。
「6要件」を満たす指定難病に罹患する患者のうち、一定の基準を満たす「重症者」には医療費助成を行い、そうでない「軽症者」には別途の支援を行う、という新たな枠組みの検討が行われる見込みです。
このテーマは「小児慢性特定疾患」児が成人になった際の移行期支援にも強く関係します。現在、0-19歳を対象とする小児慢性特定疾患は756疾患、20歳以上の成人を対象とする指定難病は333疾患となっており、「『指定難病に含まれていない小児慢性特定疾患』児が成人になった場合、医療費助成が打ち切られてしまう」という課題が指摘されているのです。
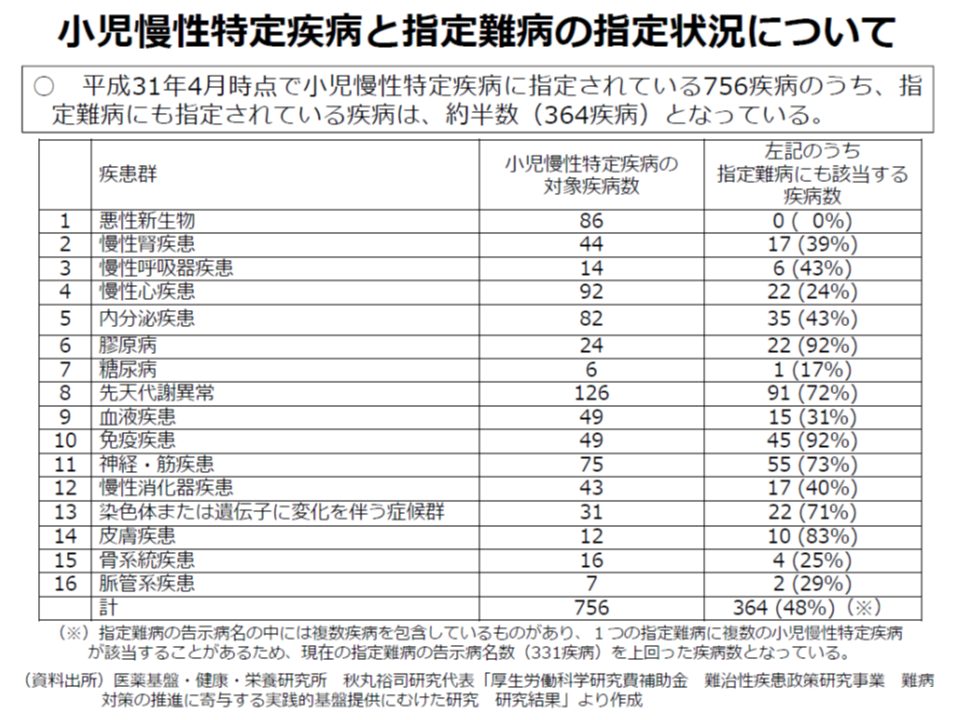
指定難病と小児慢性特定疾患の対象疾患の差異(難病等研究・医療ワーキング2) 191007
「限られたた予算の中での、資源配分の重点化を行う」という制度の趣旨に鑑みれば、前述のように「指定難病の対象疾患を小児慢性特定疾患に合わせよう」との結論をたやすく導くことはできません。このため「医療費助成とは別の支援」(例えば生活支援の充実など)を検討することの重要性をここでも認識できます。
なお、「重症度基準」については、標準化、つまり「疾病により重症度基準が厳しすぎる、緩やか過ぎるというバラつきを可能な限り排除する」方向での検討が進められています。前回会合では、井田構成員から「疾患群ごとに共通の基準を導入できる」可能性があるとの研究結果が報告されており、これを踏まえた「重症度基準の見直し」が検討されることになるでしょう。ただし、その際「従前は重症者として医療費助成を受けていたが、重症度基準見直しによる助成対象から除外される患者」が出てくると予想されます。そうした患者への配慮(経過措置など)も同時に検討することになるでしょう。
小児から成人への移行期支援、まず院内の「小児科と内科等の連携」強化を
また(2)の難病医療提供体制については、▼医療提供体制の充実(診療分野別の難病医療拠点病院の整備促進など)▼ゲノム医療の推進▼移行期医療支援体制の整備―などが論点としてあがっています。
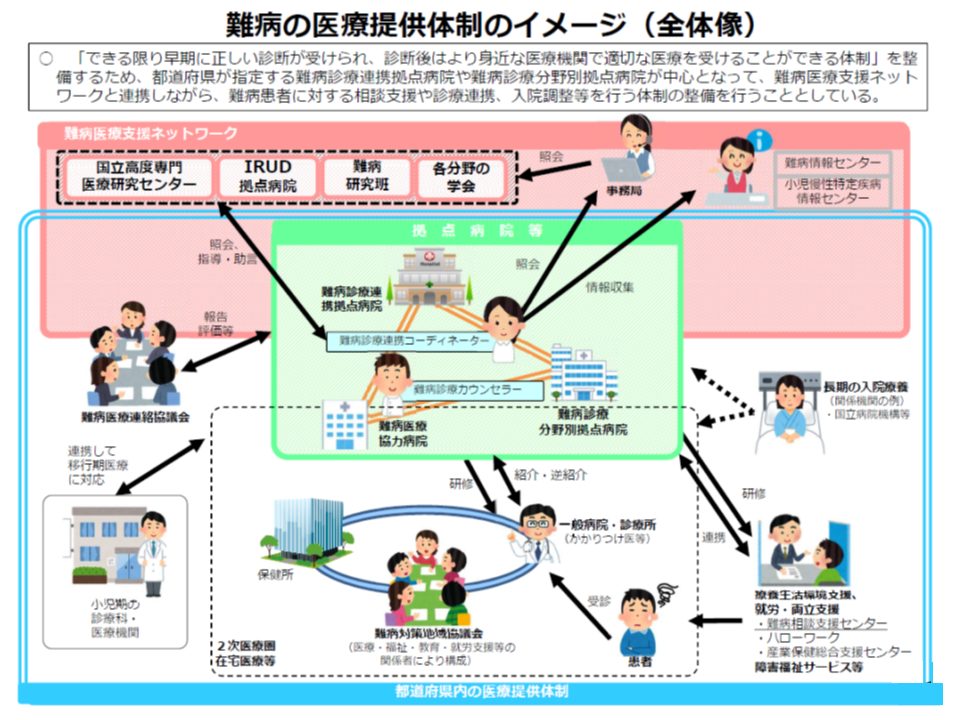
難病医療提供体制の充実イメージ(難病等研究・医療ワーキング5) 191007
10月7日のワーキングでは、このうち「移行期医療」について多くの意見が出されました。前述したように「小児慢性特定疾患」児が成人になる際、また成人を迎えて後にも「シームレスな医療」が提供される仕組みをどう構築していくかというテーマです。
「小児慢性特定疾患」児が成長するにつれ、高血圧などの小児期には少ない、新たな合併症が生じるなど、「小児期とは異なる治療」が必要となります。この点、水澤英洋構成員(国立精神・神経医療研究センター理事長)は、「まず施設内で小児科と内科などの多診療科の連携を進めることが重要である」と指摘。ただし、山野構成員は「大学病院でも多診療科の連携は容易には進まない。連携がうまくとれている病院を『移行期医療支援センター』に積極的に指定するなどの取り組みを行ってはどうか」と提案しています。
今年(2019年)4月時点で、移行期医療支援センターは▼埼玉県立小児医療センター▼千葉大学医学部附属病院▼大阪母子医療センター―の3施設とどまっており、山野構成員の提案は大きな意味を持つと考えられます。
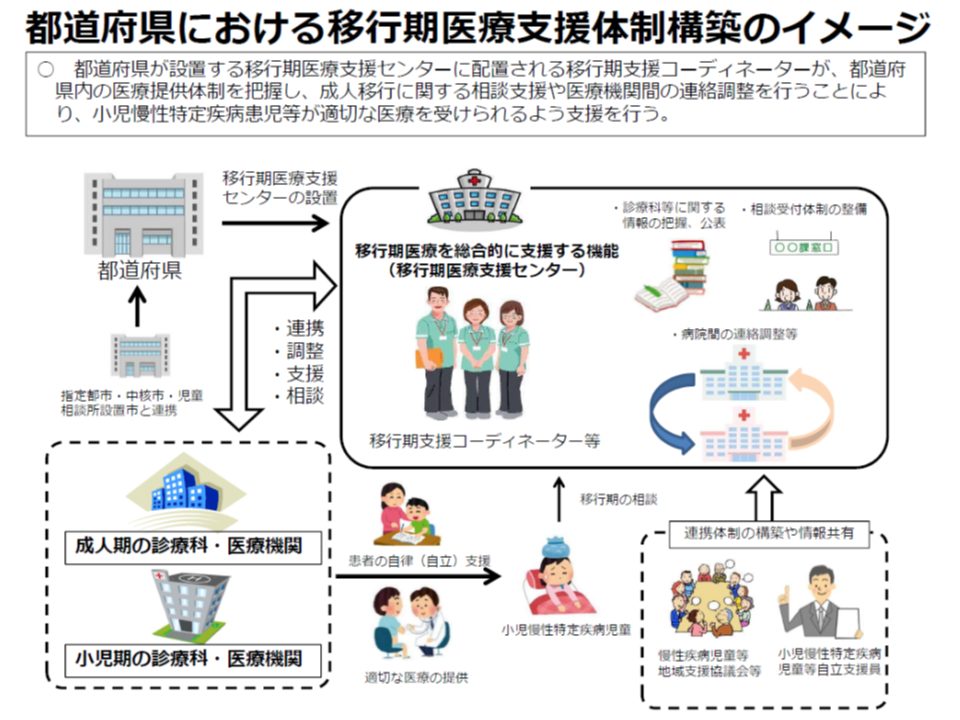
移行期医療支援体制のイメージ(難病等研究・医療ワーキング4) 191007
指定難病等のデータベース、法律で「データ収集や利活用」の根拠規定を整備すべき
さらに(3)の調査・研究に関しては、前述したとおり「軽症から重症まで遍くデータを集める」ことが極めて重要な論点となります。山野構成員は「悉皆性のある」「リアルタイム」のデータベース構築の重要性を指摘しています。
このため小幡構成員や嵩構成員らの提案する「軽症者に対する、医療費助成とは別個の支援」を行うことで軽症者データを収集しやすくする環境整備を進めるほか、前回会合では羽鳥裕構成員(日本医師会常任理事)から「がん登録法に倣い、難病等登録法を制定する必要があるのではないか」「臨個票の登録に関する医師や自治体の負担を軽減するために、オンライン登録を可能とすべきではないか(これにより迅速なデータ登録が行われ、リアルタイムのデータベース構築に近づく)」などの具体的な提案もなされています。さらに山野構成は「軽症患者にも、データに基づいた研究成果を還元することもデータ登録へのインセンティブになるのではないか」とコメントしています。
さらに、ここで重要となるのが▼指定難病患者データベース▼小児慢性疾患時等データベース―の根拠法整備などを進め、他の公的データとの連結解析を可能とすべきではないか、という点です。
保健・医療・福祉のデータを連結解析することで、新たな知見が生まれ、より効果的・効率的な医療・介護等サービス提供が可能になると期待されています。この点、厚生労働省の「医療等情報の連結推進に向けた被保険者番号活用の仕組みに関する検討会」(以下、検討会)などでは、個人単位の被保険者番号を活用して「高精度に各種のデータを個人単位で連結可能とする」仕組みに関する考えをまとめました。
ただし、▼指定難病患者データベース▼小児慢性疾患時等データベース―については、データの収集や利活用に関する規定が法律で整備されていないことから、現時点では、個人単位の被保険者番号を活用して「高精度に各種のデータを個人単位で連結可能とする」仕組みの対象となっていません。

指定難病患者データベース・小児慢性疾患児等データベースの課題(難病等研究・医療ワーキング5) 191007
確かに、指定難病患者等は極めて限られており、データ連結によって「個人特定」のリスクが高まります。しかし、効果的・効率的な医療・介護等サービス提供や、場合によっては病態解明・治療法開発の可能性もあることを考慮すれば、他のデータベース(NDB:National Data BaseやDPCデータなど)との連結解析は非常に重要な視点です。
我が国の医療情報研究の第一人者で、検討会委員でもある山本隆一参考人(医療情報システム開発センター理事長)は、10月7日のワーキングに出席し、検討会のとりまとめについて詳説するとともに、まず▼指定難病患者データベース▼小児慢性疾患時等データベース―に関するデータ収集や利活用に関する法整備(ここがデータ連結解析等の出発点となる)を検討してはどうか、と提案。今後、ワーキングや親組織(厚生科学審議会・疾病対策部会「難病対策委員会」と社会保障審議会・児童部会「小児慢性特定疾患児への支援の在り方に関する専門委員会」との合同会議)で、データベースの根拠規定整備についても議論が行われます。
【関連記事】
「難病等の登録法」制定し、軽症者データも集積すべきではないか―難病等研究・医療ワーキング
難病対策の見直し、大前提は「公平性、制度の安定性」の確保—難病対策委員会
難病の治療法開発等のため、軽症者含めた高精度データベース構築が不可欠—難病対策委員会
2020年1月に向け、難病対策・小児慢性特定疾患対策の見直しを検討―厚科審・疾病対策部会
膠様滴状角膜ジストロフィーとハッチンソン・ギルフォード症候群を2019年度から指定難病に追加—指定難病検討委員会
「MECP2重複症候群」や「青色ゴムまり様母斑症候群」など38難病、医療費助成すべきか検討開始—指定難病検討委員会
「患者申出を起点とする指定難病」の仕組み固まる、早ければ2019年度にもスタート―難病対策委員会(2)
まず指定難病と小児慢性特定疾患のデータベースを連結し、後にNDB等との連結可能性を検討―難病対策委員会(1)
患者申出を起点とする指定難病の検討、難病診療連携拠点病院の整備を待ってスタート―指定難病検討委員会
2018年度から医療費助成される指定難病は331疾患に、課題も浮上―指定難病検討委員会
特発性多中心性キャッスルマン病など6疾患、指定難病に追加へ―指定難病検討委員会
A20ハプロ不全症など61難病、新たな医療費助成対象への指定に向け検討開始—指定難病検討委員会
2017年4月から医療費助成の対象となる指定難病を24疾病追加を正式了承―疾病対策部会
2017年度から先天異常症候群や先天性肺静脈狭窄症など24疾病を指定難病に追加へ―指定難病検討委員会
先天異常症候群など24疾患を、2017年度から医療費助成の対象となる指定難病に追加―指定難病検討委員会
先天性僧帽弁狭窄症や前眼部形成異常など8疾患、指定難病として医療費助成対象に―指定難病検討委員会
先天性GPI欠損症やAADC欠損症など9疾患、医療費助成される指定難病の対象へ―指定難病検討委員会
神経系や血液系などの領域別に指定難病の追加検討を開始、年内告示を目指す―指定難病検討委員会
医療費助成の対象となる指定難病、早ければ年内にも対象疾病を再び拡大―指定難病検討委員会
7月から医療費助成となる196の指定難病を正式決定―厚科審の疾病対策部会
医療費助成の指定難病196を5月に告示へ―指定難病検討委員会
医療費助成の指定難病を概ね決定、胆道閉鎖症など7月から約200疾病
先天性ミオパチーや筋ジストロフィーなど41疾病、7月から指定難病へ―厚労省検討会
難病医療支援ネットワーク、都道府県の拠点病院と専門研究者との「橋渡し」機能も担う―難病対策委員会
難病診療連携の拠点病院を支援する「難病医療支援ネットワーク」に求められる機能は―難病対策委員会
小児慢性疾患患者の成人期医療への移行支援体制、都道府県ごとに柔軟に整備―難病対策委員会
患者や家族が指定難病の申請を可能とする仕組み、大枠固まる—難病対策委員会
患者起点で、医療費助成対象となる指定難病へ申請できる仕組みの整備へ―指定難病検討委員会
2017年4月から医療費助成の対象となる指定難病を24疾病追加を正式了承―疾病対策部会
4月から入院患者の食事負担が増額となるが、指定難病患者などでは据え置き―厚労省
指定難病患者の「高額療養費算定基準」とレセプトへの「特記事項」への記載を整理―厚労省
難病対策の基本方針、16年度中に代表的な疾病に対する医療提供体制モデル構築―厚労省
「個人単位の被保険者番号」活用した医療等情報の紐づけ、まずNDBや介護DBを対象に―厚労省・医療等情報連結仕組み検討会
医療・介護等データ連結、「医療の質」向上と「個人特定リスク」上昇とのバランス確保を―厚労省・医療等情報連結仕組み検討会
個人単位の被保険者番号を活用した医療等情報を連結、具体的な仕組みの検討スタート―厚労省・医療等情報連結仕組み検討会
医療等のデータ連結において、個人の紐づけは「個人単位の被保険者番号」を基軸に―医療情報連携基盤検討会
医療情報ネットワークの2020年度稼働に向け、2018年夏までに「工程表」作成―医療情報連携基盤検討会
2021年3月からマイナンバーカードに「保険証機能」付与、既存保険証が使えなくなる訳ではない―社保審・医療保険部会
オンライン資格確認や支払基金支部廃止などを盛り込んだ健保法等改正案―医療保険部会
被保険者証に個人単位番号を付記し、2021年からオンラインでの医療保険資格確認を実施―医療保険部会
国民健康保険、より高所得者な人に負担増を求めるべきか―医療保険部会
超高額薬剤等の保険収載、薬価制度だけでなく税制等も含め幅広い対応を―社保審・医療保険部会
NDB・介護DBを連結し利活用を拡大する方針を了承、2019年の法改正目指す―社保審・医療保険部会(2)
健康寿命延伸に向け、「高齢者の保健事業」と「介護予防」を一体的に実施・推進―社保審・医療保険部会(1)
2020年度中に、医療保険のオンライン資格確認を本格運用開始―社保審・医療保険部会
地域別診療報酬には慎重論、後期高齢者の自己負担2割への引き上げも検討—医療保険部会
「健康寿命の増加>平均寿命の増加」目指し、健康・医療・介護データの利活用等を推進―未来投資会議
骨太方針2019を閣議決定、給付と負担の見直し論議を先送りするなど「形骸化」著しい
追加的な補助金、診療報酬の加算・減算により病床機能の再編や病床削減を進めよ―経済財政諮問会議で有識者議員
入院日数の短縮、病床ダウンサイジングを支援し、医療費の地域差縮小を―経済財政諮問会議で有識者議員
病床過剰地域で「ダウンサイジング」が進むよう、効果的な方策を検討せよ―経済財政諮問会議
少額外来での受診時定額負担、民間医療機関への機能転換命令権など改めて提唱―財政審
NDB・介護DBの連結方針固まる、「公益目的研究」に限定の上、将来は民間にもデータ提供―厚労省・医療介護データ有識者会議
NDB・介護DBの連結運用に向け、審査の効率化、利用者支援充実などの方向固まる―厚労省・医療介護データ有識者会議
NDB・介護DBの連結、セキュリティ確保や高速化なども重要課題―厚労省・医療介護データ有識者会議
NDB・介護DBからデータ提供、セキュリティ確保した上でより効率的に―厚労省・医療介護データ有識者会議
NDB・介護DBの利活用を促進、両者の連結解析も可能とする枠組みを―厚労省・医療介護データ有識者会議
NDB・介護DB連結、利活用促進のためデータベース改善やサポート充実等を検討—厚労省・医療介護データ有識者会議





