医師から他職種へのタスク・シフティング、「業務縮減効果大きく、実現しやすい」業務から検討―医師働き方改革タスクシフト推進検討会
2019.10.24.(木)
医師の働き方改革で注目される「医師から他職種へのタスク・シフティング(業務移管)」については、業務内容を精査し、「医師の業務縮減効果」が大きく、かつ「実現しやすい」業務・行為を抽出し、そこを中心に具体的な移管方策(移管に向けたハードル・課題の解消や、法令改正など)を検討していくべきである―。
こういった議論が、「医師の働き方改革を進めるためのタスク・シフト/シェアの推進に関する検討会」(以下、検討会)で始まりました。
年内(2019年内)に一定の結論を出し、必要があれば法改正等につなげますが、その後も中長期的な課題について検討を進めます。注目される「ナース・プラクテイショナー」創設については「将来的な検討課題」に位置付けられました。

10月23日に開催された、「第1回 医師の働き方改革を進めるためのタスク・シフト/シェアの推進に関する検討会」
目次
現行法令で他職種実施が可能か、業務移管には法改正が必要かなどを整理
厚生労働省の「医師の働き方改革に関する検討会」が3月末(2019年3月末)に報告書をとりまとめ、次のような方針を明確にしました。
▽2024年4月から「医師の時間外労働上限」を適用し、原則として年間960時間以下とする(すべての医療機関で960時間以下を目指す)【いわゆるA水準】
▽ただし、「3次救急病院」や「年間に救急車1000台以上を受け入れる2次救急病院」など地域医療確保に欠かせない機能を持つ医療機関で、労働時間短縮等に限界がある場合には、期限付きで医師の時間外労働を年間1860時間以下までとする【いわゆるB水準】
▽また研修医など短期間で集中的に症例経験を積む必要がある場合には、時間外労働を年間1860時間以下までとする【いわゆるC水準】
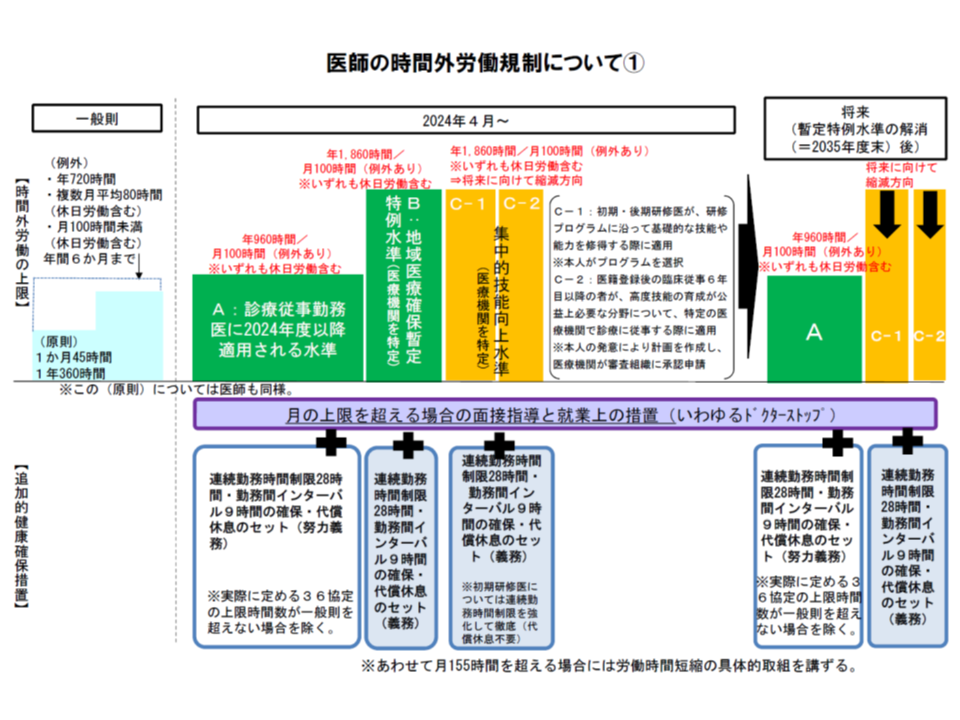

こうした時間外労働上限の遵守を可能とするため、今後、すべての医療機関で「労務管理の徹底」(いわゆる36協定の適切な締結など)や「労働時間そのものの短縮」を強力に進めていくことが求められます。
労働時間の短縮については、例えば▼「医師免許を保有していなくとも実施可能な業務」を他職種に移管し、医師は「医師でなければ実施できない業務」に特化する(タスク・シフティング)▼特定の医師に集中している業務を、より多くの医師で分担する(タスク・シェアリング)―ことが考えられます。
この点、厚労省は、今夏(2019年6-7月)に30の医療関係団体から、「医師側は、どういった業務・行為を他職種に担ってほしい、また担ってもらると考えているのか」「他職種は、どういった業務・行為を担えると考えているのか」についてヒアリング。そこでは、6分野・286の業務・行為が「医師から他職種にタスク・シフティングできる可能性がある」との意見が出されました(ヒアリングに関する記事はこちらとこちらとこちら)。

ヒアリングで示されたタスク・シフティングの可能性のある6分野(医師働き方改革タスクシフト推進検討会 191023)
検討会では、今後、6分野・286の業務・行為について、現行制度の下で(1)実施可能である業務(2)実施可能か否かが明確に示されていない業務(3)実施できないが、実務的には十分実施可能で法改正等を行えば実施可能となる業務―に区分けし、タスク・シフティングの可能性や課題を探っていく方向を確認しました。
(1)の「現行制度下で実施可能な業務」については、その旨を明確にするとともに、「なぜ医師以外の他職種による実施が進まないのか」を探り、障壁解消策を検討することになります。
また(2)の「現行制度下で実施可能か否かが明確に示されていない業務」については、その内容を精査し、法令の解釈等を明確化する方向で検討が行われます。
さらに(3)の「実施できないが、実務的には十分実施可能で法改正等を行えば実施可能となる業務」については、法改正の必要性や改正内容などを議論していくことになります。
2024年4月から医師の時間外労働上限規制、優先順位つけたタスク・シフティング論議を
この点、10月23日の検討会では、多くの構成員から「議論の優先順位付けが重要である。議論が拡散してはいけない」との考えが示されました。上述のとおり、2024年4月から「すべての勤務医に新たな時間外労働上限が適用され、これに違反した場合に罰則が適用される」こととなるため、早急に実効性のあるタスク・シフティング方策を固め、医療現場で進める必要があるためです。
また、タスク・シフティングの「実効性」「効果」に着目すべきとの指摘も出ています。権丈善一座長代理(慶應義塾大学商学部教授)は、「医師の業務量縮減時間」を効果指標とし、「どの業務をタスク・シフティングすると、医師の業務時間がどの程度減少するのか」という点を頭に置きながら検討を進める必要があると強調。
また裵英洙構成員(ハイズ株式会社代表取締役)も、「医師の業務量縮減効果」と「実行のしやすさ」の2軸を据え、「実行しやすく、かつ効果の大きな業務・行為」から具体的なタスク・シフティング方策を検討すべきと提案。その際、▼業務を引き受ける職種側の能力・意欲▼各職種の「この業務を担いたい」「この業務は自ら担いたい」といった意識▼業務を引き受ける職種側の余力―という3点も考慮する必要があると指摘しています。各職種が歓迎しないタスク・シフティングでは、仕組みが構築されたとしても現場に実効性はなく、また「業務を引き受ける職種側」に余裕がなければ、医師からのタスク・シフティングで当該職種がパンクしてしまうためです。裵構成員は、「タスク・シフティングを進める中で、業務縮減効果を測定するための『定点観測』の仕組みを予め設けておくべき」とも提案しています。
また、今村聡構成員(日本医師会副会長)も「効果(縮減時間)のデータに基づく議論をしなければ抽象論で終わってしまう」と指摘。併せて「診療科によって医師の業務量は大きく異なる。過重労働が指摘される救急などに重点化して議論を進めてはどうか」とも提案しています。
上記の(1)-(3)の区分けを行った後に、「実行のしやすさ」「効果の大きさ」に着目した精査を行い、具体的なタスク・シフティング方策を練っていくことになりそうです。もっとも、「業務時間縮減効果」のエビデンス構築は相当難しく、厚労省がどのような形で「効果」を示すのかが気になります。
医療安全の確保、国民の理解・納得、現場職種の不安解消も重要視点
さらに、検討にあたって「医療安全・医療の質の確保」「患者・国民の理解・納得」という視点が重要との意見も今村構成員や秋山智弥構成員(岩手医科大学看護学部特任教授)、釜萢敏構成員(日本医師会常任理事)ら多数の構成員から出ています。例えば、「教育・研修」などを充実させ、医療安全等を確保。さらに、「これまでもっぱら医師が行ってきた業務・行為であるが、他職種が実施することになった。もちろん医療安全は十分に確保している。安心して医療を受けてほしい」という点を患者・国民に丁寧に説明し、理解・納得してもらうというプロセスを疎かにはできません。
関連して裵構成員は、「タスク・シフティングを進める過程で、医療現場には様々な混乱が生じる。それをうまく解決してあげられる仕組み、例えば『他職種向けの相談窓口』のようなものも検討する必要がある」と提案しました。同じ職種であっても、経験・スキル・意識には大きな差があり、「この業務を担ってほしい」と依頼された際に戸惑いが生じる場面が少なからず出てくるでしょう。職種によっては、1つの病院に少人数しか配置されておらず(1人だけというケースもある)、「誰に相談すればよいのか」と悩んだ折に、相談し、助言を得られる場があれば、タスク・シフティングが円滑に進むと考えられます。
特定行為研修を修了した看護師の「さらなる養成」も重要テーマ
タスク・シフティング先の1職種として大きな注目を集めるのが「特定行為研修を修了した看護師」です。
特定行為に係る研修(特定行為研修)を修了した看護師は、医師・歯科医師の包括的指示の下で、手順書(プロトコル)に基づいて38行為(21分野)の診療の補助(特定行為)を実施することが可能になります。
ただし、これまでに特定行為研修を修了した看護師は1000名程度にとどまっており、さらなる養成の推進が期待されます(厚労省は「2025年度までに10万人の研修修了者を養成する」目標を立てている、関連記事はこちら)。
このため、厚労省は、例えば研修プログラムの精査(重複の削減など)や、▼在宅・慢性期領域▼外科術後病棟管理領域▼術中麻酔管理領域▼救急医療—の4領域において特定行為研修をパッケージ化する、ことなどにより研修を受ける看護師の負担、看護師を送り出す医療機関等の負担を軽減し、「より特定行為研修を受講しやすくする取り組み」を推進。日本病院会や外科系学会、特定機能病院も「積極的に特定行為研修を実施する」姿勢を強く打ち出しています(自院が指定研修施設となれば、当該病院の看護師が、看護業務に携わりながら特定研修を受講することが可能となる)。
特定行為研修の推進方策は、医道審議会・保健師助産師看護師分科会の「看護師特定行為・研修部会」で議論されますが、検討会委員も大きな期待を寄せており、木澤晃代構成員(日本大学病院看護部長)は「e-ラーニングなども活用した研修の多様化」によって、特定行為研修受講のハードルが下がるとの考えを示しています。
関連して、猪口雄二構成員(全日本病院協会副会長)は、「一般の看護師が、一つ一つ医師の指示を仰がずとも実施可能な業務・行為があるはずだ。その点を明確にすることも重要である」と指摘。秋山構成員も「『判断』を含めてタスク・シフティングを進める必要がある。さもなければ医師の負担は軽減しない」との考えを示しました。
ナース・プラクテイショナー創設論議は「将来の検討課題」
なお、「特定行為研修を修了した看護師」は、医師・歯科医師の包括的指示の下でプロトコルに沿って一部の医行為を実施できますが、「医師の指示を待たず、自身の判断で一定の医行為を実施できる看護師」(ナース・プラクテイショナー、NP)の制度創設を求める声も少なくありません。日本看護協会はもちろん、外国の病院で研鑽を積み「NPの医療現場での活躍」を目のあたりにした医師や、そうした医師が加入する学会からもNP創設に期待を寄せる声が出ています。
検討会でも、齋藤訓子委員らから「特定行為研修には限界が見えてきている。NP創設に向けた検討も行うべき」旨の要望が強くだされています。しかし、特定行為研修制度創設にも深く関わった永井良三座長(自治医科大学学長)は、「特定行為研修を修了した看護師は、まだ1000名程度しか養成されておらず、限界も課題も十分には見えてきていない。まずは、特定行為研修を修了した看護師の養成を強力に推進する必要がある」と述べ、「NP創設等は将来の検討課題にとどめる」考えを示しました。
ところで、「救急救命士」の業務範囲等拡大については、すでに厚労省の「救急・災害医療提供体制等の在り方に関する検討会」で議論が始まっています(こちらの関連記事も)。
救急救命士については、救急救命士法第44条第2項で「救急用自動車等『以外』の場所においてその業務を行ってはならない」(ただし、医療機関への搬送のため重度傷病者を救急用自動車等に乗せるまでの間において救急救命処置を行うことが必要と認められる場合を除く)と業務場所が限定されていますが、法改正等を行い「一定の訓練等を受けた救急救命士が、救急医療の現場、つまり医療機関等で一定の業務を行うことが可能となれば、医師等の負担を軽減できるのではないか」と期待されているのです。これは救急救命士のセカンドキャリア構築にもつながります。
この点、すでに議論が積み重ねられている「救急・災害医療提供体制等の在り方に関する検討会」で必要な検討を行い、その結果を「医師の働き方改革を進めるためのタスク・シフト/シェアの推進に関する検討会」に報告する形がとられます。類似の議論を2つの検討会で進めることは、極めて非効率なためです。
【関連記事】
現行制度の整理・明確化を行うだけでも、医師から他職種へのタスク・シフティングが相当進む―厚労省ヒアリング
医師から他職種へのタスク・シフティング、特定行為研修推進等で医療の質担保を―厚労省ヒアリング
フィジシャン・アシスタント(PA)等、医師会は新職種創設に反対するも、脳外科の現場医師などは「歓迎」―厚労省
高度技能習得や研修医等向けのC水準、「技能獲得のため長時間労働認めよ」との医師の希望が起点―医師働き方改革推進検討会(2)
地域医療確保に必要なB水準病院、機能や時短計画、健康確保措置など7要件クリアで都道府県が指定―医師働き方改革推進検討会(1)
2021年度中に医療機関で「医師労働時間短縮計画」を作成、2022年度から審査―医師働き方改革推進検討会(2)
長時間勤務で疲弊した医師を科学的手法で抽出、産業医面接・就業上の措置につなげる―医師働き方改革推進検討会(1)
1860時間までの時間外労働可能なB水準病院等、どのような手続きで指定(特定)すべきか―医師働き方改革推進検討会
医師・看護師等の宿日直、通常業務から解放され、軽度・短時間業務のみの場合に限り許可―厚労省
上司の指示や制裁等がなく、勤務医自らが申し出て行う研鑽は労働時間外―厚労省
医師働き方の改革内容まとまる、ただちに全医療機関で労務管理・労働時間短縮進めよ―医師働き方改革検討会
看護師の特定行為研修、新たに「救急領域」をパッケージ研修に追加―看護師特定行為・研修部会
倉敷中央病院など21機関を「看護師に特定行為研修を実施する機関」に追加、40都道府県で134機関が指定済―厚労省
相澤病院など26機関を「看護師に特定行為研修を実施する機関」に追加、39都道府県で113機関が指定済―厚労省
看護師に特定行為研修を実施する機関、34都道府県・69機関に―厚労省
看護師特定行為研修、▼在宅・慢性期▼外科術後病棟管理▼術中麻酔―の3領域でパッケージ化―看護師特定行為・研修部会
看護師の特定行為研修、「在宅」や「周術期管理」等のパッケージ化を進め、より分かりやすく―看護師特定行為・研修部会
日病が「特定行為研修を修了した看護師」の育成拡大をサポート―日病・相澤会長(2)
医師の働き方改革に向け、特定行為研修修了看護師の拡充や、症例の集約など進めよ―外保連
ナース・プラクティショナーの活動で在院日数短縮や死亡率低下など「医療の質」向上―日看協
自身の判断で医行為を実施できる看護師「ナース・プラクティショナー」創設に向け検討を始めよ―日看協
救急救命士の業務場所・範囲の拡大に向けた検討進む、病院救急車の活用も重要論点―救急・災害医療提供体制検討会(2)
救急救命士の業務場所、法改正によって「医療機関」にも拡大してはどうか―救急・災害医療提供体制検討会





