看護師特定行為研修、▼在宅・慢性期▼外科術後病棟管理▼術中麻酔―の3領域でパッケージ化―看護師特定行為・研修部会
2018.12.10.(月)
▼在宅・慢性期領域▼外科術後病棟管理領域▼術中麻酔管理領域—の3領域について、特定行為研修を「パッケージ」化し、併せて研修内容を精錬して研修時間等を短縮。特定行為研修を受けやすくする―。
12月6日に開催された医道審議会・保健師助産師看護師分科会の「看護師特定行為・研修部会」(以下、部会)で、こういった方針が概ね了承されました(関連記事はこちらとこちら)。
年明け(2019年)3月に改正省令・通知を施行し、2020年4月から「領域別パッケージ研修」がスタートします。

12月6日に開催された、「第19回 医道審議会 保健師助産師看護師部会 看護師特定行為・研修部会」
目次
特定行為研修の更なる推進に向け、在宅等領域で「必要な特定行為」をパッケージ化
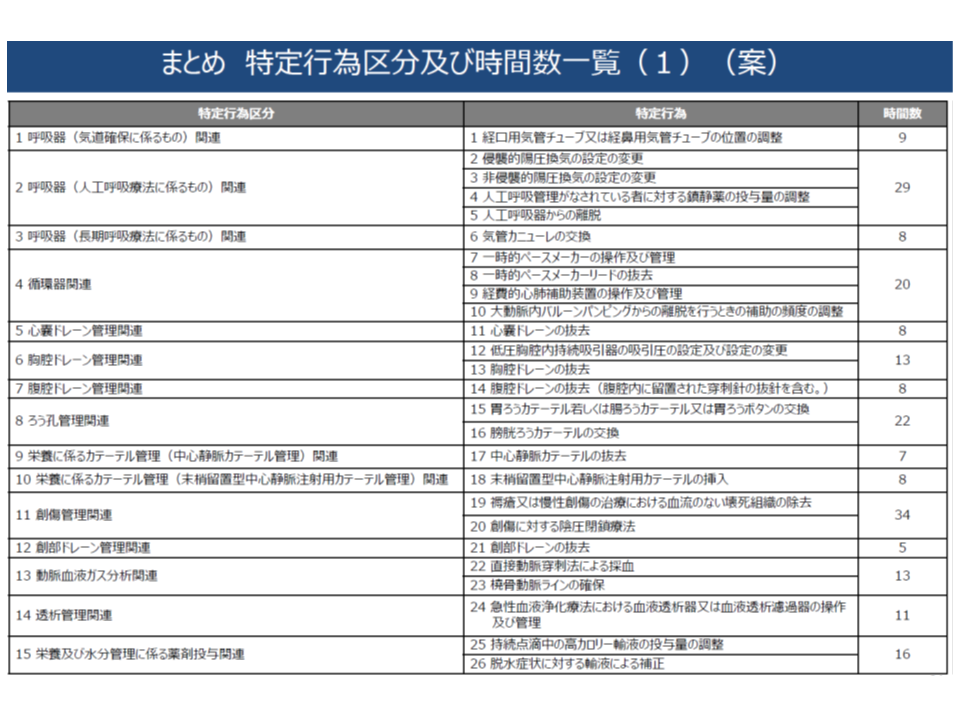
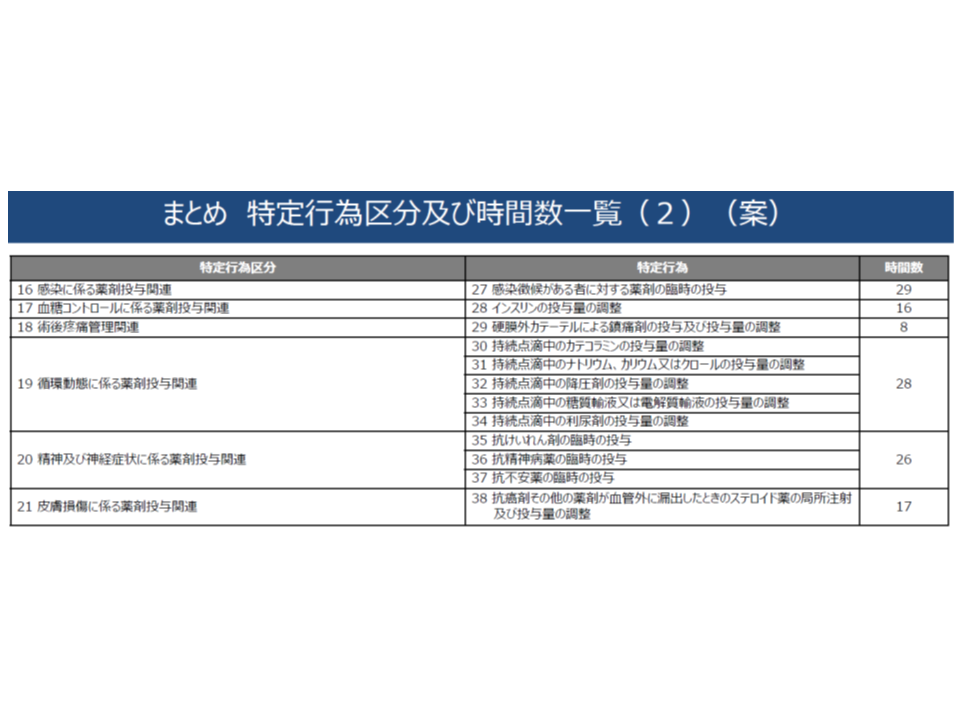
一定の研修(特定行為に係る研修、以下、特定行為研修)を受けた看護師は、医師・歯科医師の包括的指示の下で、手順書(プロトコル)に基づいて38行為(21分野)の診療の補助(特定行為)を実施することが可能になります。

この制度については、来年(2019年)に必要な見直しを行うこととなっていますが、「2025年度までに10万人の研修修了者を養成する」目標に対して、実績は「2018年3月時点での研修修了者は1006名」にとどまっており、「制度のさらなる推進」が重要な制度改正に向けた視点の1つに据えられました。
特定行為研修制度の推進にあたって、部会では「在宅や術後管理といった領域別に、特定行為研修をパッケージ化する」方向が検討されていました。たとえば在宅医療(訪問看護)の領域で求められる行為をまとめ、それに向けた研修を一連の研修プログラムとしてパッケージ化することで、看護師を研修に送り出す病院側にも分かりやすく(理解が進むことで協力体制が強化される)、看護師の能力向上も期待されます。あわせて、研修内容を再整理し「重複等があれば、その時間を圧縮する」ことで、研修を受ける看護師・送り出す病院の双方にとって負担軽減も図られます(関連記事はこちら)。
12月6日の部会では、この方向に沿った次のような考え方が、厚生労働省から提示されました。
(1)▼在宅・慢性期領域▼外科術後病棟管理領域▼術中麻酔管理領域—の3領域において特定行為研修をパッケージ化する
(2)共通科目を精錬化する(▼臨床病態生理学▼疾病・臨床病態概論▼医療安全学▼特定行為実践—について重複等を精査し、合計65時間の研修時間短縮を行う。例えば「疾病・臨床病態概論」では、「小児や高齢者の臨床診断・治療の特性と演習」について、「主要疾患(5疾病)の臨床診断・治療を学ぶ」カリキュラムに包含されており、この時間を短縮するなど)
(3)区分別科目における「実習」の質を担保する
(4)科目間の内容の重複等を精錬化する
まず、(1)では、3領域について患者像を想定した上で、「そうした患者に提供すべき」医療行為(特定行為)をピックアップしてパッケージ化(いわば領域別のミニマム特定行為のパッケージ)。ここに、各研修施設(大学や病院等)でオプションとなる特定行為研修を上乗せしていくイメージです。また(2)や(4)では、研修内容の中で重複等している部分を整理。さらに(3)では、「実習」を、「時間」ではなく「経験すべき症例数」として設定することで、より質の高い研修を行うことを目指しています((2)-(4)は通常の特定行為研修でも適用)。
3領域については、それぞれ、次のような内容の特定行為研修を受けることになります。
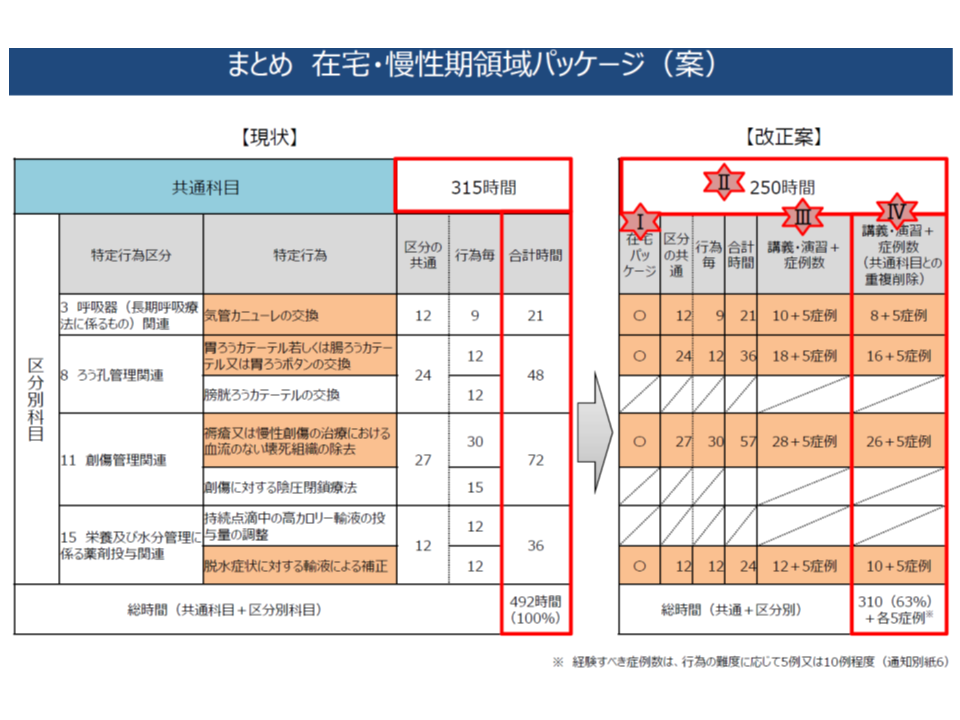
【在宅・慢性期領域】
▽想定する患者像:療養が長期にわたる、もしくは最期まで自宅・施設等で療養するような状態の患者
▽パッケージ化される特定行為:▼気管カニューレの交換▼胃瘻カテーテルもしくは腸瘻カテーテルまたは胃瘻ボタンの交換▼褥瘡または慢性創傷の治療における血流のない壊死組織の除去▼脱水症状に対する輸液による補正—の4行為(下図の橙色の行為)
▽上記(2)-(4)により、研修時間を現在の「492時間(共通科目315時間+区分別科目合計177時間)」から「310時間(共通科目250時間+区分別科目60時間)+各区分別科目の症例実習(科目によって5-10症例)」へと見直す(下図の橙色の行為の研修時間等合計)
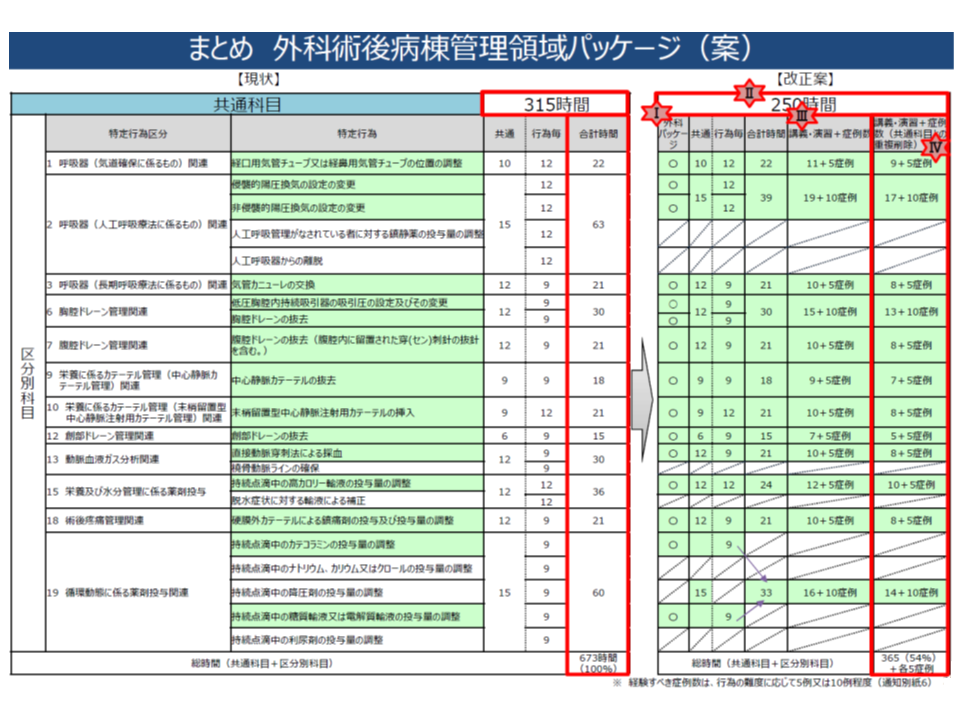
【外科術後病棟管理領域】
▽想定する患者像:一般病棟の術後管理において特別な介入を必要とする併存症が無く、標準的な外科的治療が行われた患者
▽パッケージ化される特定行為:▼経口用気管チューブまたは経鼻用気管チューブの位置調整▼侵襲的陽圧換気の設定変更▼非侵襲的陽圧換気の設定変更▼気管カニューレの交換▼低圧胸腔内持続吸引器の吸引圧の設定およびその変更▼胸腔ドレーンの抜去▼腹腔ドレーンの抜去(腹腔内に留置された穿刺針の抜針を含む)▼中心静脈カテーテルの抜去▼末梢留置型中心静脈注射用カテーテルの挿入▼創部ドレーンの抜去▼直接動脈穿刺法による採血▼持続点滴中の高カロリー輸液の投与量調整▼硬膜外カテーテルによる鎮痛剤の投与および投与量調整▼持続点滴中のカテコラミン投与量の調整▼持続点滴中の糖質輸液または電解質輸液の投与量の調整—の15行為(下図の緑色の行為)
▽上記(2)-(4)により、研修時間を現在の「673時間(共通科目315時間+区分別科目合計358時間)」から「365時間(共通科目250時間+区分別科目115時間)+各区分別科目の症例実習(科目によって5-10症例)」へと見直す(下図の緑色の行為の研修時間等合計)
【術中麻酔管理領域】
▽想定する患者像:麻酔管理の下で手術を行う術中の患者
▽パッケージ化される特定行為:▼経口用気管チューブまたは経鼻用気管チューブの位置調整▼侵襲的陽圧換気の設定変更▼人工呼吸器からの離脱▼直接動脈穿刺法による採血▼橈骨動脈ラインの確保▼脱水症状に対する輸液による補正▼硬膜外カテーテルによる鎮痛剤の投与および投与量調整▼持続点滴中の糖質輸液または電解質輸液の投与量調整—の8項目(下図の紫色の行為)
▽上記(2)-(4)により、研修時間を現在の「547時間(共通科目315時間+区分別科目合計232時間)」から「317時間(共通科目250時間+区分別科目67時間)+各区分別科目の症例実習(科目によって5-10症例)」へと見直す(下図の紫色の行為の研修時間等合計)
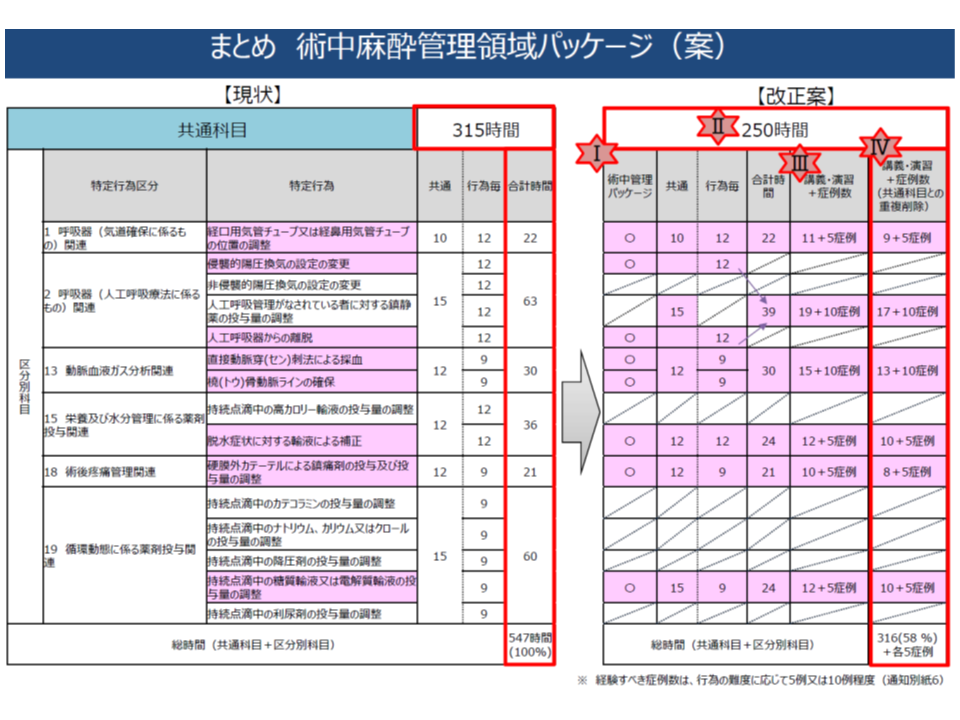
総研修時間が大幅に短くなっており、「質の担保は十分なのか」という疑問も生じますが、上記(3)のように、区分別科目の実習について、現在は「時間」で規定(○時間の実習を受けること)されている部分が、「経験症例数」での規定(○症例を経験すること)へと見直されることによる削減部分も大きく、「単純に大幅に研修時間が短くなった」と判断することはできません(例えば、「気管カニューレの交換」について、現在は、平均で「10.8時間」の実習が行われていますが、見直し後は「5症例を経験する」ことになる)。委員からは「実習に力を入れる指定研修施設では、研修時間はさほど変わらないのではないか」とのコメントも出ており、十分な研修が行われると期待されます(当然、質も確保される)。
通常研修と領域別パッケージでは、行為区分は同じでも、実施可能な行為が異なることも
3領域のパッケージでは、既存の「特定行為区分」から、各領域の患者像に沿って必要な特定行為がピックアップされ、当該特定行為の研修を受け、かつ当該特定行為を実施することできます。しかし、領域別パッケージでは、「特定行為区分」から一部の特定行為をピックアップした研修等を実施することになります。
例えば、「呼吸器(人工呼吸療法に係るもの)関連」については、通常であれば、▼侵襲的陽圧換気の設定変更▼非侵襲的陽圧換気の設定変更▼人工呼吸管理がなされている者に対する鎮静薬の投与量調整▼人工呼吸器からの離脱—という4つの特定行為が包含されており、4行為のための研修を受けた後に、医師等の包括的指示の下で、定められたプロトコルに沿って、この4つの特定行為を実施することができます。
しかし、【外科術後病棟管理領域】パッケージでは、「呼吸器(人工呼吸療法に係るもの)関連」のうち、▼侵襲的陽圧換気の設定変更▼非侵襲的陽圧換気の設定変更—の2行為がピックアップされているのみです(上図の緑色の行為を参照)。したがって、研修においても当該2行為に係る内容のみを履修し、実施可能な行為も、当該2行為に限定されます(▼人工呼吸管理がなされている者に対する鎮静薬の投与量調整▼人工呼吸器からの離脱—の2行為については、当該パッケージの中では研修を受けず、当然、特定行為として実施することはできません)。
このように、一般の特定行為研修と、領域別パッケージの特定行為研修では、同じ特定行為区分であっても、研修の内容や実施可能な特定行為が異なるケースが生じます。研修を受講する看護師は、「自身に求められている、また自身が希望する特定行為はどのようなものであるか」を、院内の医師や上席看護師等と十分に相談して、一般の特定行為研修を受けるべきか、領域別パッケージの特定行為研修を受けるべきかを判断する必要があります。
特定行為研修については、医師の働き方改革の一環として議論される「タスク・シフティング(業務移管)」先の1つとして、大きな注目を集めています。もちろん、特定行為研修は「働きながら受講する」こととなり、研修を受ける看護師自身、研修に送り出す病院側の負担も大きくなりますが、看護師自身にとっては「スキルアップ、キャリアアップ」(関連記事はこちら)、病院にとっては「魅力ある職場環境の整備」といった大きなメリットもあります。積極的な参画が望まれます(関連記事はこちらとこちらとこちらとこちら)。
領域別パッケージなどの特定行為研修、2020年4月以降にスタート
こうした「領域別パッケージ」の設定や、共通科目・区分別科目の重複整理などの考え方については、文言の整理を求める注文こそついたものの、部会では概ねの了承が得られました。最終的な文言は、厚労省と桐野髙明部会長(東京大学名誉教授)で整理されます。
厚労省は、上記の見直し内容に沿って、特定行為研修制度に関連する厚労省令や通知を年明け(2019年)3月以降に改正。その後、指定研修機関で研修プログラム等を整備し、2020年2月から指定等を進め、同年(2020年)4月から「領域別パッケージ」による特定行為研修がスタートします。
なお、3領域以外についても、「領域別のパッケージが必要か否か」が来年度(2019年度)以降、検討される見込みです。すでに東憲太郎委員(全国老人保健施設協会会長)からは「介護老健施設領域のパッケージを検討してほしい」との要請も出ています。
【関連記事】
看護師の特定行為研修、「在宅」や「周術期管理」等のパッケージ化を進め、より分かりやすく―看護師特定行為・研修部会
感染管理など、特定看護師配置を診療報酬算定の要件にできないか検討を—神野・全日病副会長
看護師に特定行為研修を実施する機関、34都道府県・69機関に―厚労省
看護師の行う特定行為「気管挿管」「抜管」を除く38行為に―15年10月から研修開始、医道審部会
特定行為研修、厚労省が詳細を通知―10月施行に向け
特定行為研修を包含した新認定看護師を2020年度から養成、「特定認定看護師」を名乗ることも可能―日看協
「看護師の特定行為」実施の拡大に向けて、日看協に全面協力―日慢協・武久会長
「特定行為研修を修了した看護師」のスキルアップ・地位向上に向けた協会を設立―日慢協・武久会長
特定行為研修の指定研修機関充実、研修期間中の代替職員確保などを検討せよ―日看協
DPC病院、200床以上の病床変更などの場合も「継続参加」のための審査―厚労省
勤務医の時間外労働の上限、健康確保策を講じた上で「一般則の特例」を設けてはどうか―医師働き方改革検討会
勤務医の時間外行為、「研鑽か、労働か」切り分け、外形的に判断できるようにしてはどうか―医師働き方改革検討会
医師の健康確保、「労働時間」よりも「6時間以上の睡眠時間」が重要―医師働き方改革検討会
「医師の自己研鑽が労働に該当するか」の基準案をどう作成し、運用するかが重要課題―医師働き方改革検討会(2)
医師は応召義務を厳しく捉え過ぎている、場面に応じた応召義務の在り方を整理―医師働き方改革検討会(1)
「時間外労働の上限」の超過は、応召義務を免れる「正当な理由」になるのか―医師働き方改革検討会(2)
勤務医の宿日直・自己研鑽の在り方、タスクシフトなども併せて検討を―医師働き方改革検討会(1)
民間生保の診断書様式、統一化・簡素化に向けて厚労省と金融庁が協議―医師働き方改革検討会(2)
医師の労働時間上限、過労死ライン等参考に「一般労働者と異なる特別条項」等設けよ―医師働き方改革検討会(1)
医師の働き方改革、「将来の医師の資質」なども勘案した議論を―社保審・医療部会(1)
勤務医の時間外労働上限、病院経営や地域医療確保とのバランスも考慮―医師働き方改革検討会 第7回(2)
服薬指導や診断書の代行入力、医師でなく他職種が行うべき―医師働き方改革検討会 第7回(1)
業務移管など「勤務医の労働時間短縮策」、実施に向けた検討に着手せよ―厚労省





