医師不足で病院経営が悪化、「働き改革で地域医療崩壊」と6割の病院長が推測―日病
2019.11.27.(水)
「医師不足」と「病院経営」には大きな関係があり、今後の働き方改革により「勤務医の不足により、厳しい経営を強いられる」病院が増加していくと考えられる―。
医師の働き方改革により、救急医療や産科・小児科医療からの撤退、診療の縮小など「地域医療崩壊を招く可能性がある」と6割の病院長が見ている―。
日本病院会が11月26日に公表した「2019年度 勤務医不足と医師の働き方に関するアンケート調査」結果から、こういった状況が明らかになりました(日病のサイトはこちら)。
また日病では、医師・看護師確保のために多額の費用が人材紹介会社に支払われており「一定の規制を行う時期に来ている」とも提言しています。
目次
医師不足病院の55%は赤字、働き方改革で厳しさ増すと予測
このため、すべての医療機関において「労務管理の徹底」や「労働時間の短縮」などを進める必要がありますが、とりわけ「勤務医の増員・確保」が非常に重要となってきます。そうした中で日病では、会員413病院を対象として、昨年(2018年)10-12月に▼勤務医の充足状況▼労働時間・賃金の現状▼労働基準法の遵守状況▼医師の働き方改革―についてアンケート調査を行ったものです。
調査項目・回答ともに膨大なため、いくつかポイントを絞って調査結果を眺めてみましょう。
まず「勤務医の充足状況」について、2013年4月と2018年4月とを比較すると55%の病院で「勤務医が増加」していますが、18.2%では「減少」、26.2%では「変化なし」という状況です。病床規模別にみると大規模病院では「増員」が多くなっていますが、300床未満の中小規模病院では3割程度が「減員」となっています。
また、74.2%の病院では「標榜科すべてには常勤医師を配置できていない」ことも分かりました。
さらに、「医師の充足感・不足感」について見てみると、「充足している」は10.4%にとどまり、「やや不足」46.7%、「不足」40.7%で、9割近くの病院が「不足」を感じている状況です。
「医師不足感」は、▼麻酔科▼内科▼救急科▼整形外科▼呼吸器外科―などで強いようです。
なお、「医師不足感」のある病院では、経常黒字が45.0%、経常赤字が55.0%で、日病では「勤務医不足が赤字の最大要因である」と指摘するとともに、今後の医師の働き方改革によって、医師不足がこれまで以上に顕在化することで「病院経営が非常に厳しい状況に陥る」と見通しています。
また、「医師不足」を地域で改善する手法の1つとして、「地域医療構想を推進し、病院の統合や機能集約する」ことが注目されています。この点について、52.1%の病院は「対応できる。何とか対応できる」と考えていますが、32.2%の病院は「依然として医師が不足し、対応できない」と答えています。地域全体で医療資源(医師数)が十分な地域であれば「資源集約」の効果が大きくなりますが、そもそも医療資源が圧倒的に足りていない地域では、資源の集約をしても「医師不足の状況は解消されない」ためと言えます。
医師紹介する営利企業、「規制する時期」に来ている
ただし病院も手をこまねているわけにはいかず、さまざまなルートを通じて「医師確保」に努めています。今般の調査では、▼大学医局からの派遣(90.3%)▼個人的関係(48.7%)▼人材派遣会社(37.8%)▼公募(30.8%)―などが多く活用されています。
このうち「人材派遣会社」への支払額について、日病では「2011年度調査では1病院当たり767万円、日本全国では340億円程度」と推計(今般の調査でも類似の状況)したうえで、▼勤務医不足に乗じて医療周辺産業が繁栄している▼人材斡旋会社に登録し、数か月単位で病院を渡り歩く医師も存在するという話もある―ことから、「医師・看護師等の斡旋紹介業者に対して一定の規制をかけることが必要な時期にきている」と指摘しています。
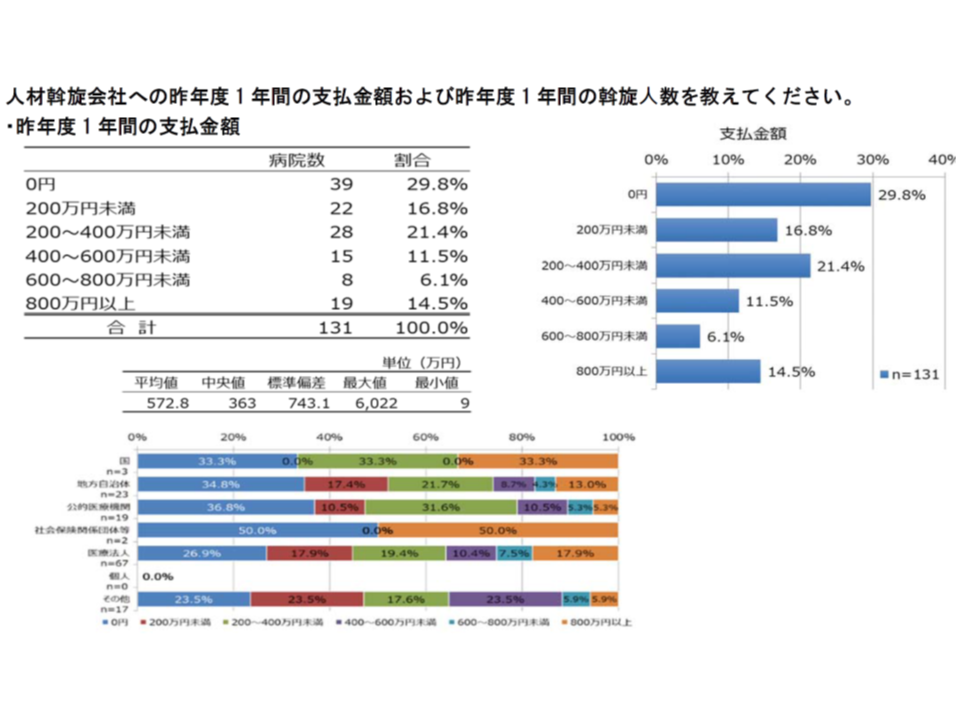
医師確保のために人材紹介企業に相当の金額を病院が支払っている(日病・働き方等調査1 191126)
医師不足の本質は、絶対数不足と偏在との両方にある
また勤務医不足の本質については、絶対数不足(偏在とのミックス含む)との声は49.4%(10.4%+39.0%)、「地域偏在・診療科偏在」(絶対数不足とのミックス含む)との声は81.6%(42.6%+39.0%)となっており、「偏在の解消こそが重要」と考える病院長が圧倒的であることが再確認できました。もっとも絶対数不足との声も半数近くあり、今後の「医師養成数」論議にどう影響するのか注目されます。
なお、偏在の要因については、▼大病院の都市集中(57.6%)▼新医師臨床研修制度(40.9%)▼都市部との文化的環境の差(33.2%)▼大学医局制度の崩壊(31.5%)―などの声があがっています。
また、医師不足解消の手立てについては、▼総合診療医の要請(78.9%)▼医療計画における医師確保対策の強化(73.6%)▼地域の外来医療機能情報の可視化(64.2%)▼医師の計画配置(63.4%)▼地域枠・地元枠の活用(63.2%)―などに期待を集まっており、「複合的な手法が重要である」と考える病院長の多いことが再確認できます。
病院の労務管理は不十分、時間外労働の平均はそれほど長くないが・・・
また「労働時間・賃金」に関して、半数近くの病院では「出退勤の確実な確認ができない」(一部から大半まで)と答えており、「病院のマネジメント体制」の充実が、2024年4月に向けて極めて大きな課題であることが浮き彫りとなっています。
こうした労務管理の課題をクリアできたとして、問題となるのが「労働時間の短縮」です。1か月の時間外労働の平均値を見ると、▼30時間未満:59.4%▼30時間以上35時間未満:12.4%▼35時間以上40時間未満:7.2%▼40時間以上45時間未満:7.5%▼45時間以上50時間未満:4.6%▼50時間以上:8.9%―となっています。
30時間未満の病院が半数を超えていますが、留意しなければならないのは「ある病院の勤務医の平均時間外労働時間」ではなく、「個々の勤務医の時間外労働時間」が重要であるという点です。病院全体での時間外労働が平均で960時間を大幅に下回っていたとしても、1人でも960時間を超える時間外労働が発生していれば、いわゆるB水準病院の指定を受けなければなりません(指定を受けずに960時間を超える時間外労働が発生すれば、それは労働基準法違反となり、悪質な場合には罰則の対象となる)(B・C水準指定等の枠組み策定に関する検討会論議の記事はこちらとこちらとこちらとこちらとこちらと こちら)。
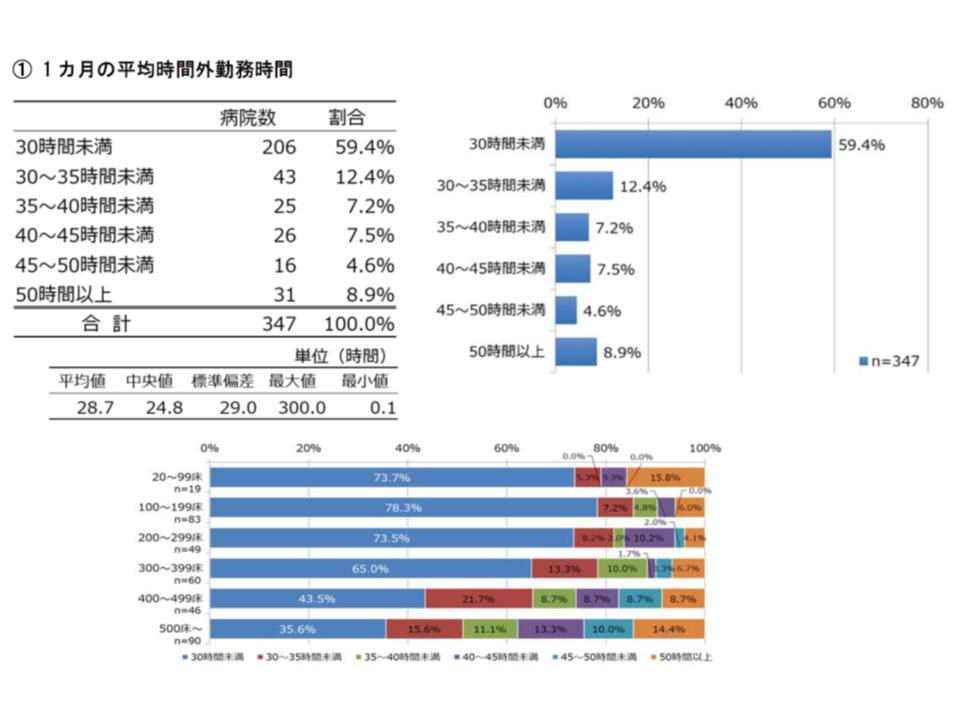
6割の病院では、平均時間外労働は1か月当たり30時間未満である(日病・働き方等調査2 191126)
労基法と医療現場の実態との間に大きな乖離
次に労基法の遵守状況を見ると、4分の1(25.4%)の病院で「労基法上の宿日直許可を受けていない」、また5分の1(20.7%)の病院では「宿日直許可を受けているか分からない」ことが明らかとなりました。また、宿日直許可を受けている病院でも、43.0%は「いつ許可を得たのか分からない」状況です。
また、宿日直勤務中に「救急医療等が頻繁に行われている」ケースも3分の1(31.6%)あり、一部(16.4%)の病院では「それが労基法に抵触する」ことを知らない状況です。
この結果を「労基法の知識がなさすぎる」と批判することは簡単ですが、「宿日直勤務中に救急医療等を頻繁に行うことがあり、それが違法であることは知っている」病院は少なくないことから、「労基法に抵触するが、地域医療、患者の生命を守るためにやむを得ない」と考えている病院が相当程度あることが分かります。日病では「現在の病院宿日直業務体制と労働基準法との乖離」にも注目すべきと指摘しています(新たな宿日直許可基準に関する記事はこちらとこちら)。
さらに、労働基準局から是正について、49.4%の病院が「是正勧告を受けたことがある」ことも分かりました。その内容はさまざまですが、▼労働時間(47.0%)▼時間外・休日等の割り増し手当(39.5%)▼時間外・休日労働(25.0%)―などが目立ちます。
病院管理者にとって、今後「労基法の知識」も非常に重要になってくるため、専門家のアドバイスを受けたり、研修を受講するなどの準備を進める必要があるでしょう。
「医師働き方改革で地域医療崩壊」と6割の病院長が見通す
さらに「医師の働き方改革」に関しては、すでに多くの病院で、▼医師事務作業補助者の増員(65.2%)▼チーム医療の推進(44.0%)▼宿直明け勤務の制限(38.0%)▼会議・カンファレンスの合理化(32.0%)―などに取り組んでいる状況も見えてきました。
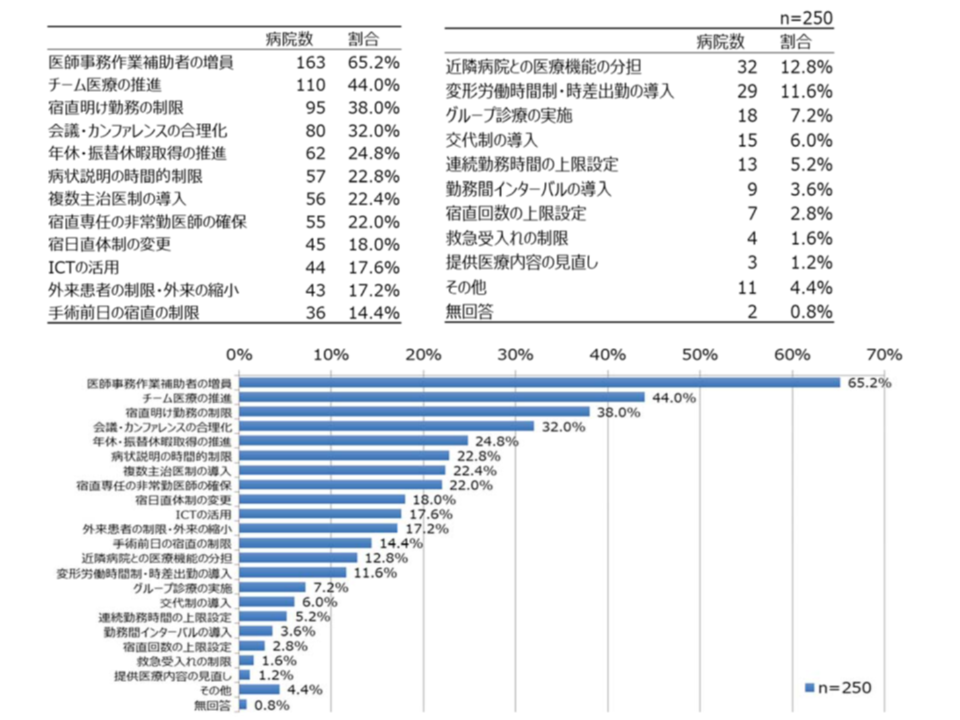
医師事務作業補助者の増員やチーム医療の推進など、働き方改革に既に着手している病院も少なくない(日病・働き方等調査3 191126)
注目される「医師から他職種へのタスク・シフティング」については、▼医師事務作業補助者(88.7%)▼看護師(81.5%)▼薬剤師(71.3%)▼臨床検査技師(53.2%)―などにとりわけ期待し、すでに業務移管を始めていることも分かりました(タスク・シフティングに関する厚労省検討会の記事はこちらとこちらとこちら)。
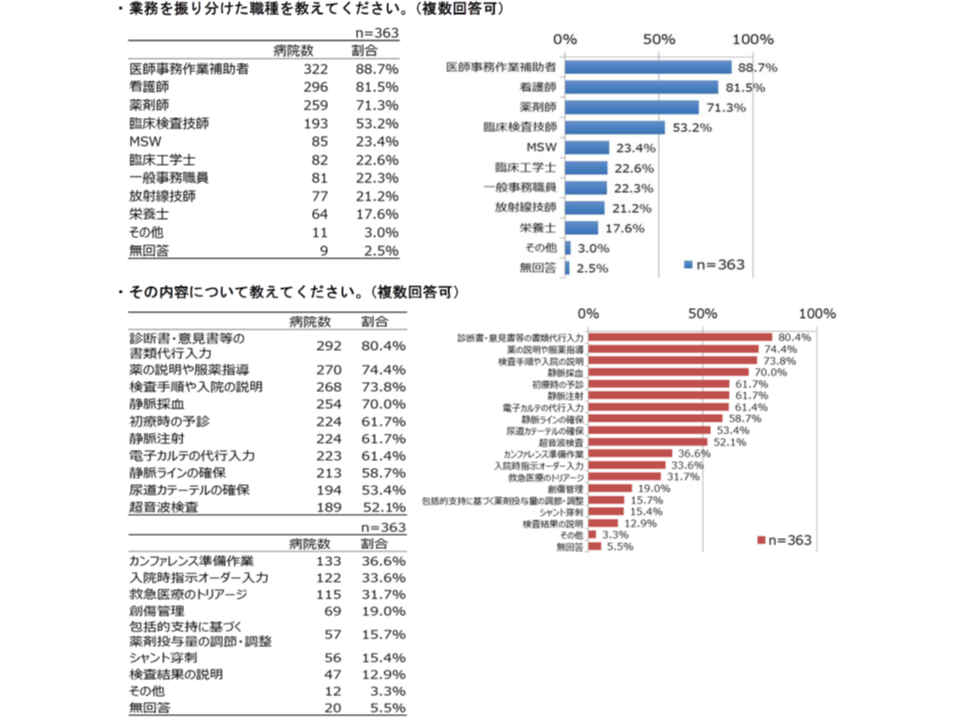
医師事務作業補助者や看護師へのタスク・シフティングが進んでいる(日病・働き方等調査4 191126)
ところで、「医師の働き方改革」によって、地域の医療提供体制が縮減・崩壊してしまうのではないかとの懸念を持つ関係者も決して少なくありません。この点、今般の調査では58.5%の病院長が「地域医療崩壊の危険性がある」と考えていることが明らかになりました。具体的には、▼救急医療からの撤退(89.0%)▼外来診療の制限・縮小(64.1%)▼病院の経営破綻(63.7%)▼産科・小児科医療からの撤退(58.6%)▼医療の質の低下(51.1%)―などを危惧する声が大きくなっています。
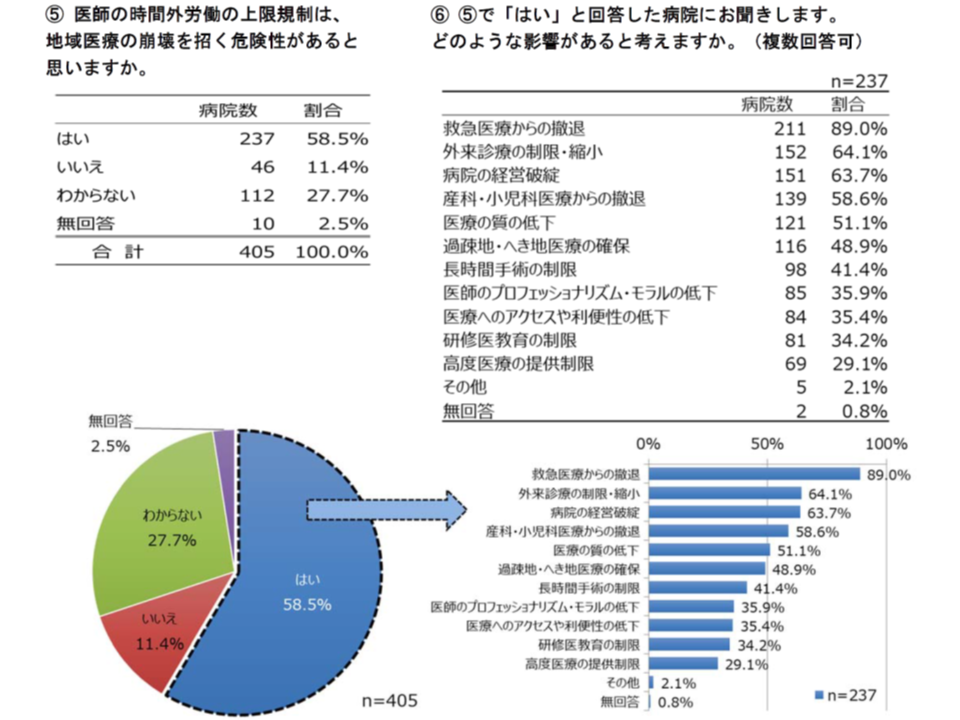
病院長の6割は、医師の働き方改革で地域医療崩壊の恐れがあると考えている(日病・働き方等調査5 191126)
一方、「医師の働き方改革」で労働環境が改善すると考えている病院は49.1%にとどまり、3割強の病院では、▼勤務医不足が解消されない▼必要な診療体制を確保できない▼医療の特殊性▼関係法令の整合性がない―などの理由から「ほとんど改善しない」と考えています。
なお、「医師の働き方改革」の診療報酬でのサポートについては、81.7%が「期待」を寄せていいます。
【関連記事】
医師から他職種へのタスク・シフティング、「B・C水準指定の枠組み」に位置付けて推進―医師働き方改革タスクシフト推進検討会
診療放射線技師による造影剤注入や臨床検査技師による直腸機能検査など、安全性をどう確保すべきか―医師働き方改革タスクシフト推進検討会
医師から他職種へのタスク・シフティング、「業務縮減効果大きく、実現しやすい」業務から検討―医師働き方改革タスクシフト推進検討会
現行制度の整理・明確化を行うだけでも、医師から他職種へのタスク・シフティングが相当進む―厚労省ヒアリング
医師から他職種へのタスク・シフティング、特定行為研修推進等で医療の質担保を―厚労省ヒアリング
フィジシャン・アシスタント(PA)等、医師会は新職種創設に反対するも、脳外科の現場医師などは「歓迎」―厚労省
B・C指定に向け、医師労働時間短縮状況を「社労士と医師等」チームが書面・訪問で審査―医師働き方改革推進検討会
高度技能習得や研修医等向けのC水準、「技能獲得のため長時間労働認めよ」との医師の希望が起点―医師働き方改革推進検討会(2)
地域医療確保に必要なB水準病院、機能や時短計画、健康確保措置など7要件クリアで都道府県が指定―医師働き方改革推進検討会(1)
2021年度中に医療機関で「医師労働時間短縮計画」を作成、2022年度から審査―医師働き方改革推進検討会(2)
長時間勤務で疲弊した医師を科学的手法で抽出、産業医面接・就業上の措置につなげる―医師働き方改革推進検討会(1)
1860時間までの時間外労働可能なB水準病院等、どのような手続きで指定(特定)すべきか―医師働き方改革推進検討会
医師・看護師等の宿日直、通常業務から解放され、軽度・短時間業務のみの場合に限り許可―厚労省
上司の指示や制裁等がなく、勤務医自らが申し出て行う研鑽は労働時間外―厚労省
医師働き方の改革内容まとまる、ただちに全医療機関で労務管理・労働時間短縮進めよ―医師働き方改革検討会
「医師働き方改革」に向けたマネジメントコスト、診療報酬で評価すべきか否かで激論―中医協総会(1)
設立母体に関係なく「地域医療提供体制の将来像の青写真」を議論することが必要―日病・相澤会長
424再検証病院の「急性期ベッド削減」に終わらせず、民間病院も踏まえた地域医療の再検証を―日病・相澤会長
「医療の質」を追求していけば、診療報酬のほうが病院を追いかけてくる―GHC15周年感謝祭(2)
厚労省の鈴木医務技監「医療機能の分化と資源集約を進め、働き方改革にも備えよ」―GHC15周年感謝祭(1)





