2018年度市町村国保医療費で1.44倍、後期高齢者で1.50倍の地域格差、不適切入院がないか確認を—厚労省
2020.1.6.(月)
2018年度の1人当たり医療費を見ると、市町村国保では最高の島根県と最低の東京都との間に1.44倍の、後期高齢者医療では最高の福岡県と最低の岩手県との間に1.50倍の格差がある―。
地域差の原因を探ると、医療費の高い地域では「後期高齢者が高い頻度で長期間入院している」ことが分かり、不要な入院の是正、ベッド数の適正化などの対策が重要である―。
厚生労働省は12月27日に2018年度の「医療費の地域差分析」を公表し、こういった状況を明らかにしました(厚労省のサイトはこちら)(前年度(2017年度)の記事はこちら、前々年度(2016年度)の記事はこちら)。
目次
市町村国保、1人当たり医療費トップは島根県、最も低い東京都の1.444倍
いわゆる団塊の世代が75歳以上の後期高齢者となりはじめるのは2022年度から。2025年度には全員が75歳以上となることから、今後、急速に医療費が増加していきます。その後、2040年度にかけて高齢者の増加ペースそのものは鈍化しますが、支え手となる現役世代人口が急速に減少していきます。「少なくなる一方の支え手」で「増加し続ける高齢者」を支えなければならないことから、公的医療保険制度の基盤は極めて脆くなっていきます。
こうした状況の中では、「医療費の伸びを我々国民の負担できる水準に抑える」(医療費適正化)ことが必要不可欠です。骨太方針(経済財政運営と改革の基本方針)では、医療費適正化の重要方策の1つとして「1人当たり医療費の地域格差を是正していく」方針を示しています(関連記事はこちら(骨太方針2019)とこちら(骨太方針2018)とこちら(骨太方針2017)とこちら(骨太方針2016))。
このため、まず「医療費の地域差がどの程度あり、その要因はどこにあるのか」を分析する必要があります。ただし、医療費は「地域の人口構成に大きな影響を受ける」点に留意しなければいけません。高齢者が多い地域では必然的に全体の医療費が高くなり、人口数で除した1人当たり医療費も高くなりますが、これを「怪しからん」と批判することはできません(高齢化=悪ではない)。そこで「1人当たり医療費の地域差」を分析するにあたっては、「地域ごとの年齢構成(高齢者割合など)の差」を補正・調整することが重要です(年齢構成を揃える形で補正する)。本稿では主に、補正・調整を行った「1人当たり年齢調整後医療費」を、市町村国保(74歳まで)と後期高齢者医療制度(75歳以上)に分けて見ていきましょう。
まず市町村国保の「1人当たり年齢調整後医療費」を見てみると、2018年度は全国平均で35万4341円で、前年度に比べて1327円・0.4%減少しました。
都道府県別に見ると、最高は島根県の44万3964円(全国平均の1.253倍)。次いで、▼山口県:43万5222円(同1.228倍)▼鹿児島県:43万2216円(同1.220倍)―と続きます。上位3位の顔ぶれ・順位は前年度(2017年度、上から山口県・島根県・佐賀県)と若干変わっています。
逆に最も低いのは東京都の30万8294円(全国平均の0.870倍)で、▼茨城県:31万1797円(同0.880倍)▼沖縄県:31万5429円(同0.890倍)―と続きます。下位3位の顔ぶれは前年度から変わっていません。
最高の島根県と最低の東京都の間には1.44倍の開きがあります。前年度(山口県と東京都の間の1.42倍)に比べてわずか(0.02ポイント)ながら地域差が拡大していることが分かります。「1人当たり医療費の高い」地域はさらに高く、「1人当たり医療費の低い」地域はさらに低くなっています。
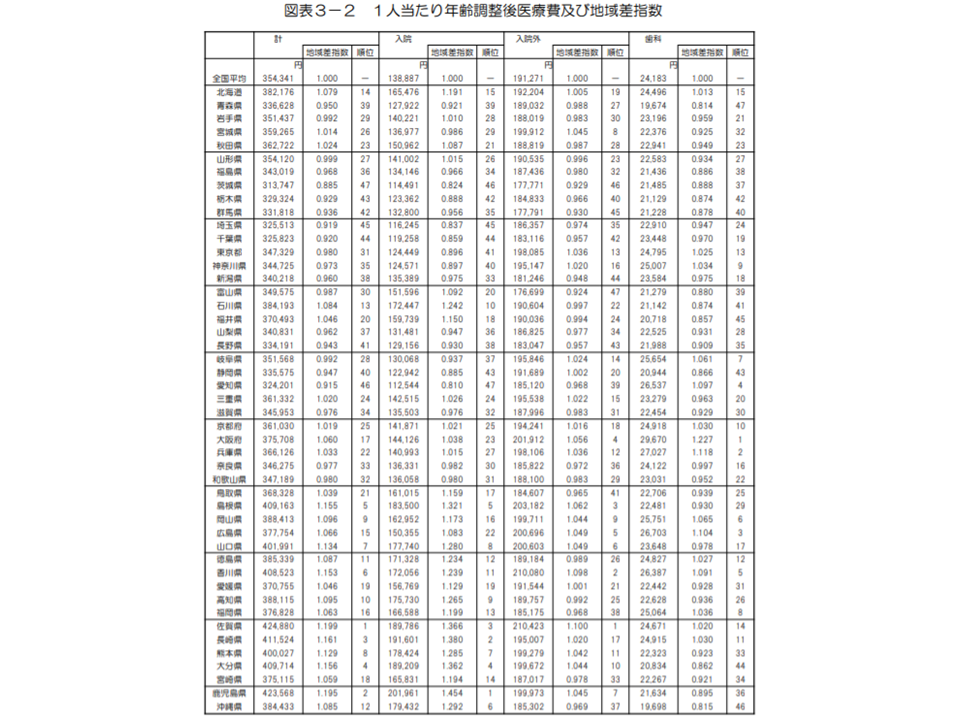
2018年度の都道府県別の国保医療費(2018年度医療費の地域差分析1 191227)
医療費の地域差を、日本地図を色分けした医療費マップで見てみると、依然として「西日本で高く、東日本で低い」(西高東低)傾向が継続していることが分かります。
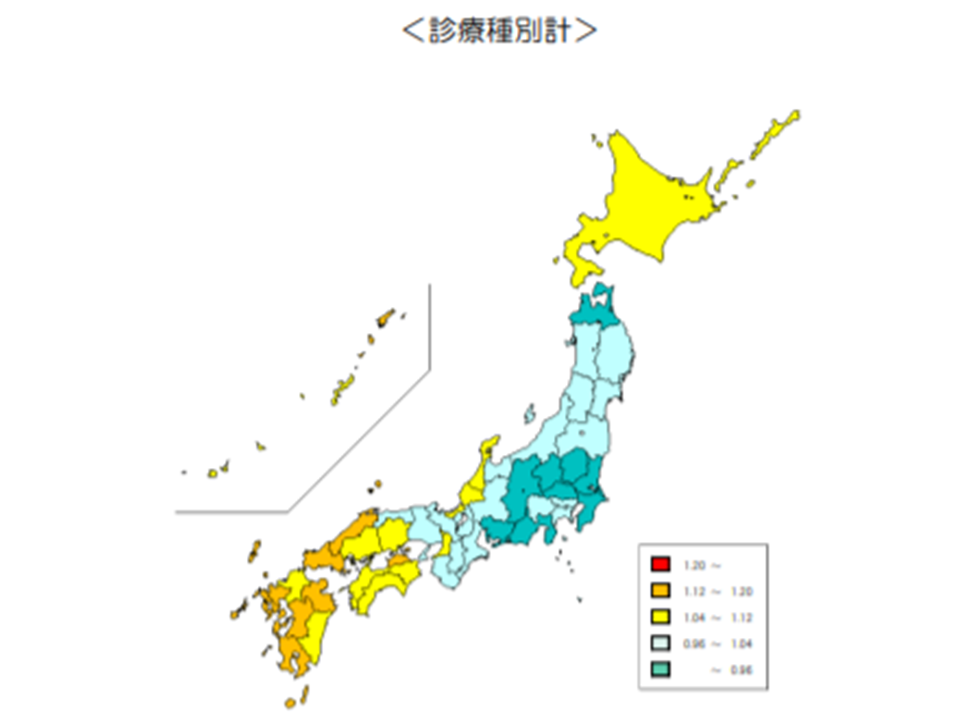
2018年度の国保医療費マップ(2018年度医療費の地域差分析2 191227)
入院医療費の地域差是正では、まず「不要かつ長期の入院」がないかの確認を
では、こうした1人当たり医療費の「地域差」はなぜ生じるのでしょう。この原因を探るには、医療費を3要素に分解することが有用です。
【1日当たり医療費】
いわば「単価」
→単価の高低の評価は容易ではありませんが、例えば「不必要な検査をしていないか」「後発医薬品の使用は進んでいるか」などを考えるヒントになります
【1件当たり日数】
一連の治療について、入院ではどれだけの日数がかかり、外来では何回(=日数)医療機関にかかるのか
→例えば、同じ疾病、同じ重症度の患者間で入院日数が大きく異なれば、「退院支援がうまく機能しているのか」などを考えるヒントになります
【受診率】
どれだけの頻度で医療機関にかかるのか
→例えば「頻回受診、重複受診がないか」などを考えるヒントになります
ここで市町村国保医療費の地域差において「入院」「入院外」「歯科」それぞれの影響度合いを見ると、「入院」の影響が大きいことが分かります。そこで、入院医療を3要素に分解して、地域差にどの要素が影響しているのか(寄与度)を見てみましょう。
入院医療費の高い地域(鹿児島県、長崎県、佐賀県など)では、▼「受診率」と「1件当たり日数」が医療費を高める方向に寄与している▼「1日当たり医療費」は医療費を低くする方向に寄与している―傾向があることが分かります(前年度と同じ傾向)。一方、入院医療費の小さな地域(愛知県、茨城県、埼玉県など)では、「『受診率』が医療費を低くする方向に寄与している」ことが分かります(やはり前年度と同じ傾向)。
これを逆方向から見ると、次のような傾向が伺えます。
▽「1日当たり医療費」と「1件当たり日数」は、医療費の高い地域では「医療費を低くする」方向に、医療費の低い地域では「医療費を高める」方向に寄与している
▽「受診率」は、医療費の高い地域では「医療費を高める」方向に、医療費の低い地域では「医療費を低くする」方向に寄与している
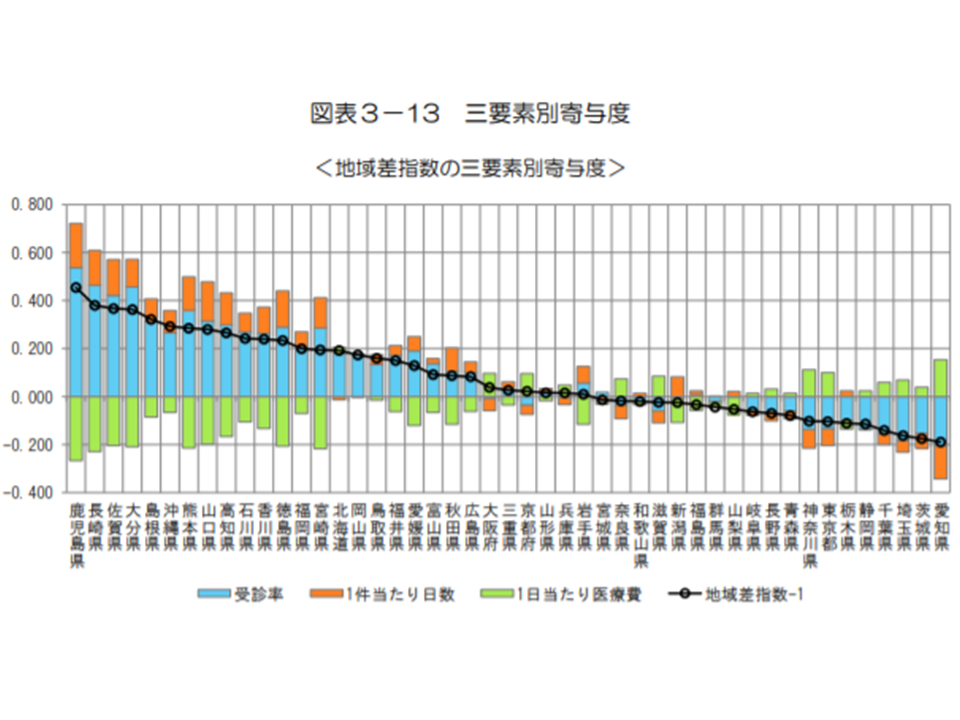
2018年度の国保入院医療費の3要素分析(2018年度医療費の地域差分析3 191227)
これらを総合すると、▼1人当たり医療費の高い地域では、高い頻度で入院し、かつ濃度の薄い医療を長期間受けている▼1人当たり医療費の低い地域では、入院の頻度が低く、かつ高濃度の医療を短期間受けている―ことが推定されます。
さらに、「不適切な入院(例えば入院の必要性がない患者を入院させる社会的入院)や「不適切な在院日数の延伸(例えば病床稼働率を維持するために、退院可能な患者を退院させない)」がないかも十分に確認する必要があります。とくに1人当たり医療費の高い地域では、この点の確認・是正が非常に重要です。
後期高齢者、1人当たり医療費トップは福岡県、最も低い岩手県の1.50倍
次に後期高齢者医療の「1人当たり年齢調整後医療費」を見てみると、2018年度は全国平均で91万995円で、前年度に比べて1万7626円・1.9%減少しました。
都道府県別に見ると、最高は福岡県の110万429円(全国平均の1.208倍)。次いで▼高知県:109万1363円(同1.198倍)▼長崎県:106万6599円(同1.171倍)―と続いています。上位3位の顔ぶれは前年度(2017年度、上から高知県・福岡県・長崎県)と同じですが、順位が変わっています。
逆に最も低いのは岩手県の73万1930円(全国平均の0.803倍)で、▼新潟県:73万4836円(同0.807倍)▼秋田県:77万2498円(同0.848倍)―と続きます。下位3位の顔ぶれは前年度から変わっていません。
最高の福岡県と最低の岩手県の間には1.50倍の開きがあります。前年度(同じく1.51倍)に比べてわずか(0.01ポイント)ながら地域差が縮小しているように見えますが、長期的に見ていく必要があります。
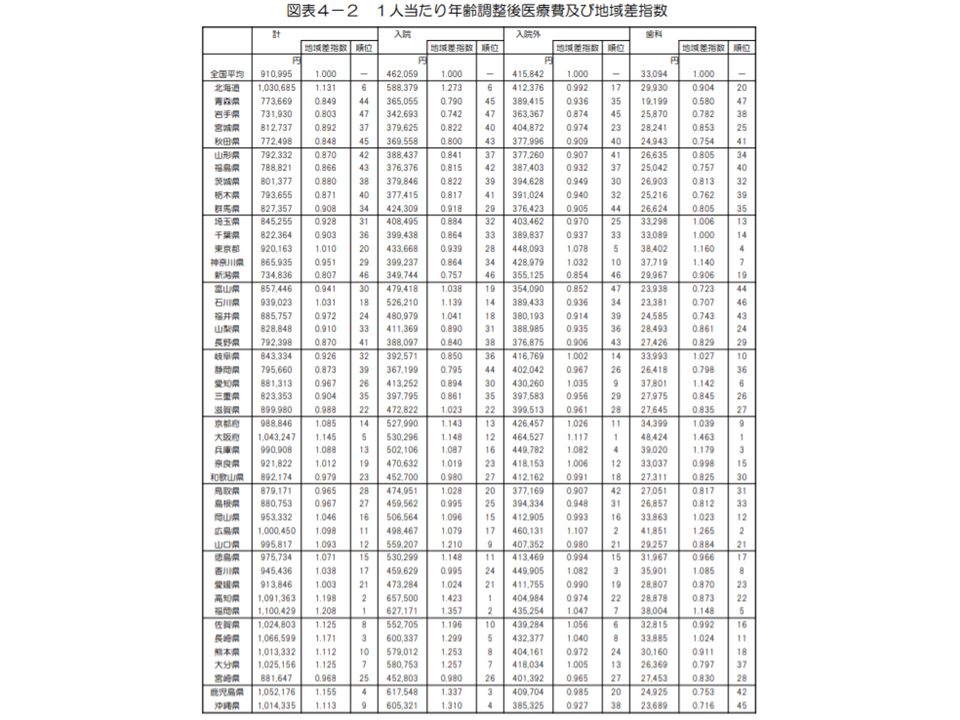
2018年度の都道府県別の後期高齢者医療費(2018年度医療費の地域差分析4 191227)
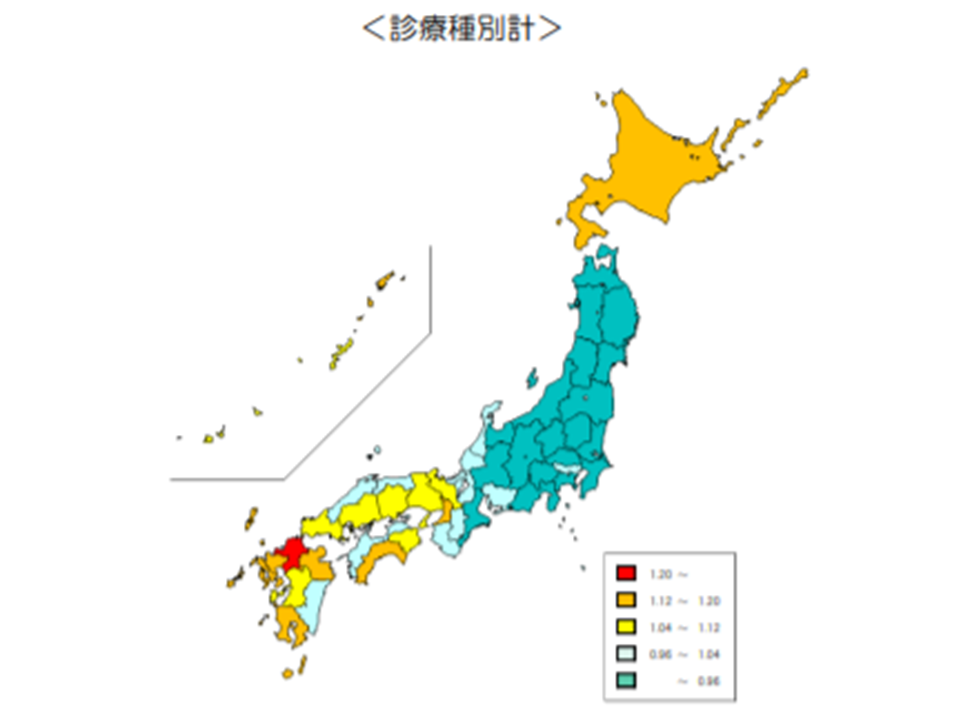
2018年度の後期高齢者医療費マップ(2018年度医療費の地域差分析5 191227)
後期高齢者の入院医療費について、同様に▼1日当たり医療費▼1件当たり日数▼受診率—の3要素に分解した寄与度を見てみると、入院医療と同様に▼「1日当たり医療費」と「1件当たり日数」は、医療費の高い地域では「医療費を低くする」方向に、医療費の低い地域では「医療費を高める」方向に寄与している▼「受診率」は、医療費の高い地域では「医療費を高める」方向に、医療費の低い地域では「医療費を低くする」方向に寄与している―ことが分かります。
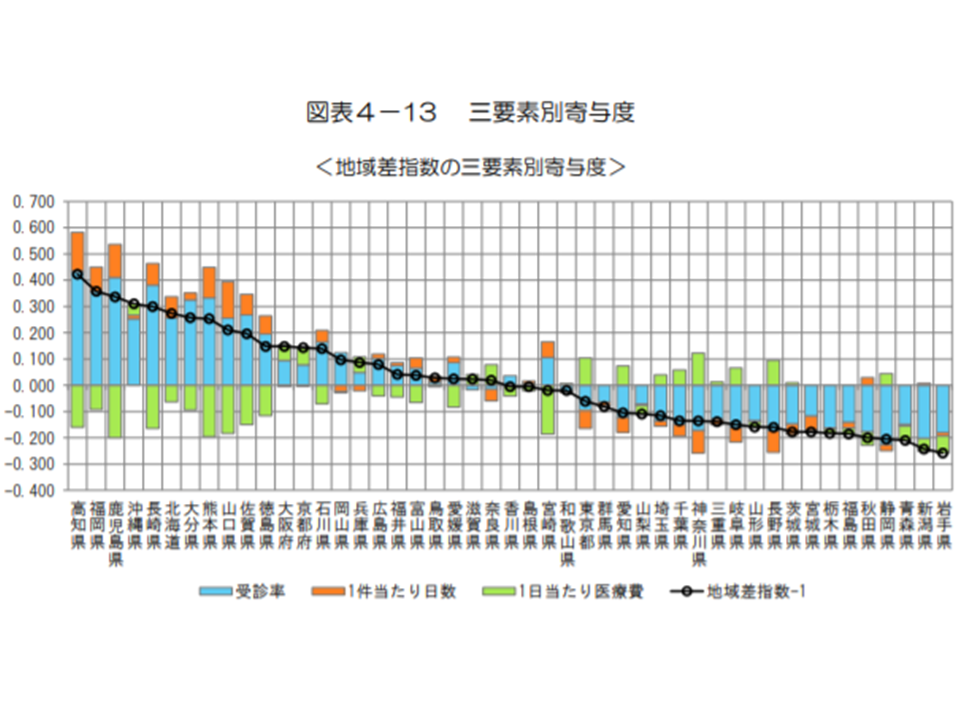
2018年度の後期高齢者入院医療費の3要素分析(2018年度医療費の地域差分析6 191227)
やはり、1人当たり医療費の高い地域では、高い頻度で入院し、かつ濃度の薄い医療を長期間受けている、と推定され、「不適切な社会的入院」や「不適切な在院日数の延伸」がないかを見ていく必要があります。
冒頭に述べたように、高齢化がますます進行する中では、後期高齢者医療費の適正化(ここでは1人当たり医療費の地域差縮小)に努める必要があり、「病院の病床が介護施設代わりに使用されていないか」などを厳しい目で確認し、必要な是正を行っていくことが重要です。
【関連記事】
医療費の地域差、最大要因は「後期高齢者の高頻度かつ長期間の入院」—厚労省
2016年度1人当たり医療費の地域差、最大の要因は「後期高齢者の入院受診率」—厚労省
2015年度1人当たり医療費、最高の福岡と最低の新潟で1.38倍の地域格差—厚労省
骨太方針2019を閣議決定、給付と負担の見直し論議を先送りするなど「形骸化」著しい
骨太方針2018を閣議決定、公的・公立病院の再編統合、病床のダウンサイジング進めよ
2018年度改定、医療費の伸び、国民負担など考慮せよ—骨太方針2017を閣議決定、ここでもプラス改定を牽制
骨太方針2016を閣議決定、医師偏在対策について「規制的手法」との表現は削除
医療費の地域差半減を目指し、地域医療構想などを反映した医療費推計を実施―骨太方針2016素案





