ケアマネジメントの質と事業所経営を両立するため「ケアマネ報酬の引き上げ」検討すべきでは―介護給付費分科会(2)
2020.8.21.(金)
居宅介護支援事業所(ケアマネ事業所)の経営状況は、依然として平均で「マイナス」(赤字)となっている。ケアマネジメントは介護保険制度の要であり、公正中立なケアマネジメントを確保するためにも、「基本報酬の引き上げ」などを検討すべきではないか―。
また、訪問リハビリテーションについて、医師による管理が不十分なケースが依然として一定程度あり、「医師によって管理された適切なリハビリ」を推進するための方策を検討する必要がある—。
8月19日に開催された社会保障審議会・介護給付費分科会では、こういった議論も行われました。
目次
ケアマネ事業所の収支状況、改善してきてはいるが、依然として赤字
Gem Medでお伝えしているとおり、8月19日の介護給付費分科会では「訪問系サービス」(訪問介護、訪問入浴介護、訪問看護、訪問リハビリテーション、居宅療養管理指導、居宅介護支援(ケアマネジメント))について現状と課題の整理を行いました。訪問看護についてはすでにお伝えしており、本稿では他サービスについて課題と今後の方向を見ていきましょう。
まず在宅介護の要となる居宅介護支援(ケアマネジメント)を見てみましょう。公的介護保険制度では、ケアマネジャーが中心となって利用者の状態や意向、地域の介護資源などを踏まえて、どのようなサービス利用が適切かを判断し(サービス担当者会議等で医療専門職等の意見も踏まえる)、ケアプランを立てます。
ただし、居宅介護支援事業所(ケアマネ事業所)の経営状況は厳しく、徐々に改善はしているものの2018年度の前回改定後でも「平均マイナス0.1%」と赤字基調が続いています。これでは事業継続ができず「介護保険制度の要を欠いてしまう」状況が訪れる可能性すらあります。
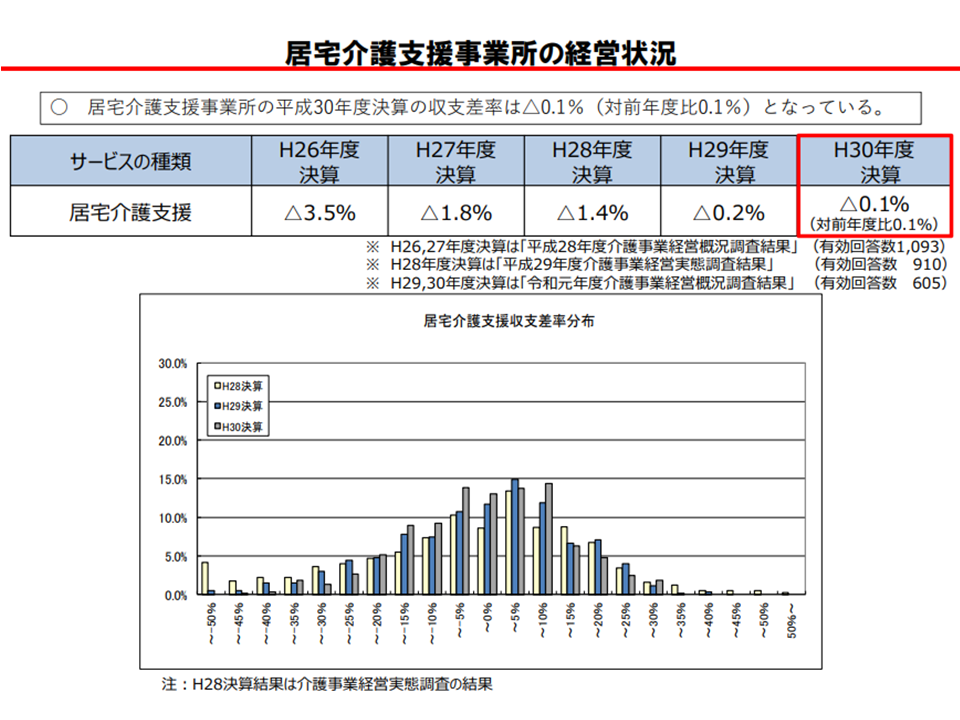
ケアマネ事業所の経営状況は、徐々に改善しているが、2018年度決算でも赤字である(介護給付費分科会(2)1 200819)
この点、伊藤彰久委員(日本労働組合総連合会総合政策推進局生活福祉局長)は「報酬の引き上げ」を検討するよう強く求めています。
ケアマネ事業所においても、他サービスと同様に、収益は「単価×利用者数」で計算されるため、収益増のためには利用者数(担当する要介護者数)を増加させることが求められます。しかし、ケアマネジャーには、1人当たりの担当人数(要介護者数)に上限が設けられており(上限超過の場合には報酬が減算されてしまう)、「利用者を増やして収益を増加させる」ことには限界があります。上限設定は「サービスの質を確保する」(担当者数がケアマネジャーの能力(キャパシティ)を超えて増えれば、1人1人のアセスメント・ケアプラン作成の質が落ちてしまいかねない)ためにやむを得ないと考えられています。

ケアマネジメントでは担当する利用者の上限が定められており、超過した場合に報酬が減算される(介護給付費分科会(2)2 200819)
このため伊藤委員は「ケアマネ事業所の経営維持と、ケアマネジメントの質担保を両立するためには、報酬の引き上げが必要不可欠である」と指摘しているのです。江澤和彦委員(日本医師会常任理事)も同旨の見解を述べています。
なお、ケアマネジメントについては「公正・中立性の確保」(特定の事業所の意向によるサービスの偏りは許されない)が重要論点となっていますが、この前提として「ケアマネ事業所の経営維持」が重要であることは述べるまでもありません。
このほかケアマネジメントに関して、厚労省老健局認知症施策・地域介護推進課の笹子宗一郎課長は、▼医療をはじめ多分野の専門職の知見に基づくケアマネジメントの実現▼医療・介護に加え、インフォーマルサービスも含めた多様な生活支援が包括的に提供されるようなケアプランの実現▼地域包括支援センター(要支援者のケアマネジメントを担当)の機能・体制強化―などを重要論点に掲げています。
また、ケアマネジャーには、利用者サイドから「市町村独自サービスへの代理申請」「介護や環境支援にはつながらない相談」「入院時の付き添い」など、本来のケアマネジメントとは異なる業務を依頼され、やむなく実施している状況も明らかにされました。こうした点をどう考慮するのか(例えば「ケアマネジメント以外の業務を実施している点を勘案した基本報酬の引き上げ」なども考えられる)について、秋以降の第2ラウンド論議に注目が集まります。

ケアマネジャーは、ケアマネジメント以外の業務をやむを得ず行うこともある(介護給付費分科会(2)3 200819)
医師が管理していない「訪問リハの未実施減算」、依然として17%存在する
訪問リハビリに関しては、厚労省老健局老人保健課の眞鍋馨課長から、いくつかの課題や今後の論点が示されました。
まず眞鍋老人保健課長は、【リハビリテーション計画診療未実施減算】(以下、未実施減算)について、減少傾向にあるが一定数(2019年11月時点で全体の17%)あることを問題視しています。
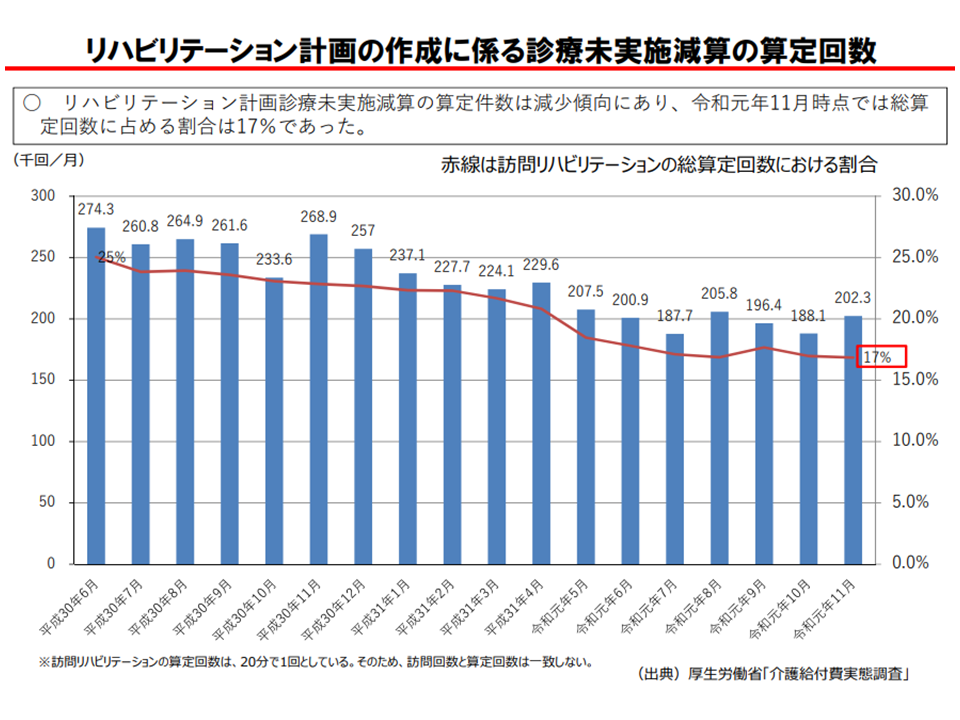
訪問リハビリの17%で、依然として医師の管理が行われていない(介護給付費分科会(2)5 200819)
2015年度の前々回介護報酬改定において「介護保険におけるリハビリ体系の抜本的な見直し」が行われ、▼リハビリの管理を強化・充実する(【リハビリテーションマネジメント加算】の組み替え)▼ADL・IADL、社会参加などの生活行為の向上に焦点を当てた新たな『生活行為向上リハビリテーション』実施を加算で評価する▼認知症の状態に合わせた効果的な方法や介入頻度・時間を選択できるような【認知症リハビリテーション実施加算】への見直し―などが行われました。漫然としたリハビリ提供を脱却し、利用者の意向を踏まえ、効果のあるリハビリを、医師の管理の下に実施することを目指すものです。
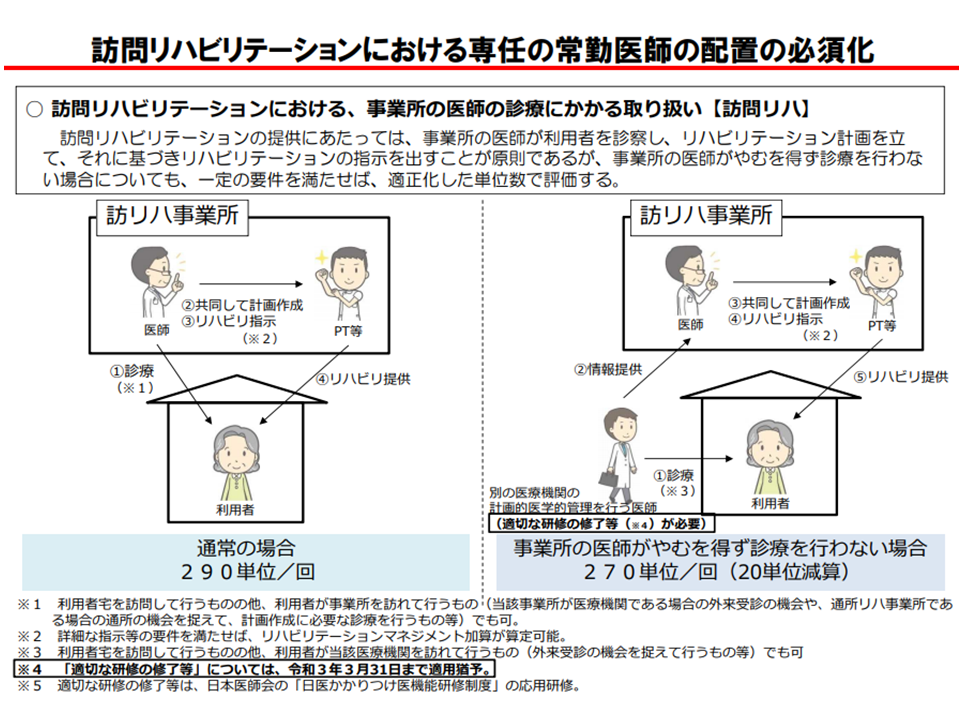
訪問リハビリでは、医師による管理が行われない場合には報酬が減額される(介護給付費分科会(2)4 200819)
さらに2018年度の前回改定では、この見直しにドライブをかけるため、「事業所の医師がリハビリテーション計画の作成に係る診療を行わなかった場合の未実施減算」(1回につき20単位を減算する)が新設されました。医師によるリハビリ管理のさらなる推進を目指すものです。しかし、眞鍋老人保健課長は、未実施減算、つまり「医師が十分に管理していない訪問リハビリ」が現時点でも一定数あることを問題視しています。
この点、東憲太郎委員(全国老人保健施設協会会長)は「何らかの対応」の必要性を指摘しています。例えば「減算の強化」(医師の管理がないリハビリについて、現在の20点よりも大きな減算を行う)などが考えられ、今後、「未実施の理由」などを詳しく分析した議論が行われることになるでしょう。
また眞鍋老人保健課長は、「通所リハビリや総合事業との役割分担等」も重要論点の1つに掲げています。たとえば、市町村の総合事業(介護予防・日常生活支援総合事業)にも、訪問リハビリに類似するサービス(短期集中予防サービス)があることから、河本滋史委員(健康保険組合連合会理事)は「要支援者の訪問リハビリについて、状況を見ながら市町村の総合へ移行していくことも検討してはどうか」と提案しています。介護費の適正化を重視した意見と言えるでしょう。

市町村の総合事業には訪問リハビリに類似する短期集中予防サービスがある(介護給付費分科会(2)7 200819)
さらに眞鍋老人保健課長は、「要支援者の約2割で、訪問リハビリ開始時のBarthel Indexが満点(100点)であった」ことも紹介しています。この点、「身体機能の大きな問題がなく、自立している高齢者に訪問リハビリが提供されている」可能性が伺えますが、東委員は「Barthel Indexでは認知機能低下などを評価できない。慎重な解釈が必要である」旨を指摘しています。
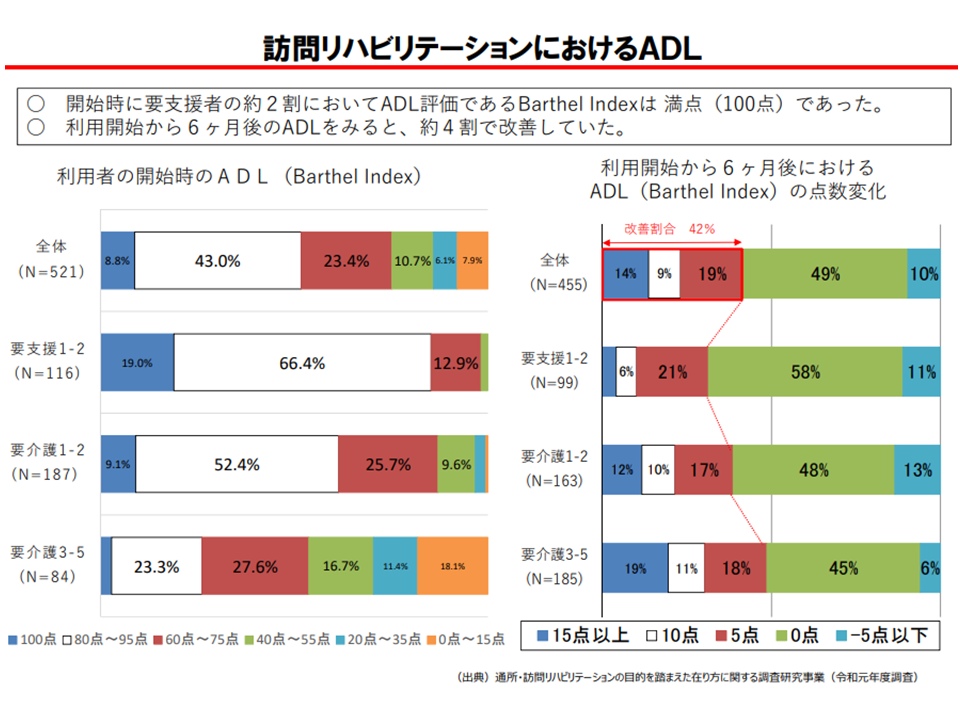
要支援者の2割では、訪問リハビリ開始時に身体機能は自立している(介護給付費分科会(2)6 200819)
また、訪問リハビリについて【社会参加支援加算】の算定状況が芳しくないという問題もあるようです。【社会参加支援加算】は、効果的な訪問リハビリを提供することによって利用者のADL等が向上し、他のサービス(通所介護等)に移行することを評価するものです。この加算の算定率の低さからは、「利用者を抱え込んでいる」「効果の低いリハビリを漫然と提供している」可能性も伺えますが、東委員や江澤委員は「生活期のリハビリを継続することで、身体機能の維持が期待できる。重度者において『リハビリからの卒業』はない」旨を強調しています。もっとも「効果的なリハビリを推進するために、アウトカム評価を充実すべき」との意見も強く、通所リハビリも含めて「リハビリの評価」をどう考えていくのか、2021年度でも大きな議論となりそうです。
なお、効果的な介護サービス提供のためには、エビデンスが非常に重要です。「●●の状態にある要介護者には、◆◆サービスを提供することが効果的であるといったエビデンス」に基づくサービスが提供されれば、効果とともに効率性もアップします、このため「介護データの収集と集積、解析」が重要となり、厚労省は▼介護DB(介護保険総合データベース、要介護認定データと介護レセプトデータを格納)▼VISIT(リハビリデータを格納)▼CHASE(サービスの内容や高齢者の状態に関するデータを格納)―を構築・運用しています。VISITには訪問・通所リハビリのデータが格納され、データ提出を促すために2018年度改定で【リハビリテーションマネジメント加算(IV)】が創設されましたが、VISITの導入率は訪問リハビリ事業所では4%にとどまっています。
事業者サイドからは「VISITがよくわからない」「導入のメリットがない」などの声が出ており、インセンティブ(加算)の強化なども含めた検討が行われます。新たなデータベース「CHASE」へのデータ提出促進とも関係する重要論点と言えます。
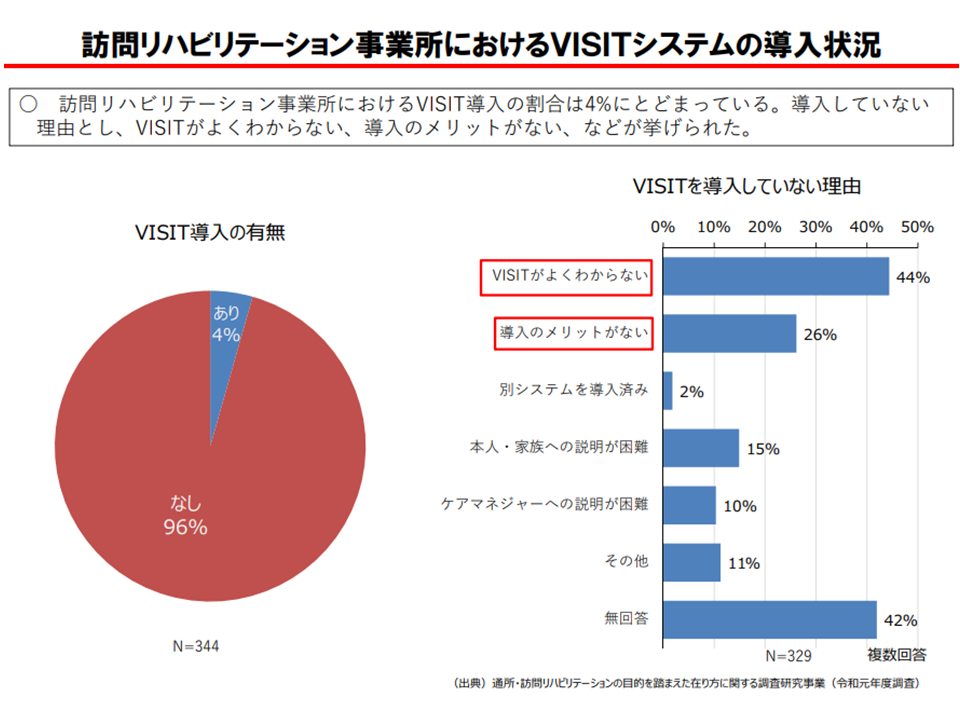
訪問リハにおいて、VISIT導入はわずか4%にとどまっている「通院等乗降介助」の仕組み(介護給付費分科会(2)8 200819)
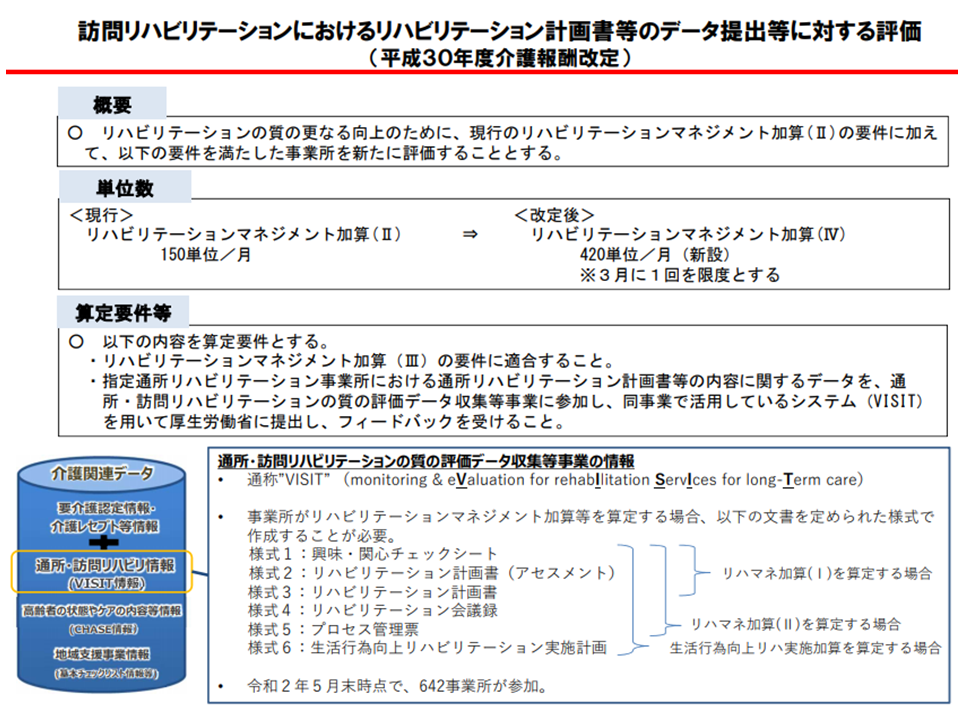
2018年度にはリハビリデータ収集のための加算見直しが行われた(介護給付費分科会(2)11 200819)
病院間の移送に対する訪問介護、「通院等乗降介助」の算定を認めるべきでは・・・
このほか、次のような課題・見直し方向も示されており、秋からの第2ラウンドで個別報酬の見直し論議につなげられます。
【訪問介護、訪問入浴介護】
▽人材の確保・定着に向けた処遇改善、業務効率化(ビデオ会議システムの活用など)
▽自立支援・重度化防止の一層の推進
▽通所系サービスをはじめとする連携の強化
▽感染症対策
▽「通院等乗降介助」について、病院間移送の検討(利用者が複数病院にかかる際、病院間の移送において車両の乗降介助を行っても、「通院等乗降介助」を算定できないことについて、総務省から問題提起がなされている)
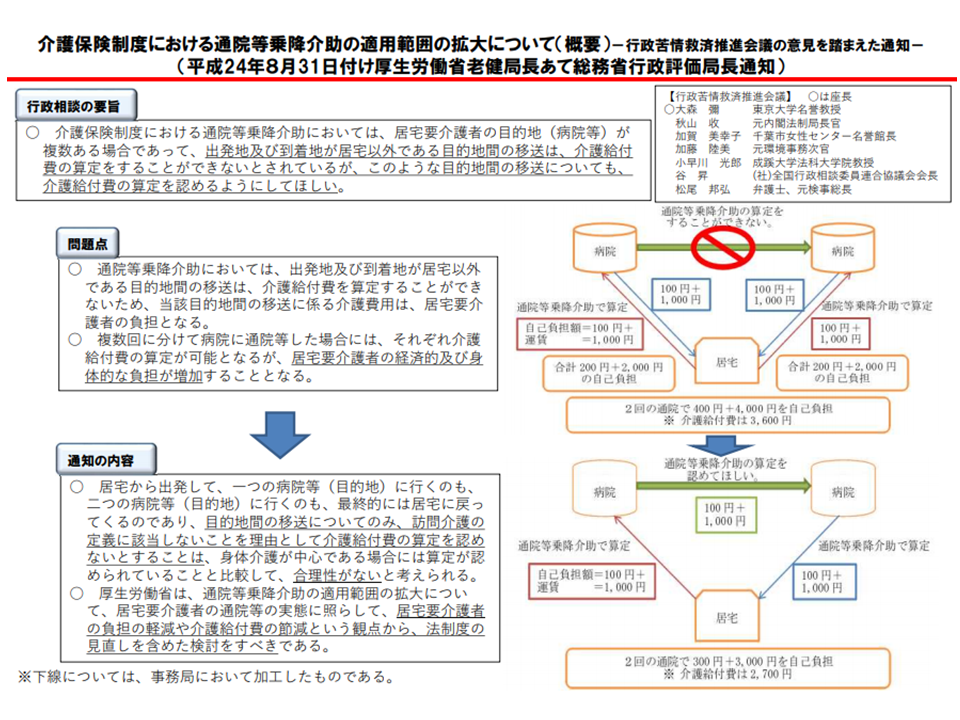
訪問介護における「通院等乗降介助」の仕組みについて、総務省から改善要望が出ている(介護給付費分科会(2)9 200819)

訪問介護における「通院等乗降介助」の仕組み(介護給付費分科会(2)10 200819)
【居宅療養管理指導】
▽在宅限界の向上に向けた適切なサービス提供方策
▽医師からケアマネジャーへの適切な情報提供(要介護認定の有効期間の見直し(延伸)等により、主治医意見書の情報をケアプラン策定において活用する機会が減少してしまっている)


【関連記事】
訪問看護ステーションに「看護職割合」要件など設け、事実上の訪問リハビリステーションを是正してはどうか―介護給付費分科会(1)
介護保険の訪問看護、医療保険の訪問看護と同様に「良質なサービス提供」を十分に評価せよ―介護給付費分科会
2021年度介護報酬改定、「ショートステイの長期利用是正」「医療機関による医療ショート実施推進」など検討―社保審・介護給付費分科会(2)
通所サービスの大規模減算を廃止すべきか、各通所サービスの機能・役割分担をどう進めるべきか—社保審・介護給付費分科会(1)
小多機や看多機、緊急ショートへの柔軟対応を可能とする方策を2021年度介護報酬改定で検討―社保審・介護給付費分科会(2)
定期巡回・随時対応サービス、依然「同一建物等居住者へのサービス提供が多い」事態をどう考えるか—社保審・介護給付費分科会(1)
2021年度介護報酬改定、介護サービスのアウトカム評価、人材確保・定着策の推進が重要—社保審・介護給付費分科会
2021年度介護報酬改定、「複数サービスを包括的・総合的に提供する」仕組みを―社保審・介護給付費分科会
2021年度介護報酬改定、「介護人材の確保定着」「アウトカム評価」などが最重要ポイントか―社保審・介護給付費分科会
介護保険の訪問看護、ターミナルケアの実績さらに評価へ―介護給付費分科会(1)
2018年度改定でも「訪問看護の大規模化」や「他職種との連携」が重要論点—介護給付費分科会(1)
訪問看護ステーション、さらなる機能強化に向けた報酬見直しを—中医協総会(2)
PT等の配置割合が高い訪問看護ステーション、「機能強化型」の取得を認めない―中医協総会(1)
スタッフの8割以上が理学療法士の訪問看護ステーション、健全な姿なのか―中医協総会



