民間病院の機能再検証に遅れ、2025年度の地域医療構想実現に向け「機能再検証の進捗状況」を定期チェック—地域医療構想・医師確保計画WG
2022.12.15.(木)
2025年度の「地域医療構想の実現」に向けて、公立・公的医療機関等を含めた「すべての病院で2022年度・23年度中に機能の再検証を行う」ことが求められている—。
すでに「再検証」を求められていた公立・公的病院等では取り組みが進んでいるが、「民間病院における再検証は一部にとどまっている」「入院にとどまらず外来・在宅を含めた医療提供体制改革論議が進んでいる地域もあれば、そうでない地域もある」「DPCデータなどを用いた分析が進んでいる地域もあれば、そうでない地域もある」などの課題も浮上している—。
今後、「機能再検証の進捗率を毎年度チェックし、PDCAサイクルに沿って調整会議を運営する」「病床数と将来の病床数の必要量の差が大きい構想区域を有する都道府県を、国が優先的に支援する」「非稼働病床の解消に努める」ことなどにより、地域医療構想の実現に向けた取り組みを推進する—。
12月14日に開催された「地域医療構想及び医師確保計画に関するワーキンググループ」(「第8次医療計画等に関する検討会」の下部組織、以下、地域医療構想・医師確保計画WG)で、こうした考え方が取りまとめられました。親会議「第8次医療計画等に関する検討会」での議論を経て、「第8次医療計画の作成に向けた意見」の中に盛り込まれます。

12月14日に開催された「第10回 地域医療構想及び医師確保計画に関するワーキンググループ」
目次
病院の機能再検証、公立・公的病院では相当進むが、民間病院では芳しくない
2025年度には団塊世代がすべて75歳以上の後期高齢者に達することから、今後、急速に医療ニーズが増加・複雑化していきます。従来型の医療提供体制(例えば、病院完結型の医療)では、増加・複雑化する医療ニーズに効果的・効率的に応えることが難しくなるため、各地域において2025年度の医療ニーズを踏まえた【地域医療構想】の実現が求められています。
地域医療構想は、地域(主に2次医療圏をベースとする地域医療構想調整区域)における将来(2025年度)の医療需要をもとに、▼高度急性期▼急性期▼回復期▼慢性期等―の機能別必要病床数などを推計した、言わば「将来の医療提供体制の設計図」という位置づけです。
一方、一般病床・療養病床を持つすべての病院には、毎年度「自院の各病棟がどの機能(高度急性期・急性期・回復期・慢性期)を持つと考えているのか、自院の診療実績や人員配置・構造設備などはどのような状況なのか」を都道府県に報告する【病床機能報告】が義務付けられています。
各地域において、設計図である【地域医療構想】と、現状である【病床機能報告】とを比較し、「実際の医療提供体制が設計図にできるだけマッチしていく」ように、つまり「地域医療構想が実現する」ように、病院の機能改革・連携強化に向けた論議を関係者が膝をつき合わせて行うことが求められています。
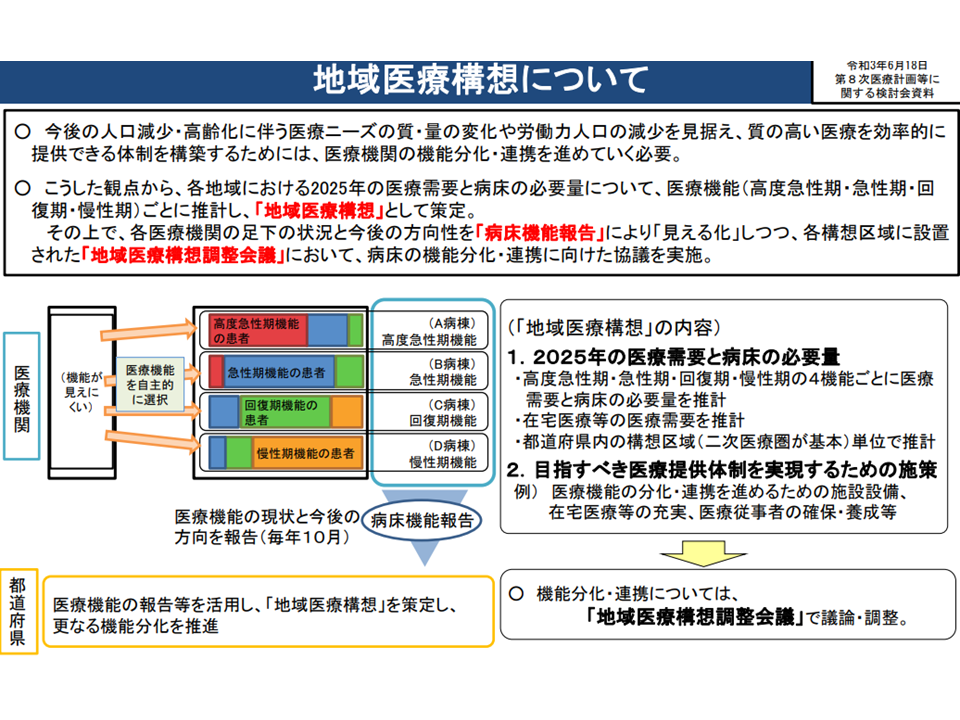
地域医療構想とは(地域医療構想・医師確保計画WG3 210729)
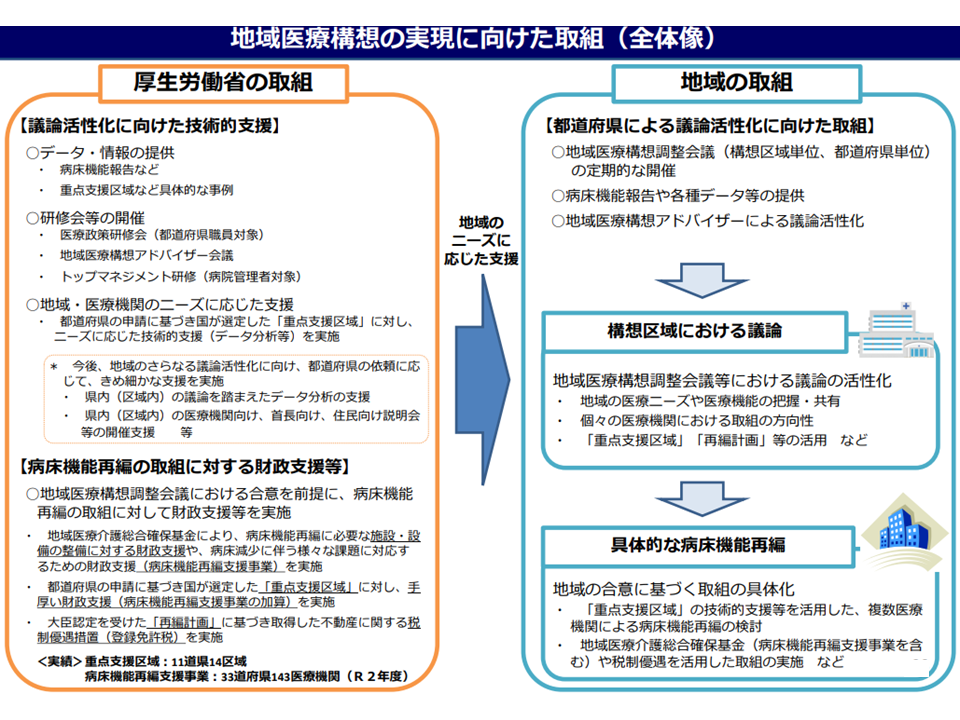
地域医療構想の実現に向けた取り組みの大枠(地域医療構想・医師確保計画WG4 210729)
この点、地域医療構想・医師確保計画WGでは次の2方針を固め、厚労省は本年3月24日(2022年3月24日)に都道府県に宛てて通知「地域医療構想の進め方について」を発出しています(厚労省サイトはこちら)。
(a)公立病院・公的病院等はもちろん、民間病院も含めた「すべての病院」において、2022・23年度中に「自院の機能・規模が、地域医療構想に照らして妥当なものとなっているのか」の再検証を行ってほしい
(b)2022年度に、2022年9月末・2023年3月末における再検証等の進捗状況を各都道府県から厚労省へ報告してもらい、各都道府県のホームページ等で公表してほしい
12月14日の地域医療構想・医師確保計画WGには、(b)のうち「2022年9月末における再検証等の進捗状況」が厚生労働省から報告されました。そこからは例えば次のような状況が見えてきました。
【各医療機関における再検証等の進捗状況】
▽再検証対象医療機関・公立病院・公的病院では機能の再検証等が相当程度進んでいるが、「その他病院」(主に民間病院)では芳しくなく、結果、再検証等の進捗率は、病院全体では病院ベースで36%・病床ベースで61%にとどまっている
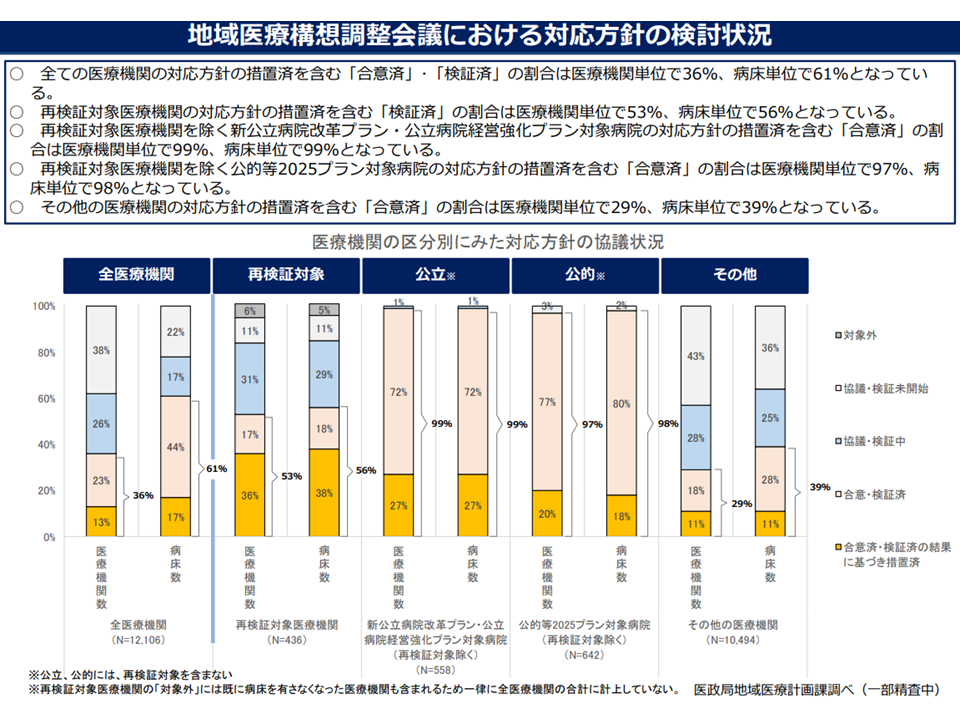
公立・公的病院では機能再検証が進んでいるが、その他(主に民間)病院では遅れている(地域医療構想・医師確保WG1 221214)
▽「協議や再検証が始まっていない」理由を見ると、▼コロナ対応の経験を踏まえ、改めて検討中▼病院ではすでに機能見直しなどを検討しているが、調整会議にあげていない—が多い(「何もしていない」わけではなさそうである)
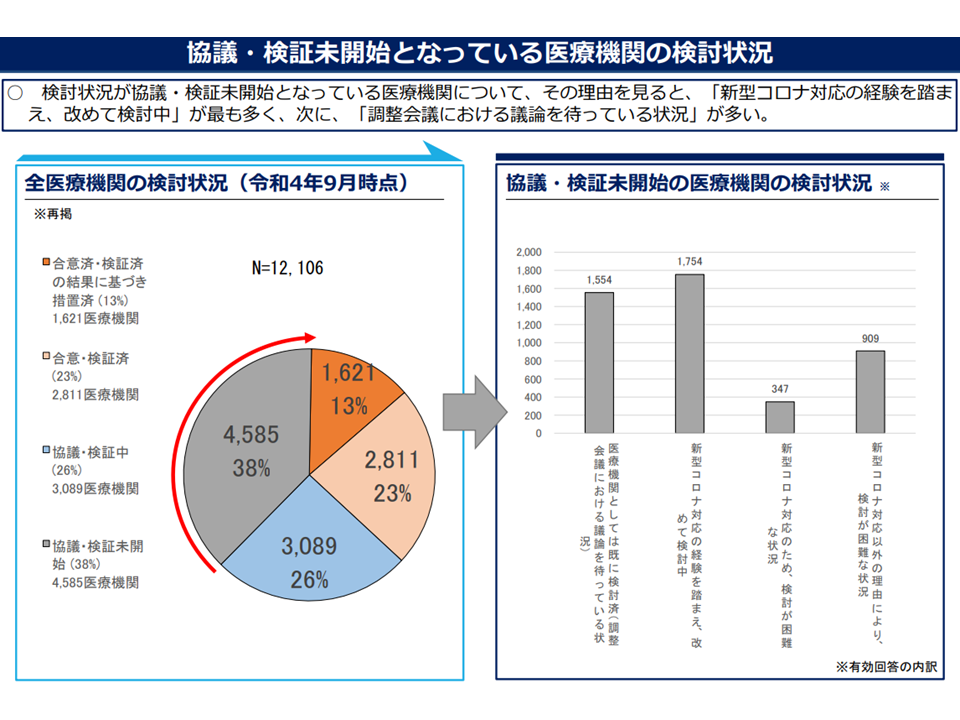
協議・検証が未開始の理由(地域医療構想・医師確保WG2 221214)
▽再検証対象医療機関では、機能検証とともに、▼ダウンサイジング▼機能転換(過剰な急性期・慢性期から、不足する回復期への転換など)—が進んでいる
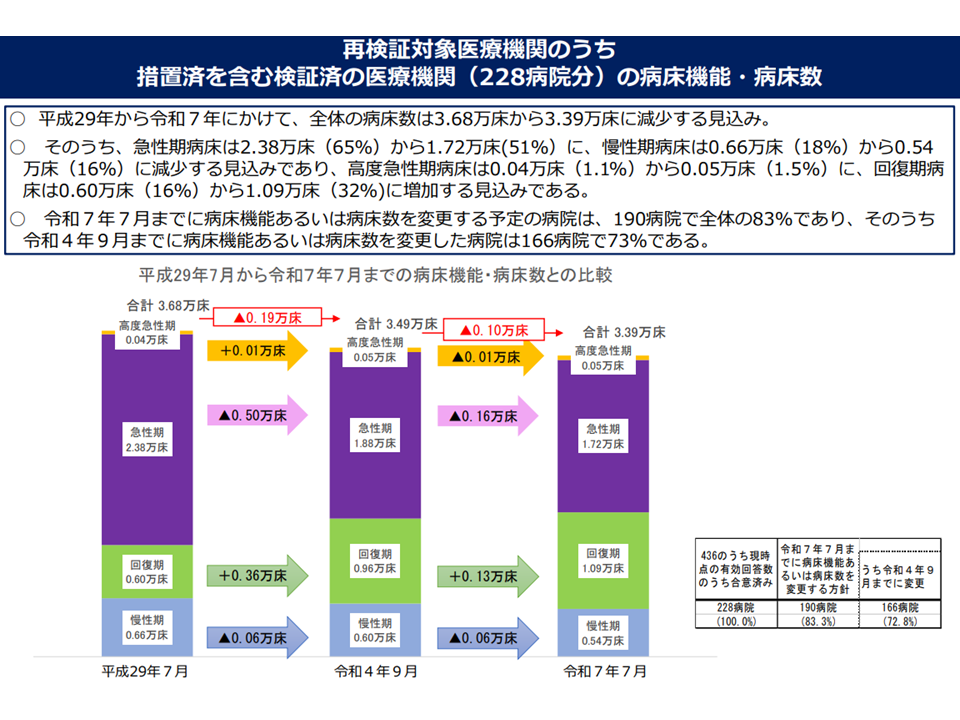
再検証対象医療機関では、過剰な急性期・慢性期病床を、不足する回復期病床へ転換する検討が進んでいる(地域医療構想・医師確保WG3 221214)
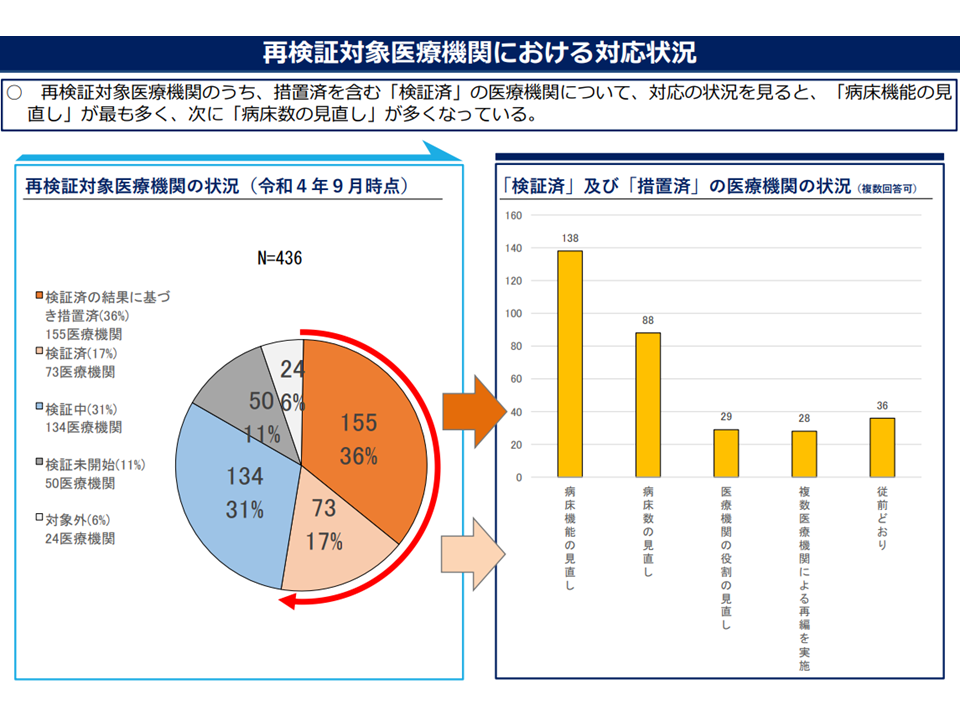
再検証対象医療機関では、機能見直し・ダウンサイジングの検討が進んでいる(地域医療構想・医師確保WG4 221214)
【各地域医療構想区域・各都道府県における地域医療構想の実現に向けた取り組み状況】
▽地域医療構想調整会議の開催状況は、コロナ禍前の水準に戻り切っていない
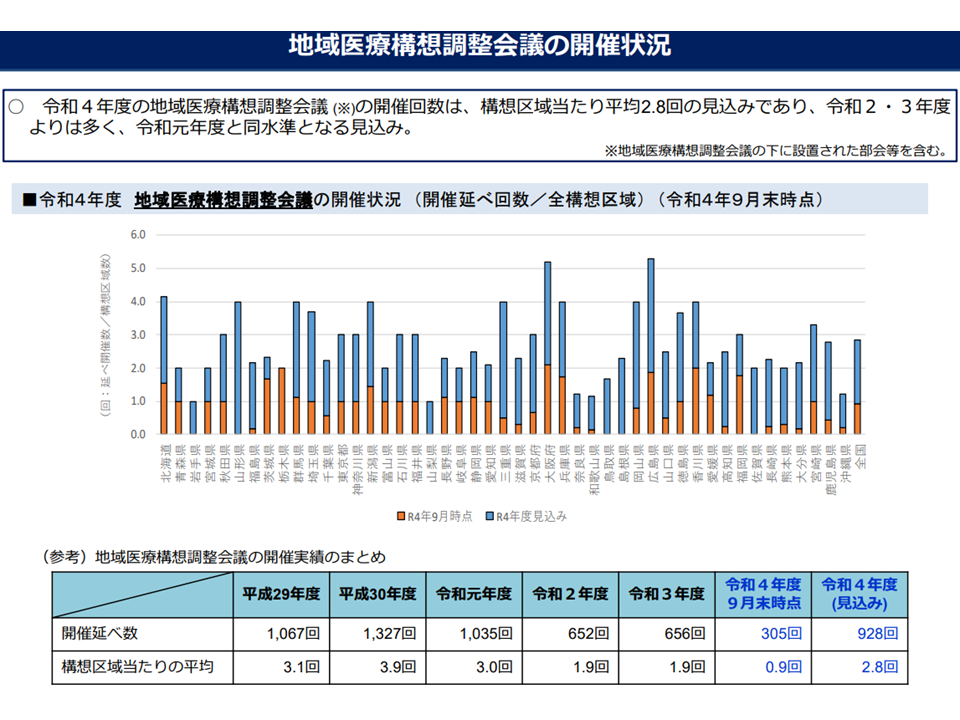
地域医療構想会議の開催状況(地域医療構想・医師確保WG5 221214)
▽複数医療機関にまたがる再検証(統合、機能分担など)は、構想区域ベースで19%(65区域)、都道府県ベースで45%(21道府県)で行われるにとどまっている
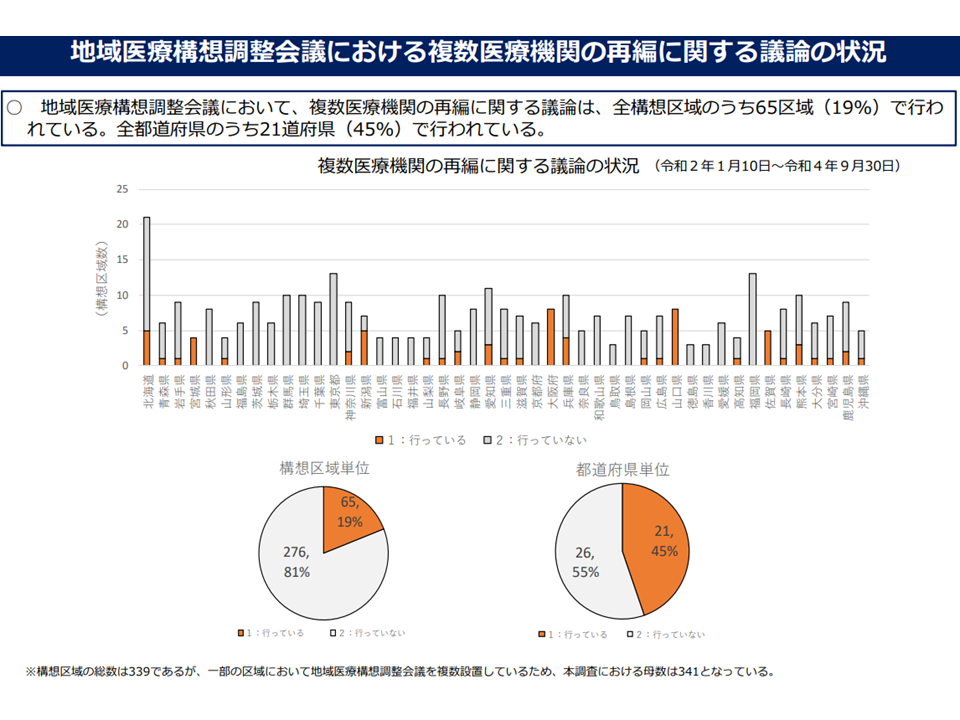
地域医療構想会議における複数病院再編論議(地域医療構想・医師確保WG6 221214)
▽病床機能報告の分析(100%)、独自の定量的基準導入(64%)は各都道府県で進んでいるが、DPCデータ分析(47%)、KDB(国保データベース)分析(26%)、その他のデータ分析(36%)は十分には進んでいない
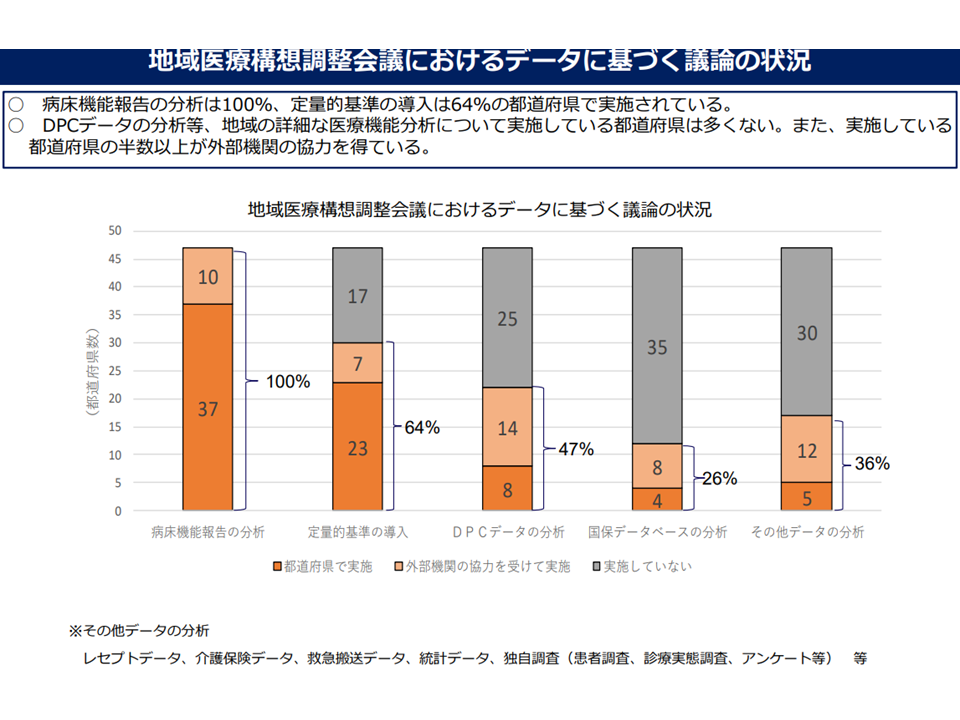
地域医療構想会議におけるデータ活用状況(地域医療構想・医師確保WG7 221214)
まず2025年度の地域医療構想実現に向けて、既存の枠組みの中で取り組みを強化
厚労省はこうした状況を踏まえ、地域医療構想の実現に向けた取り組みにさらなるドライブをかけるため、次のような考え方を示しました。地域の状況にもよりますが、再検証が遅れている「民間病院への働きかけ・支援」をとりわけ強化するものと言えそうです。
(1)コロナ感染症対応の影響もあり再検証等が十分に進んでいない点に対応するため、各都道府県が「再検証等の進捗率(対応方針策定率)を重要指標として、年度ごとにPDCAサイクルに沿って地域医療構想調整会議を運営する」ことを求める
(2)一部に地域構想調整会議の資料などを公表していない自治体があることを踏まえ、「都道府県は地域医療構想鍵の資料や議事録を公表する」ことを明確化する
(3)必要病床量と既存病床数との乖離があまりに大きな構想区域(両者の性質は異なり一致しない、関連記事はこちら)について、都道府県は要因分析・評価を行い、結果を公表するとともに具体的な方策を講じる
→具体的には、非稼働病床(過去1年間に一度も患者を受け入れてない病床)を持つ病院に、地域医療構想調整会議に出席し▼病棟を稼働していない理由▼当該病棟の今後の運用見通しに関する計画—の説明を求めるほか、都道府県知事による病床削減命令(医療法第7条の2第3項)など非稼働病床の解消に努めてもらう(関連記事はこちら
(4)国は、各都道府県の「データ利活用」を支援し、とりわけ「必要病床量と既存病床数との乖離があまりに大きな構想区域」を有する都道府県を優先的に支援する
厚労省は、まず「2025年度の地域医療構想実現」を目指して、これまでの枠組みを変えずに「既存の取り組みを強化する」方針を強調。この考えに地域医療構想・医師確保計画WGの構成員は賛意を示すとともに、例えば▼DPC・KDBデータ活用は現場には難しい、より簡単でシンプルなデータを用いた議論が好ましい(織田正道構成員:全日本病院協会副会長)▼全国の好事例を積極的に情報提供していくべき(今村知明構成員:奈良県立医科大学教授)▼「既存病床数が全体・機能別ともに必要病床数に近づいている」とは思えない。民間病院対応に力点を置き、「いつまでに何をするのか」を明確にし、各種の取り組み強化を求めるべき(幸野庄司構成員:健康保険組合連合会参与)▼独自の定量基準を設定していない自治体にも「他自治体の定量基準を試しに導入してみはどうか」と水を向けてはどうか。定量基準導入の効果は大きい(小熊豊構成員:全国自治体病院協議会会長)—などの建設的提案も行われています。
今後、親会議「第8次医療計画等に関する検討会」での議論を経て、「第8次医療計画の作成に向けた意見」の中に盛り込まれますが、運用の中でこうした意見・提案が勘案される可能性があります。
また、伊藤伸一構成員(日本医療法人協会会長代行)は「地域医療構想調整会議の開催状況だけでなく、中身のある議論が行われたのかをチェックする工夫が必要である」と指摘しています。再検証対象医療機関を設定した背景には「2018年度末までに、ほぼすべての公立病院・公的病院等で『機能改革に関する合意』が各地域医療構想調整会議で得られたとされたが、『形だけの機能改革論議や現状追認にとどまっている』ケースが多かった」ことがあります(関連記事はこちら)。伊藤委員は、今でも「形だけの議論、現状追認」が行われていることを危惧しています。「この地域の医療提供体制の将来をどう考えるのか」を関係者が真剣に、腹を割って議論することが強く求められます。
2025年度以降のポスト地域医療構想を睨み、「定量基準の全国導入」などの提案も
一方、次のような「これまでの枠組みを超える提案」も行われています。病院・病床の機能分化・連携の強化を進めるために必要であるとの考えの下でなされた提案であり、2023・24年度に行われる「ポスト地域医療構想」(2025-2040年度を対象とする、地域医療構想の後継となり、病院・病床の機能分化・連携強化方針)論議の中で検討していくことになります。
▽現在の病床機能報告は「自院の希望」を申告するが、全国ベースでの「定量基準・目安」(●●の基準に該当する場合には高度急性期、○○の基準に該当する場合には急性期など)を導入する必要がある。適切な基準・目安を提示し、地域医療機関に納得してもらうことが重要である(織田構成員)
▽新興感染症対応を踏まえた「必要病床量」を考えていく必要がある(野原勝構成員:全国衛生部長会)
▽ポスト地域医療構想では、入院だけでなく外来・在宅も勘案した内容とすべき(幸野構成員)
▽人口100万人を超える巨大な地域医療構想区域では、病院が多すぎ、機能分化・連携強化論議が進まない。巨大構想区域を含めた「構想区域の在り方」を改めて検討しなおすべき(織田構成員、伊藤構成員、関連記事はこちら)
ところでGem Medを運営するグローバルヘルスコンサルティング・ジャパン(GHC)では、機能再編や経営強化プランを策定する公立病院を支援するサービスメニューも準備しています。
GHCが「先行して新公立病院改革プラン改訂を行った病院」(市立輪島病院:石川県輪島市)を支援したところ、「入院単価の向上」「戦略的な病床機能強化の推進」などが実現されています。「経営強化」「機能強化」を先取りして実現している格好です。
ガイドラインでは「外部アドバイザーの活用も有効である」と明示していますが、コンサルティング会社も玉石混交で「紋切り型の一律の改革プランしかつくれない」ところも少なくありません。この点、GHCでは「膨大なデータとノウハウ」「医療政策に関する正確かつ最新の知識」をベースに「真に地域で求められる公立病院となるための経営強化プラン」策定が可能です。
●GHCのサービス詳細はこちら
従前より「地域単位での医療提供体制見直し」に着目してコンサルティングを行っているGHCアソシエイトマネジャーの岩瀬英一郎は「従来通りの考えにとどまらず、より緻密な分析を行い、戦略をもった検討をベースとして『地域に必要とされる公立病院の姿』を個々の病院の実情に合わせて検討する必要がある」と強調しています。
【関連記事】
第8次医療計画に向けた意見を取りまとめ!新興感染症対応と通常医療との両立・確保に向けた議論スタート!—第8次医療計画検討会
2023年度から【ポスト地域医療構想】作成論議!各病院・都道府県はまず「2025年度の地域医療構想実現」を!—社保審・医療部会(1)
地域医療構想の必要病床数と病床機能報告結果、単純比較できない点を再確認―地域医療構想・医師確保計画WG(1)





