大学医学部・病院の研究水準確保策、医師が高いモチベーションで医師少数の地域で勤務できる方策の検討を―医学部長病院長会議
2024.5.2.(木)
この4月(2024年4月)から医師働き方改革(改正労働基準法)が施行されたが、大学医学部・病院の「研究水準低下」が強く懸念される。学部・大学院・附属病院の機能強化、財政支援などが求められる—。
医師偏在の是正に向けて地域枠などの「入口対策」は一定の効果を上げているが、今後は「出口対策」を考えていかなければならない。その際、「強制的手法」は長続きいない。医師が高いモチベーションをもって医師少数の地域などで勤務できるような工夫が必要となる—。
全国医学部長病院長会議が4月26日に記者会見を開き、こうした考えを強調しました(医学部長病院長会議のサイトはこちら)。

4月26日に記者会見に臨んだ全国医学部長病院長会議の幹部(向かって左から、研究・医学部大学院のあり方検討委員会の熊ノ郷淳委員長(大阪大学医学部長)、地域の医療及び医師養成の在り方に関する委員会の大屋祐輔委員長(琉球大学病院長)、松村到副会長(近畿大学学長・医学部長)、横手幸太郎会長(千葉大学長)、医師の働き方改革検討委員会の馬場秀夫委員長(熊本大学学長特命補佐)、男女共同参画推進委員会の唐澤久美子委員長(東京女子医科大学/現東都大学教授))
医師働き方改革により、大学医学部・病院の「研究水準低下」を強く懸念
会見では、(1)医師の働き方改革(2)男女共同参画(3)研究人材の育成(4)医師偏在に対策—の4テーマについて、医学部長病院長会議の考え方など明らかにされました。
まず(1)(2)(3)に関しては、医師の働き方改革検討委員会の馬場秀夫委員長(熊本大学学長特命補佐)、男女共同参画推進委員会の唐澤久美子委員長(東京女子医科大学/現東都大学教授)、研究・医学部大学院のあり方検討委員会の熊ノ郷淳委員長(大阪大学医学部長)から次のような状況報告がなされました。
【医師働き方改革の影響調査】(2024年1-2月調査)
▽長時間労働をする大学病院勤務医は減少傾向にある(直近2023年度には960時間超:3156名、1860時間超70名)
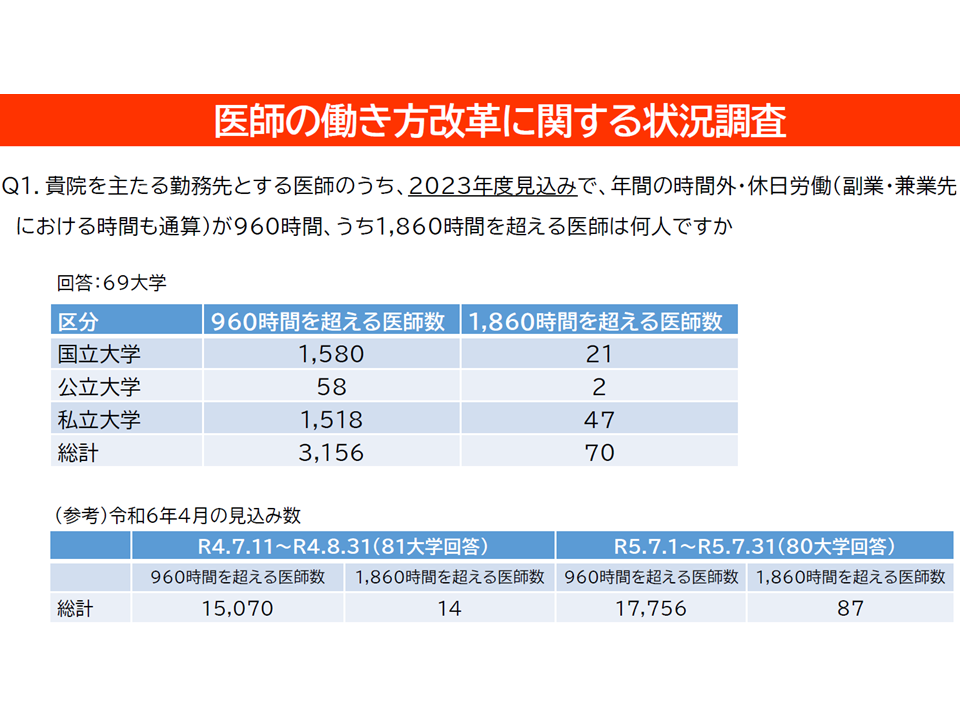
医師働き方改革の状況調査1(医学部長病院長会議会見1 240226)
▽2024年4月からの医師働き方改革(改正労働基準法施行)による影響(救急医療体制の維持、兼業・副業先の変更、医師以外の職種や管理者の負担・業務増加、当直からオンコールへの変更、術後管理体制の確保、夜間・休日診療体制、人件費増など)の有無は以下のとおり
・生じている:10.1%
・今後影響が生じる可能性あり:55.1%
・自院ではないが地域で生じる可能性あり:10.1%
・影響なし:24.6%

医師働き方改革の状況調査2(医学部長病院長会議会見2 240226)
▽医師派遣の削減・中止などの状況は以下のとおり
・予定なし:27.5%
・場合により検討する可能性あり:49.3%
・未把握:23.2%

医師働き方改革の状況調査3(医学部長病院長会議会見3 240226)
【男女共同参画推進環境等の状況調査】(2022年12月-23年2月調査)
▽宿日直について男女差が相当程度ある(男性医師>女性医師)

男女共同参画に関する状況調査1(医学部長病院長会議会見4 240226)
▽労働時間について男女差が相当程度ある(男性医師>女性医師)
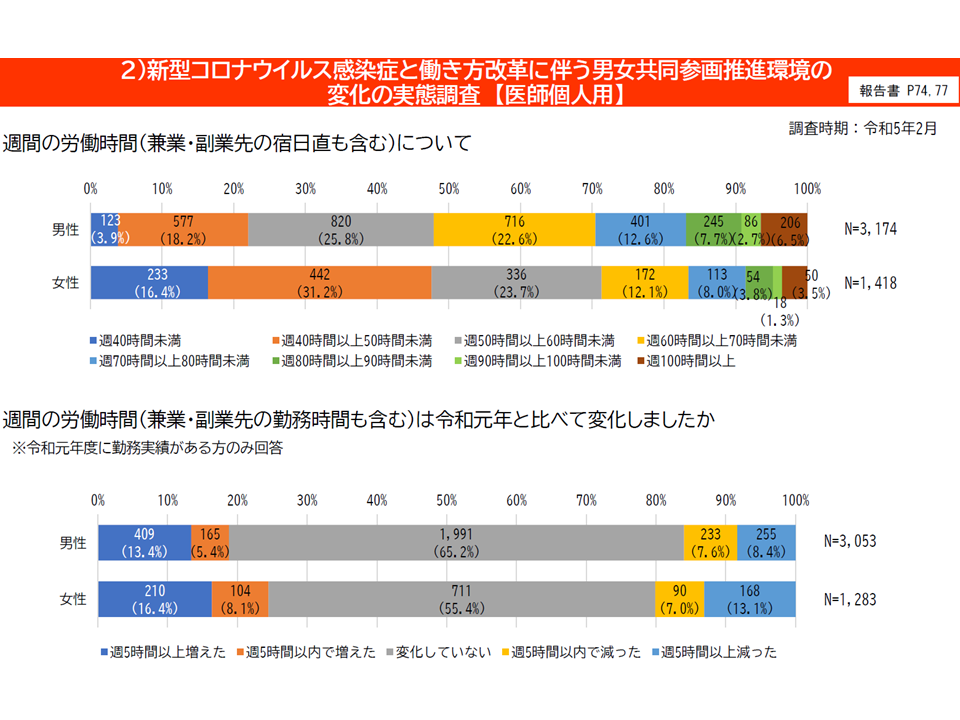
男女共同参画に関する状況調査2(医学部長病院長会議会見5 240226)
▽働き方改革によるモチベーション低下が相当程度ある
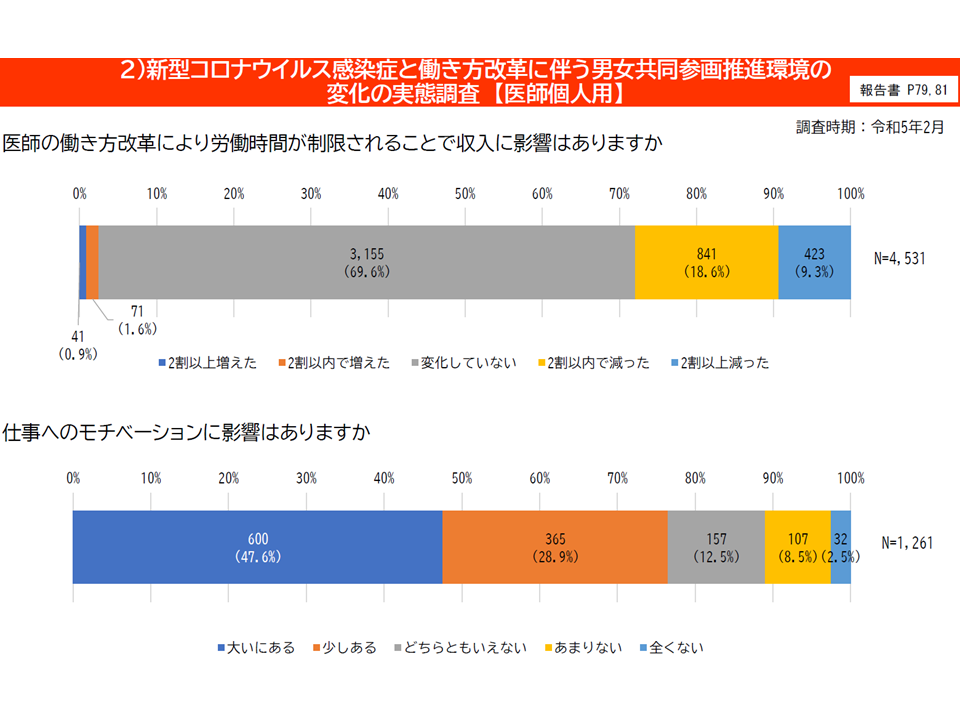
男女共同参画に関する状況調査3(医学部長病院長会議会見6 240226)
▽働き方改革により研究業務の減少を心配する声が少なからずある

男女共同参画に関する状況調査4(医学部長病院長会議会見7 240226)
▽働き方改革、ICT化により男女共同参画が進むかどうかについて「進む」という声と、「変わらない」という声とが3割程度ずつあるが、「変わらない」との見方が若干多い

男女共同参画に関する状況調査5(医学部長病院長会議会見8 240226)
大学病院においても、医師働き方改革が相当進んでいることが伺えます。ところで大学病院には、「診療」のほかに、「医学生等の教育」「医学研究」という重要な役割がありますが、医師働き方改革によって「研究」に少なからぬしわ寄せが生じることが懸念される調査結果と言えます。
この点、医学部長病院長会議では、従前のデータである「今後、我が国の教育、研究の主力を担う『助教』の15%が全く研究を行っておらず、約半数が1週間当たりの研究時間が5時間以下にとどまっている」などの厳しい状況が改めて報告されています(関連記事はこちら)。
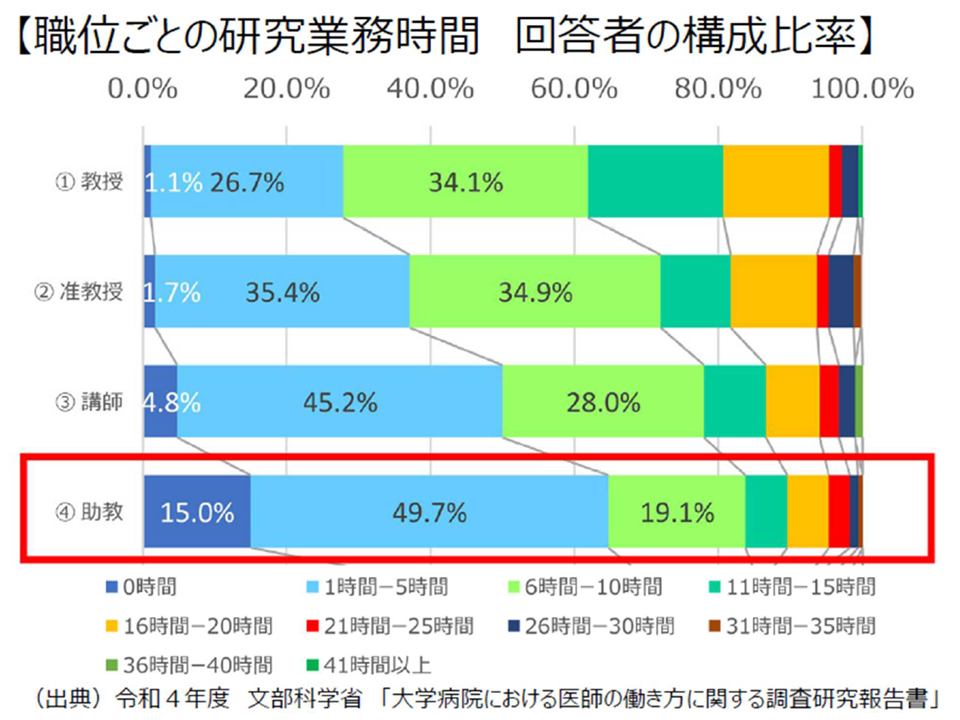
将来を支える「助教」クラスの研究時間が著しく減少している(医学部長病院長会議会見10 240226)
「研究」や「教育」に割く時間の減少は、「我が国の医療水準を低下させてしまう」ことに直結し、最終的に患者・国民が大きな不利益を被ります。このため医学部長病院長会議は、▼学部・大学院教育の充実▼大学附属病院の強化と制度改革▼卒後研修制度の整備—を一体として進める必要があると国に強く訴えています。
あわせて「大学病院勤務医の経済的基盤の強化」(このために大学病院の経営安定が必要不可欠であり、補助金等の充実が求められる)、「業務効率化」(タスクシフティングのさらなる推進)などの必要性も強調されました。

教育・研究水準の維持・向上に向けて(医学部長病院長会議会見9 240226)
医師偏在是正には「出口対策」の検討が必須、ただし「強制的手法」は長続きしない
また(4)の医師偏在対策に関しては、地域の医療及び医師養成の在り方に関する委員会の大屋祐輔委員長(琉球大学病院長)から、「大学医学部の地域枠設定や臨床研修時のマッチング、専門研修のシーリングなどの『入口対策』には一定の効果がある。しかし、地域枠医師に義務付けられる『9年間の地域医療機関での勤務』が明けた後などの対策、つまり『出口対策』が現状では設けられていない。今後、『入口対策』だけでなく『出口対策』をしっかり考えていかなければならない」と訴えました。
この点に関しては、厚生労働省の「医師養成過程を通じた医師の偏在対策等に関する検討会」において、例えば「ベテラン医師の、医師少数の地域での勤務を促進する方策」などの検討が始まっています(関連記事はこちら)。同検討会の委員でもある横手幸太郎会長(千葉大学長)は「医師偏在の是正に向けて『強制的な手法』を唱える声も出ているが無理があろう。医師がやりがいをもって地域医療に従事できるような仕組みでなければ長続きしない。あわせて、地域医療機関の再編・統合も考えていく必要がある。10人の医師が『5つの病院に2人ずつ配置』されるケースと、『1つの病院に10人配置』されるケースとでは、そこに勤務する医師の就労環境は全く異なる。一定程度、医療提供体制の集約も行う必要がある。このため▼医師偏在の是正▼地域医療構想▼医師働き方改革—の3施策を一体的に進めなければいけない」と訴えました。
例えば強制的に「医師を●●地域には●名、◇◇地域には◇名」という具合に配置することができたとして、形式的には医師偏在は解消すると思われます。しかし、そうした強制的な仕組みには、「自身の希望と異なる地域での勤務によりモチベーションが下がる」「成績の悪い医師が医師少数の地域で勤務する事態を招く」ことなどが予想され、これらは、結果として「地域医療の質が下がり、地域の住民・患者が大きな不利益を被る」ことになりかねません。このため「医師に対し、『医師少数の地域等で勤務する』ことへの直接的なインセンティブ付与が必要になるのではないか」と指摘する識者も少なくありません(診療報酬での対応も一定のインセンティブとなるが、医師への直接的なインセンティブとはなりにくい)。
今後の「医師養成過程を通じた医師の偏在対策等に関する検討会」などで、どういった議論が進むのか注目する必要があります。
なお、大屋委員長は、2024年度診療報酬改定について「ユニットについて宿日直との関係が整理された。しかし地方の病院では、ユニット、とりわけNICU(新生児特定集中治療室管理料)等では医師確保が極めて困難なため、非常に厳しい状況となっている。今後の状況を見守る必要がある」とコメントしています(関連記事はこちら)。
【関連記事】
大学病院勤務医の研究・教育時間確保のために1059億円のコスト増が必要であり、診療報酬等による支援を―医学部長病院長会議
医師働き方改革で大学病院医師の「研究時間」減少を懸念、研究サポート人員配置などのために診療報酬対応を!—医学部長病院長会議
2025年度の医学部入試から、「医師多数県の臨時定員を2割削減」し、医師少数県の臨時定員等に配分していく—医師偏在対策等検討会(2)
医師偏在是正に有効な地域枠、「恒久定員への設置」や「特定診療科を指定した従事義務」をどう推進すべきか—医師偏在対策等検討会(1)
医師偏在是正に向け、診療報酬の1点単価10円」を、診療所過剰地域では「10-β円」に引き下げ、不足地域では「10+α円」引き上げよ―財務省
医師働き方改革により「救急はじめとする診療縮小」「医師派遣の中止、削減」「病院経営の悪化」などの悪影響が出る可能性大—四病協
医師働き方改革に向け都道府県-医療機関の連携深化、2024年4月以降も勤務医の労働環境・地域医療への影響を注視—医師働き方改革推進検討会





