医師偏在是正に向け、診療報酬の1点単価10円」を、診療所過剰地域では「10-β円」に引き下げ、不足地域では「10+α円」引き上げよ―財務省
2024.4.19.(金)
全国一律の「1点単価10円」を▼診療所の不足する地域では1点「10+α円」に引き上げる▼診療所の過剰な地域では1点「10-β円」に引き下げる—ことなどで医師偏在を是正してはどうか―。
4月16日開催された財政制度等審議会・財政制度分科会において、財務省がこうした提案を行いました(財務省サイトはこちらとこちら(参考資料))。
これに対し日本医師会は「診療所の過不足の状況に応じて診療報酬を調整する仕組みは、わが国の人口分布の偏りに起因するものを、あたかも医療で調整させるような極めて筋の悪い提案だ」と反論しています(日医のサイトはこちら)。
「医師数が医療費と強く相関している」点踏まえ、医師過剰・医師偏在の是正を要求
「医療技術の高度化」が進むことで、医療費が高騰していきます。脊髄性筋萎縮症の治療薬「ゾルゲンスマ点滴静注」(1億6707万円)、白血病等治療薬「キムリア」(3350万円)などの超高額薬剤の保険適用が相次ぎ、さらにキムリアに類似したやはり超高額な血液がん治療薬も次々に登場してきています。さらに、新たな認知症治療薬「レケンビ」が保険適用され、患者数が膨大なことから、医療保険財政に及ぼす影響が非常に大きくなる可能性があります。
同時に「高齢化の進展」による医療費高騰も続きます。2022年度から団塊世代が75歳以上の後期高齢者となりはじめ、2025年度には全員が後期高齢者となります。高齢者になれば傷病の罹患率が高く、1治療当たりの日数が非常に長くなること、介護ニーズが高まることから、高齢者の増加は「医療費の増加」「介護費の増加」を招きます。
医療保険制度、介護保険制度においては財源の25%が国費である(関連記事はこちら)ことから、「医療費・介護費の増加」→「その25%に相当する国費支出の増加」→「国家財政の圧迫」につながっていると指摘されます。
そこで財政制度分科会では、「国家財政を健全化させる(端的に「入り」を増やし、「出」を抑える)ために、医療費や介護費の伸びを我々国民の負担できる水準に抑える」方策の検討を進め、提言を行っています。
4月16日の財政制度分科会では、財務省から社会保障改革(総論、少子化対策、医療、介護、年金)に向けた考え方が示されました。
まず社会保障改革の総論として、減少する一方の「現役世代」の負担増を抑えるために▼歳出改革による公費増(税負担)の節減(2028年度までに1兆1000億円の節減)を図る▼子ども未来戦略に基づいて医療・介護の保険料負担を最大限抑える▼全世代型社会保障構築を着実に進める—ことを提言しました。

財務省の社会保障改革提案
また医療制度に関しては、次のような具体的な改革案を進言しています。
(1)公定価格の適正化を図る
→診療報酬の合理化・適正化、毎年度薬価改定の完全実施(現在は乖離率の大きな品目のみを対象)、医療機関の経営情報のさらなる見える化、生活習慣病や他の疾患の管理の在り方についての検討など
(2)費用対効果評価などの経済性や、患者の利益を勘案した保険診療」が適切に行われる仕組みを構築する
→費用対効果評価の対象薬剤の範囲・価格調整対象範囲の拡大、費用対効果評価の「保険償還の可否」判断への導入、医薬品適正使用に向けたガイドライン導入も踏まえた患者本位の診療推進、減薬・休薬を含めた医薬品の適正使用の調査・研究など

財務省の医療改革提案1

財務省の医療改革提案2

財務省の医療改革提案3
(3)医師数の適正化・偏在対策の推進
→全体の人口減に対応した医学部入学定員の適正化、経済的インセンティブ・規制的手法の検討など
(4)かかりつけ医機能の発揮と地域医療構想の推進
→外来機能改革(かかりつけ医機能の発揮、医療資源の集約化、患者への情報提供など)と、入院機能改革(地域医療構想の推進、病床必要量と見込み数との整合性確保、都道府県の権限強化)など
(5)保険者機能の発揮
→普通調整交付金の見直し、1人当たり医療費の地域差解消、都道府県内の国保保険料水準の統一、高額医療費負担金の見直し、生活保護者の国保加入、医療DXの推進など
(6)保険給付範囲の見直し
→セルフメディケーション推進の制度整備(OTC類似医薬品の保険給付範囲見直し等)、薬剤自己負担のさらなる見直し(医薬品の有用性に応じた保険給付率の設定、薬剤費の一定額までの自己負担導入)、費用対効果評価の本格的要と整合性のとれた制度改革(保険外併用療養制度の活用、民間保険活用)など
このうち(3)については、(a)今後の医師需給を見据えた医学部入学定員適正化の速やかな実施(b)病院勤務医→診療所開業医へのシフトを促さないような診療報酬体系の適正化(c)診療所偏在是正のための「地域別1点単価」導入(d)医師過剰地域における新規開業規制の導入—という非常に具体的な提案が行われています。
まず(a)では、2029年頃から「医師過剰」になっていく点を踏まえて、医学部入学定員を適正化、つまり減員していくことを求めています。この点、厚生労働省の「医師養成過程を通じた医師の偏在対策等に関する検討会」などで検討が進められており、そこでは「将来の医師過剰を見据えた医学部入学定員の減員」方向は確認されているものの、「医師の地域偏在等が大きな中では、直ちに減員していくことは難しい」との指摘も根強くあります(関連記事はこちら)。財務省は「速やかに医学部入学定員の減員を行う」よう求めており、今後の検討論議にどのような影響が出るのか注目が集まります。
また(b)では、かつての「医療従事者の需給に関する検討会」「医師需給分科会」における相澤孝夫・検討会構成員(日本病院会会長)の「地域医療を実際に提供すると、かかりつけ医機能を持つ医師は6万人程度で十分なことが分かる。開業医は10万人おり、残りの4万人が病院に勤務してくれれば、医師偏在は相当改善される。医師が不足しているのは『病院』である」旨の考えを引き合いに出し、「病院勤務医→診療所開業医」へのシフト促さない仕組みを検討するよう提案しています。

財務省の医療改革提案4
さらに(c)では、全国一律の「1点単価10円」を▼診療所の不足する地域では1点「10+α円」に引き上げる▼診療所の過剰な地域では1点「10-β円」に引き下げる—という提案がなされました(当面は後者の1点単価引き下げを優先させる)。これにより「診療所不足地域では医療機関の収益が増加し、医師確保の原資が獲得できる」「診療所過剰地域では経営的に不利となり、過剰地域→不足地域へのシフトが生じる」結果、「医師の地域偏在が是正される」と財務省は見ているようです(後述のように「そうはならない」と考える識者もおられる)。

財務省の医療改革提案5
上述のように、医師偏在の是正は従前から大きな検討テーマとなっており、例えば▼都道府県において医師確保計画を作成し、医師多数の地域から医師少数の地域への医師移動を促す▼地域医療機関における従事効果の高い「地域枠」を活用する▼臨床研修や専門研修において医師過剰地域・診療科でのシーリングを設ける▼地域医療支援病院の院長要件として「医師少数の地域での勤務」を求める—などの取り組みが進められてきています。その効果は徐々に現れてきていますが、一方で「目に見えた偏在解消効果にまでは至っていない」「データ上は医師偏在対策が進んでしまっている」面もあります(関連記事はこちら)。
この点、医療費は医師数と極めて強く相関する」、つまり「医師が多ければ医療費が増える」との研究結果「もあり、財務省は「医師の養成数を適正化せよ」(医師の増員は医療費増につながってしまう)、「医師偏在を強力に是正せよ」(医師過剰地域で医療費が増加してしまう)と考えていることがうかがえます。
今後の「医師養成過程を通じた医師の偏在対策等に関する検討会」や、診療報酬を議論する中央社会保険医療協議会などの検討内容にどう影響するのか注視する必要があるでしょう。
もっとも、単価が下がれば「患者が増える」方向にシフトする(診療所過剰地域で患者が増え、経営的にさらに良好になる)、単価が上がれば「患者が減る」方向にシフトする(診療所不足地域で患者が減少し、さらに経営が厳しくなる)と考えられるため「実効性の乏しい机上の空論である」と一蹴する識者もおられる点に留意が必要です。過去の診療報酬でも「病院への外来集中を避けるために、病院の点数を下げた結果、『点数(=患者負担)の高いクリニック』から『点数(=患者負担)の低い(=安い)病院』に患者が流れ、外来集中を解消できなかった(かえって病院への外来集中が進んだとの指摘もある)という事態が生じている)。

財務省の医療改革提案6
また、医師偏在対策は「地域医療構想」などの医療提供体制全体の改革とも密接不可分です。この点について財務省は、(4)として次のような提言を行っています。
▽生産年齢人口が減少する中では医療人材確保も難しくなる。質の高い医療を効率的に提供する体制を構築するため、地域の実情に応じ「診療所を含めた外来医療機能の転換・集約化」を推進すべき
▽かかりつけ医機能を発揮する制度整備に関して、患者による医療機関選択に資するよう「各医療機関がどのような症候や疾患に対応可能なのか」、必要な情報を公表すべき
→生活習慣病治療は、医療機関で内容に大きな差があるとの指摘も踏まえ、診療実績の公表も進めるべき
▽地域医療構想の「実現の必要性」「進捗の遅さ」を踏まえ、必要な対応方針を示しつつ、進捗が遅れている地域の後押しを行うべき
→あわせて「各医療機関において構想と整合の取れた対応を行う」ことを求める知事権限の強化を図るべき
▽公立病院の経営者に「経営マインド、コスト意識」を持たせる取り組み(研修)などを省庁横断的に行うべき
▽公立病院の建設改良費について、地方公営企業法に定める「費用負担の原則」を踏まえ、公立病院に経営改革インセンティブを促す形となるよう、「収支状況を反映したスキーム」を導入すべき

財務省の医療改革提案7
こちらも、厚生労働省の「かかりつけ医機能が発揮される制度の施行に関する分科会」や「地域医療構想及び医師確保計画に関するワーキンググループ」などの議論にどういった影響が出るのか、注目する必要があります。
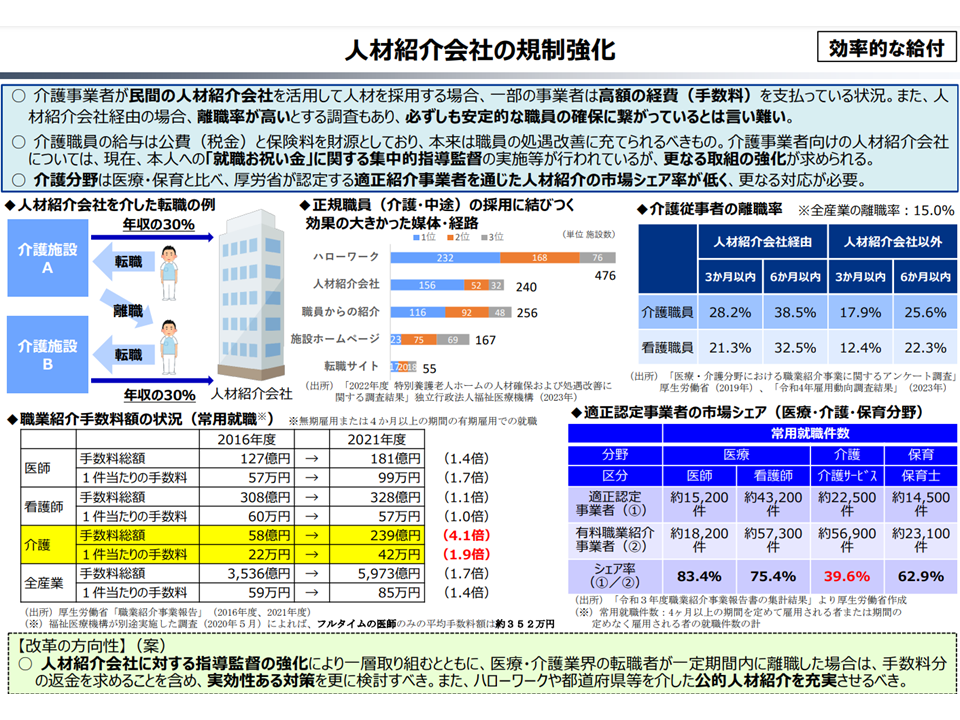
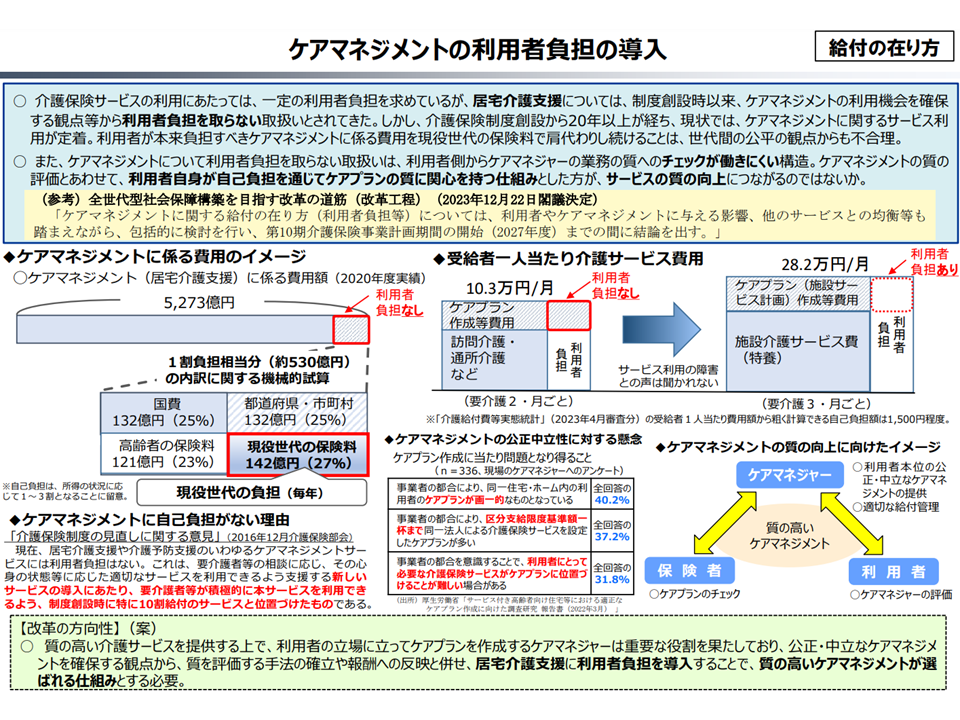
このほか、介護に関連して▼ICTを活用する特別養護老人ホームや通所介護などの人員配置基準のさらなる柔軟化▼経営の大規模化・共同化の推進▼高齢者住宅について「介護保険の指定を受けている施設」(特定施設)と「そうでない施設」との役割分担等を改めて検討し、サービス付高齢者向け住宅などを含めた「高齢者施設」の介護保険事業(支援)計画への位置づけ(サ高住の過剰供給が問題となっている、関連記事はこちら)▼特定施設入居者は、区分支給限度基準額でなく、特定施設入居者生活介護を保険上限とする▼介護保険外サービス利用の柔軟化▼人材派遣会社の規制強化と、公的人材派遣サービスの充実▼要介護1・2の軽度者について「地域支援事業への移行」促進▼訪問介護全体のケアプラン点検(利用回数に基づく届け出の拡充など)▼ケアマネジメントへの自己負担導入▼2割負担対象者の範囲拡大▼多床室の質料負担の基本報酬からの除外(完全自己負担へ)—などを提言しています。介護保険部会での「宿題事項」となっている項目もあり、次期介護保険制度改革(2027年度実施予定)に向けた議論が本格稼働します(関連記事はこちらとこちら)。

財務省の介護改革提案1
財務省の介護改革提案2
財務省の介護改革提案3
なお、Gem Medを運営するグローバルヘルスコンサルティング・ジャパン(GHC)では、機能再編や経営強化プランを策定する公立病院を支援するサービスメニューも準備しています。
GHCが「先行して新公立病院改革プラン改訂を行った病院」(市立輪島病院:石川県輪島市)を支援したところ、「入院単価の向上」「戦略的な病床機能強化の推進」などが実現されています。「経営強化」「機能強化」を先取りして実現している格好です。
ガイドラインでは「外部アドバイザーの活用も有効である」と明示していますが、コンサルティング会社も玉石混交で「紋切り型の一律の改革プランしかつくれない」ところも少なくありません。この点、GHCでは「膨大なデータとノウハウ」「医療政策に関する正確かつ最新の知識」をベースに「真に地域で求められる公立病院となるための経営強化プラン」策定が可能です。
●GHCのサービス詳細はこちら
従前より「地域単位での医療提供体制見直し」に着目してコンサルティングを行っているGHCマネジャーの岩瀬英一郎は「従来通りの考えにとどまらず、より緻密な分析を行い、戦略をもった検討をベースとして『地域に必要とされる公立病院の姿』を個々の病院の実情に合わせて検討する必要がある」と強調しています。
【更新履歴】本文中、「病院への外来集中を避けるために、病院の点数を下げた」点についての記述につき、分かりにくい部分がございましたので、加筆・修正しております。謹んでお詫び申し上げます。
【関連記事】
2040年頃見据えた新地域医療構想、在宅医療の強化、構想区域の見直し、「病院」機能明確化などですでに共通認識—新地域医療構想検討会
【ポスト地域医療構想】論議スタート、医療介護連携、構想区域の在り方、医療人材確保、必要病床数設定等が重要論点—新地域医療構想検討会
【ポスト地域医療構想】論議を近々に開始、入院だけでなく、外来・在宅・医療介護連携なども包含して検討—社保審・医療部会(1)
地域医療構想実現に向けた取り組みはバラつき大、国が「推進区域、モデル推進区域」指定し支援実施—地域医療構想・医師確保計画WG
地域医療構想、日本全国では進捗しているが地域ごとに大きな過不足、ポスト地域医療構想では地域実情反映を—地域医療構想・医師確保計画WG
2023年度までに全病院に求められる機能再検証進む、今後「外来・在宅も含めた医療体制改革」論議にも期待—地域医療構想・医師確保計画WG(2)
2025年度に全国の病床数総量は119万床で「必要量と一致」するが、地域ごとの過剰・過少がある―地域医療構想・医師確保計画WG(1)
厚労省認定の「複数医療機関の再編・統合」、「医療機能に関連する設備共有」等の新メリット付与—地域医療構想影響に・医師確保計画WG
民間病院の機能再検証に遅れ、2025年度の地域医療構想実現に向け「機能再検証の進捗状況」を定期チェック—地域医療構想・医師確保計画WG
民間病院も巻き込んだ「地域医療構想の2025年度実現」協議を活性化し、進捗状況を定期チェックせよ—第8次医療計画検討会
第8次医療計画に向けた意見を取りまとめ!新興感染症対応と通常医療との両立・確保に向けた議論スタート!—第8次医療計画検討会
2023年度から【ポスト地域医療構想】作成論議!各病院・都道府県はまず「2025年度の地域医療構想実現」を!—社保審・医療部会(1)
地域医療構想の必要病床数と病床機能報告結果、単純比較できない点を再確認―地域医療構想・医師確保計画WG(1)
医療提供体制のグランドデザイン、ポスト地域医療構想、アウトカム重視した人員配置基準など議論すべき—社保審・医療部会
2026年度医学部定員、総数9403名の枠内で「医師少数県の定員を増やす場合は、多数県の定員削減で吸収」を—医師偏在対策等検討会
将来の医師供給過剰を考慮すれば「医学部入学定員の減員」が必要だが、医師少数地域では「増員」も認めるべきか?—医師偏在対策等検討会
将来の医師過剰を考慮し医学部入学定員「減」が必要だが、医師偏在対策もセットで検討しなければならない—医師偏在対策等検討会
地域医療構想、日本全国では進捗しているが地域ごとに大きな過不足、ポスト地域医療構想では地域実情反映を—地域医療構想・医師確保計画WG
2023年度までに全病院に求められる機能再検証進む、今後「外来・在宅も含めた医療体制改革」論議にも期待—地域医療構想・医師確保計画WG(2)
2025年度に全国の病床数総量は119万床で「必要量と一致」するが、地域ごとの過剰・過少がある―地域医療構想・医師確保計画WG(1)
厚労省認定の「複数医療機関の再編・統合」、「医療機能に関連する設備共有」等の新メリット付与—地域医療構想影響に・医師確保計画WG
民間病院の機能再検証に遅れ、2025年度の地域医療構想実現に向け「機能再検証の進捗状況」を定期チェック—地域医療構想・医師確保計画WG
民間病院も巻き込んだ「地域医療構想の2025年度実現」協議を活性化し、進捗状況を定期チェックせよ—第8次医療計画検討会
第8次医療計画に向けた意見を取りまとめ!新興感染症対応と通常医療との両立・確保に向けた議論スタート!—第8次医療計画検討会
2023年度から【ポスト地域医療構想】作成論議!各病院・都道府県はまず「2025年度の地域医療構想実現」を!—社保審・医療部会(1)
地域医療構想の必要病床数と病床機能報告結果、単純比較できない点を再確認―地域医療構想・医師確保計画WG(1)





