【ポスト地域医療構想】論議を近々に開始、入院だけでなく、外来・在宅・医療介護連携なども包含して検討—社保審・医療部会(1)
2024.3.22.(金)
現在の地域医療構想は「2025年」をゴールに据えているが、その後も2040年にかけて「高齢者人口そのものは大きく増えないが、支え手となる生産年齢人口が急激に減少していく。さらにその状況は地域ごとに大きく異なる」ため、こうした状況に対応できる効果的かつ効率的な医療提供体制の構築が求められる—。
このため2040年頃までを見据えた【ポスト地域医療構想】作成論議を、この3月(2024年3月)からスタートし、本年中(2024年中)に取りまとめる。その後、2025年度に国で「ポスト地域医療構想作成に向けたガイドライン」を策定し、このガイドラインに沿って、2026年度に各都道府県で「ポスト地域医療構想」を作成。第8次医療計画(2024-29年度)の中間見直しにあたる2027年度から「ポスト地域医療構想に向けた医療提供体制改革」をスタートさせる—。
3月21日に開催された社会保障審議会・医療部会で、厚生労働省大臣官房の高宮裕介参事官(救急・周産期・災害医療等、医療提供体制改革担当)からこうした考えが提示されました。
なお、2025年をゴールとする現在の「地域医療構想」実現に向けた議論などは、引き続き「地域医療構想及び医師確保計画に関するワーキンググループ」(「第8次医療計画等に関する検討会」の下部組織)で続けられます。

3月21日に開催された「第107回 社会保障審議会 医療部会」
目次
新検討会立ち上げ、ポスト地域医療構想論議を2024年中に完了
2025年度には団塊世代がすべて75歳以上の後期高齢者に達することから、今後、急速に医療ニーズが増加・複雑化していきます。従来型の医療提供体制(例えば、病院完結型の医療)では、増加・複雑化する医療ニーズに効果的・効率的に応えることが難しくなるため、各地域において「2025年度の医療ニーズ」を踏まえた【地域医療構想】の実現が求められ、現在、様々な取り組みが進められています(関連記事はこちら)。
ところで、2025年はもう「すぐそこ」に来ています。また、2025年以降の我が国の人口構造については「高齢者人口そのものは大きく増えない(高止まりしたまま)が、支え手となる生産年齢人口が急激に減少していく」ことが分かっています。少なくなる一方の若年世代で、多くの高齢者を支えなければならず、「効果的かつ効率的な医療提供体制」の構築がますます重要になってきます。また人口構造の変化は、地域によってその状況は区々となります(例えば、ある地域では「高齢者も、若者も減少していく」ものの、別の地域では「高齢者も、若者もますます増加していく」、さらに別の地域では「高齢者が増加する一方で、若者が減少していく」など)。
こうした状況を踏まえた「医療提供体制の新たな設計図」(ポスト地域医療構想)を作成する必要があります。この点については、すでに▼2023年度・24年度に厚労省で【ポスト地域医療構想】に関する検討・制度的対応を行う → ▼2025年度に各都道府県で【ポスト地域医療構想】(機能別必要病床数の新たな設定など)を作成する → ▼2026年度から【ポスト地域医療構想】の実現に向けた取り組みを各都道府県・病院で進める—という粗いスケジュール案も示されていますが、今般、高宮参事官から詳細な検討体制(新検討会を設置)とスケジュールが示されました。
【2040年に向けた主な課題】
▽「2025年の病床必要量」に、見込み病床数は近付いているが、「構想区域ごと・機能ごとに乖離」がある
▽将来の病床必要量を踏まえ各構想区域で病床の機能分化・連携が議論されているが、「外来や在宅医療等を含めた、医療提供体制全体の議論」が不十分である
▽医療・介護の複合ニーズを抱える85歳以上が増大する中、在宅を中心に入退院を繰り返し最後は看取りを要する高齢者を支える医療提供が必要であるが、その際「かかりつけ医機能の確保、在宅医療の強化、介護との連携強化」などが求められる
▽2040年までを見ると、都市部と過疎地等で、地域ごとに人口変動の状況が異なる
▽生産年齢人口が減少し、医師の働き方改革を進めながらも「地域で必要な医療提供体制の確保」が必要となる
【課題を解決するための検討項目】
▽2040年頃を見据えた医療提供体制のモデル(地域の類型(都市部、過疎地等)ごとの医療需要の変化に対応する医療提供体制モデル(医療DX、遠隔医療等の取組の反映)など)
▽病床の機能分化・連携の更なる推進(病床の将来推計:機能区分、推計方法、推計年等、病床必要量と基準病床数の関係、病床機能報告:機能区分、報告基準等、構想区域・調整会議:区域、構成員、進め方等、地域医療介護総合確保基金、都道府県の権限など)
▽地域における入院・外来・在宅等を含めた医療提供体制議論(入院・救急・外来・在宅・介護連携・人材確保等を含めた医療機関の役割分担・連携のあり方、将来推計:外来、在宅、看取り、医療従事者等、医療機関からの機能報告:機能区分、報告基準等、構想区域・調整会議:外来・在宅・介護連携等の議論を行う区域、構成員、進め方等、地域医療介護総合確保基金、都道府県の権限、介護保険事業等を担う市町村の役割など)

ポスト地域医療構想にかかる検討事項(社保審・医療部会1 240321)
【検討スケジュール】
▽この3月(2024年3月)から検討開始し、今夏・秋(2024年夏・秋)頃に中間まとめ
▽今秋(2024年秋)から第2ラウンド論議を行い、年内(2024年内)に最終まとめ
▽2025年度に国で「ポスト地域医療構想作成に向けたガイドライン」を策定
▽2026年度に各都道府県で、ガイドラインに沿って「ポスト地域医療構想」を作成
▽第8次医療計画(2024-29年度)の中間見直しにあたる2027年度から「ポスト地域医療構想に向けた医療提供体制改革」をスタート
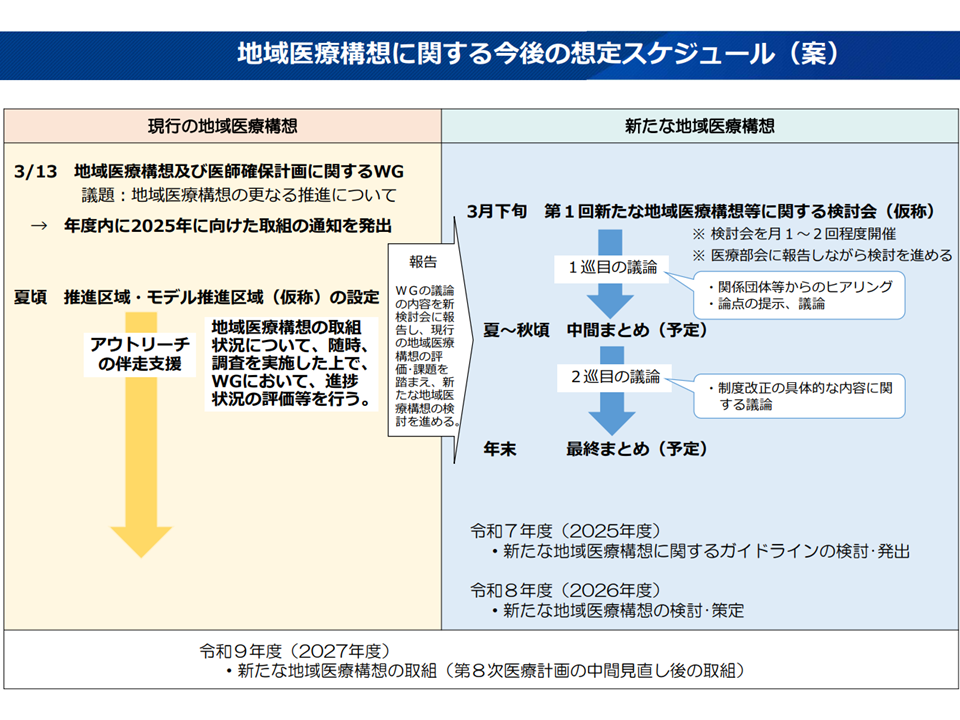
ポスト地域医療構想にかかる論議のスケジュール(社保審・医療部会3 240321)

ポスト地域医療構想にかかる論議の体制(新検討会を設置)(社保審・医療部会2 240321)
ポスト地域医療構想では、入院に加えて外来・在宅・医療介護連携なども含めて検討
【ポスト地域医療構想】論議の注目点は様々ありますが、その1つとして「入院だけでなく、外来、在宅、かかりつけ医機能なども包含した医療提供体制の設計図となる」点があげられます。
現在の地域医療構想は、地域(主に2次医療圏をベースとする地域医療構想調整区域)における将来(2025年度)の医療需要(▼高度急性期(1日当たりの医療資源投入量が入院料を除いて3000点以上)▼急性期(同600点以上)▼回復期(同225点以上)▼慢性期等(ほか)―)をもとに、地域ごとに機能別の必要病床数などを推計した「入院医療提供体制の設計図」と言えます。
しかし、▼高齢化が進展に伴う医療ニーズの複雑化・多様化▼在院日数の短縮化に伴う「在宅、外来ニーズ」の高まり▼いわゆる「ときどき入院、ほぼ在宅」の考え方▼医療・介護連携の重要性再認識—などの中では、「入院医療は、外来や在宅医療、かかりつけ医機能などと切り離して考えることはできない」ことがより明確になってきました。このため【ポスト地域医療構想】では、上述のように「入院だけでなく、外来、在宅、かかりつけ医機能、訪問看護、介護サービスなどと一体的に考えていく」こととなったものです。
この点について医療部会委員からは、「医療・介護連携の重要性に鑑みれば、『地域医療構想』ではなく『地域医療介護構想』とすべき」(神野正博委員:全日本病院協会副会長)、「新検討会の所掌が広範すぎる。外来や在宅などについてワーキンググループを設けるのかなども検討する必要がある」(城守国斗委員:日本医師会常任理事)、「医療・介護連携を推進し、限られた資源(人材など)の有効活用を目指してほしい」(井上隆委員:日本経済団体連合会専務理事)、「介護サービスなくして在宅医療は成り立たない。また医療・介護連携を考える際に、介護サイドから医療サイドへは『物を言いにくい』ことを十分に認識した議論を行うべき」(松原由美委員:早稲田大学人間科学学術院教授)、「在宅医療や慢性期医療を考える際に重要な軸となるのが高齢者救急である。そうした点も勘案した検討を進めるべき」(松田晋哉委員:産業医科大学教授)などの意見が出ています。入院・外来・在宅・かかりつけ医機能・医療介護連携といった「医療提供体制のほぼすべて」ともいえる広範な議論を、どのような形で進めるのか注目を集めます。
なお、「かかりつけ医機能」に関しては、別途「かかりつけ医機能報告制度の詳細設計・運用」に関する議論も進められており、こちらの議論と新検討会との議論との関係にも注目する必要があります(かかりつけ医報告制度論議は今夏(2026年夏)までに決着するので、そちらを待ってポスト地域医療構想に反映させることなどが考えられる、関連記事はこちらとこちら)。
入院以外に外来・在宅などを検討する場合、「構想区域」をどう考えるべきか
また、この点に関連して「ポスト地域医療構想では、構想区域の設定が重要である」との声も多数出ています。例えば泉並木委員(日本病院会副会長)や島崎謙治委員(国際医療福祉大学大学院教授)は「入院医療では2次医療圏がベースとなろうが、高度医療や感染症対応などでは『より広域での対応』を考える必要がある。一方、在宅や外来では『より狭い区域での構想』を検討しなければならない」と指摘。都竹淳也委員(全国市長会、岐阜県飛騨市長)も「在宅医療や医療・介護連携を考える際には、市町村単位、さらに小さなエリアでの対応も検討しなければならない」との考えを示しています。
また神野委員は、「現在の地域医療構想では、構想区域を2次医療圏ベースとしている。しかし2次医療圏には『人口数万人』規模のところから『人口200万人超』規模のところまであり、同じ考えで対応することは困難であろう。2次医療圏そのものの見直し論議も必要ではないか」とコメントしています。
この「構想区域問題」について松田委員は、「地域医療構想区域の設定にあたり、都道府県には患者の流出入に関するデータを渡しており、それを活用した自治体では『区域の見直し』を行えたが、多くの自治体では活用されなかった。ほかにも様々なデータが活用できるが、十分には活用されていない。つまり区域設定問題は『都道府県のデータ活用力』問題と言える」との見解を示しています。もちろん「県の能力差」を放置することは好ましくなく、国や研究機関による「都道府県のデータ活用力向上に向けた支援」が重要となってきます。
高度急性期、急性期、回復期、慢性期の4機能を「再検討すべき」との指摘も
他方、「4機能(高度急性期、急性期、回復期、慢性期等)をどう考えるべきか」という点にも多くの委員が注目しています。
4機能は、地域医療構想(2025年の設計図)では「医療資源投入量」(高度急性期は1日当たり3000点以上、急性期は600点以上、回復期では225点以上など)をベースにしていますが、病床機能報告制度(院長等が考える実態)では、後述の目安はあるものの「医療機関の判断」に委ねられています。
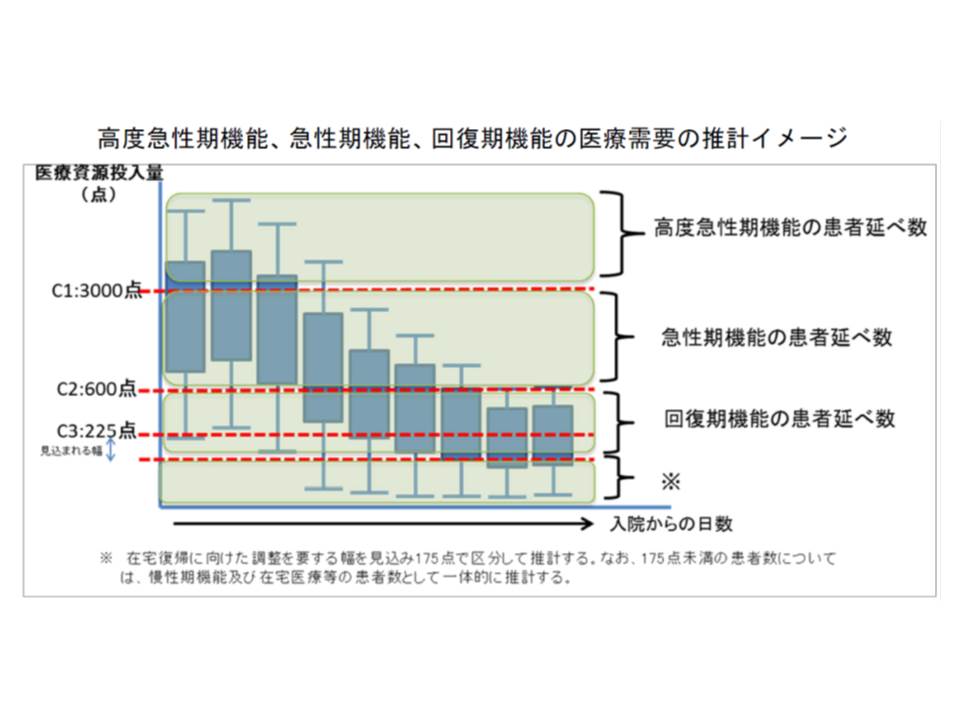
主に「医療資源投入量」に着目して、医療機能ごとの基準を設定する
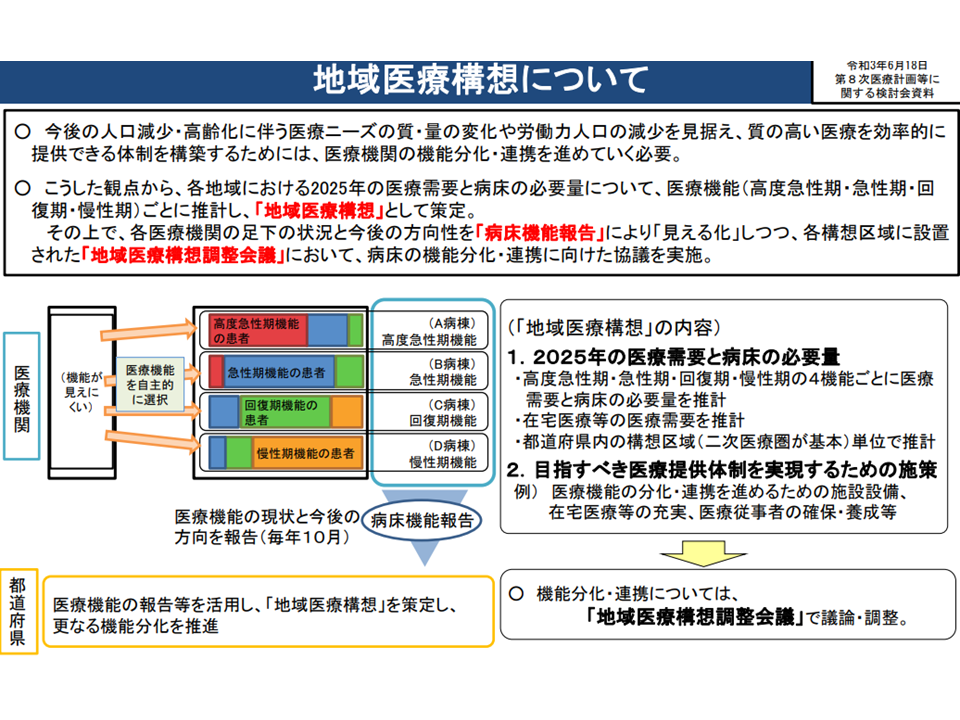
地域医療構想とは(地域医療構想・医師確保計画WG3 210729)
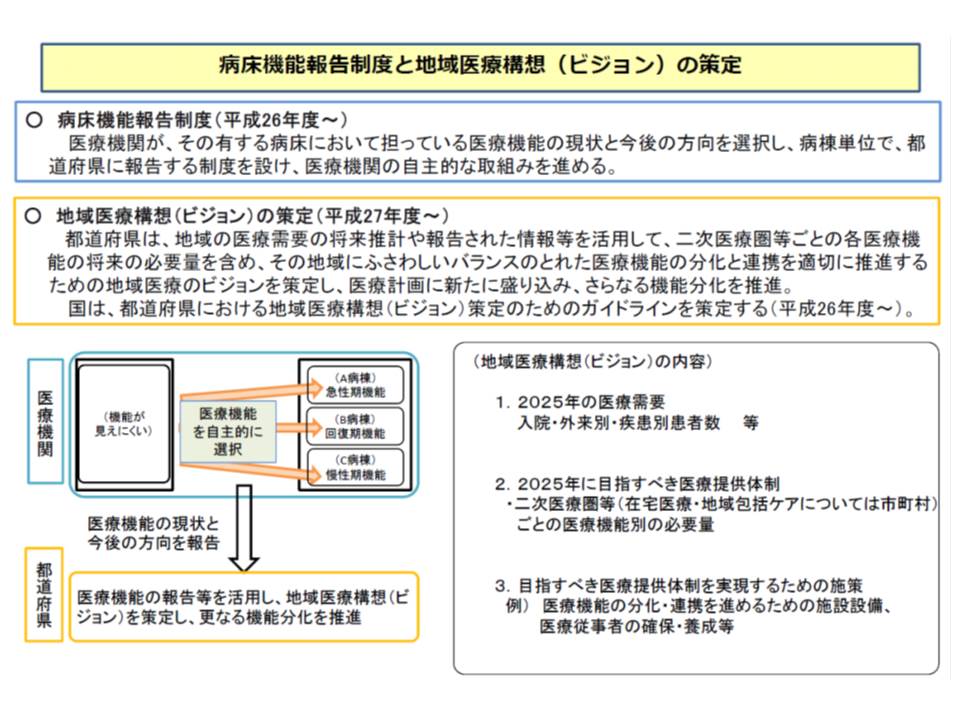
病床機能報告制度と地域医療構想(ビジョン)との関係
この点、「急性期とは何か、回復期とは何かを再定義しなおす必要がある。とりわけ回復期機能は分かりにくい」(神野委員、小熊豊委員:全国自治体病院協議会会長)、「回復期と急性期では、医療内容に実は大きな差はなく、回復期では『高齢者の内科系疾患を中心に少ない医師で対応している』状況が見えてきている。各病棟の機能の実態を丁寧に見ていく必要がある」(松田委員)、「病床機能報告制度上の機能(高度急性期、急性期、回復期、慢性期等)と入院料との紐づけをどう考えるのかを再度考えるべき」(島崎委員)といった声が出ています。
なお、2024年度診療報酬改定で新設された「高齢の救急患者に包括的に対応する新病棟」【地域包括医療病棟入院料】について、現下の病床機能報告の中で「急性期として報告するのか、慢性期で報告するのか」の紐づけ論議を行うべきとの要望も島崎委員らから出されています(関連記事はこちらとこちら)。
この点、高宮参事官は「【地域包括医療病棟入院料】をどの機能として報告すべきかは『地域医療構想及び医師確保計画に関するワーキンググループ』で議論し、将来的な『入院料と病床機能報告制度上の機能との紐づけ』(紐づけをより明確化するのか、紐づけを廃止するのかなども含めて)は新検討会で議論する」との整理を行っています。
島崎委員の指摘する「入院料と機能との紐づけ」とは、つまり「地域医療構想と診療報酬との関係をどう考えるのか」という極めて重要な論点です。現在、例えば「特定集中治療室管理料のユニットがある病棟は高度急性期と親和性が高い」「療養病棟入院基本料取得病棟は慢性期機能と親和性が高い」などといった目安が示されていますが(関連記事はこちらとこちら)、必ずしも強制力はありません。これを「より厳格な紐づけ」にしていくのか、現状の「目安」にとどめるのかといった議論は、今後の診療報酬改定とも、さらに病院経営とも関連するため大きな注目を集めることでしょう。
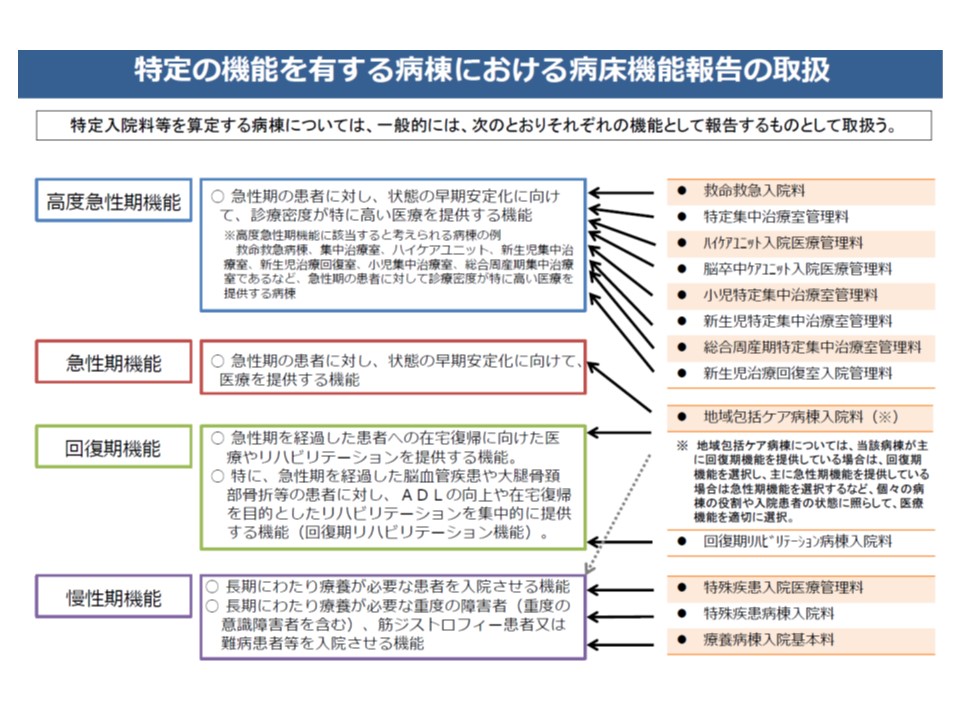
病床機能報告の4機能と、診療報酬上の特定入院料の紐づけ
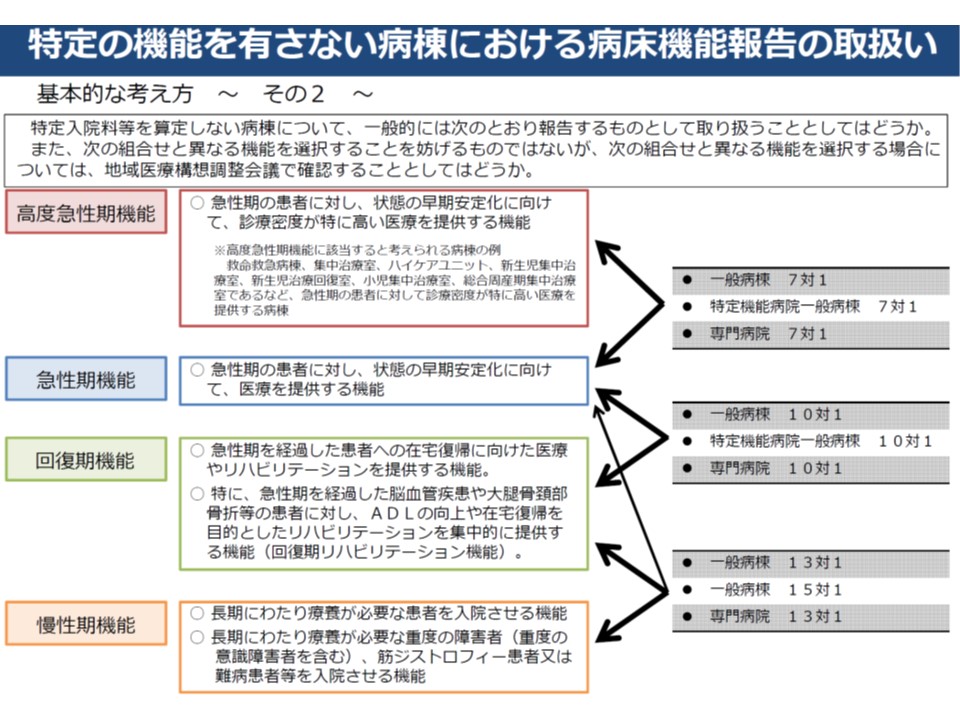
▼7対1は高度急性期または急性期▼10対1は急性期または回復期▼13対1・15対1は回復期または慢性期、一部は急性期—といった基本的な紐づけが行われた。もちろん異なる報告をすることも可能である
ポスト地域医療構想では、都道府県の権限強化も重要検討テーマ
このほか、▼例えば大阪府では、公民問わずほぼすべての病院が参加して地域医療構想実現に向けた議論を行っているが、議論を無視した病院新設が抜け道のようになされてしまっている。ポスト地域医療構想では、こうした事態が生じないように「都道府県知事の権限強化」も十分に議論すべき(加納繁照委員:日本医療法人協会会長)▼地域医療構想が進まないのは、端的に「都道府県がイニシアチブをとらない」からである。多くの病院は地域医療全体を見渡すことはできない。重点支援区域設定のように「この機能・この病院は地域で欠かせない」などの考えを自治体が明確に示す必要がある(小熊委員)▼ポスト地域医療構想は「2024年頃」をゴールに据えるが、もう少し前段階のマイルストーン(2030年、2035年など)も置き、進捗状況を見ていくべき(河本滋史委員:健康保険組合連合会専務理事)▼この4月(2024年4月)からの医師働き方改革で、地域医療、とりわけ救急医療などへのしわ寄せ(救急体制の縮小など)が生じていると聞く。ポスト地域医療構想の検討にあたっては、医師働き方改革で地域医療にどういった影響・課題が生じているのかも含めて検討すべき(山口育子委員:ささえあい医療人権センターCOML理事長)▼ポスト地域医療構想のガイドライン作成に間に合うように、看護職員の需給推計を改めて行うべきである(井伊久美子委員:日本看護協会副会長、香川県立保健医療大学学長)—などの意見も出されています。
こうした意見も踏まえながら、【ポスト地域医療構想】論議が進められます。
なお、Gem Medを運営するグローバルヘルスコンサルティング・ジャパン(GHC)では、機能再編や経営強化プランを策定する公立病院を支援するサービスメニューも準備しています。
GHCが「先行して新公立病院改革プラン改訂を行った病院」(市立輪島病院:石川県輪島市)を支援したところ、「入院単価の向上」「戦略的な病床機能強化の推進」などが実現されています。「経営強化」「機能強化」を先取りして実現している格好です。
ガイドラインでは「外部アドバイザーの活用も有効である」と明示していますが、コンサルティング会社も玉石混交で「紋切り型の一律の改革プランしかつくれない」ところも少なくありません。この点、GHCでは「膨大なデータとノウハウ」「医療政策に関する正確かつ最新の知識」をベースに「真に地域で求められる公立病院となるための経営強化プラン」策定が可能です。
●GHCのサービス詳細はこちら
従前より「地域単位での医療提供体制見直し」に着目してコンサルティングを行っているGHCアソシエイトマネジャーの岩瀬英一郎は「従来通りの考えにとどまらず、より緻密な分析を行い、戦略をもった検討をベースとして『地域に必要とされる公立病院の姿』を個々の病院の実情に合わせて検討する必要がある」と強調しています。
【関連記事】
地域医療構想実現に向けた取り組みはバラつき大、国が「推進区域、モデル推進区域」指定し支援実施—地域医療構想・医師確保計画WG
地域医療構想、日本全国では進捗しているが地域ごとに大きな過不足、ポスト地域医療構想では地域実情反映を—地域医療構想・医師確保計画WG
2023年度までに全病院に求められる機能再検証進む、今後「外来・在宅も含めた医療体制改革」論議にも期待—地域医療構想・医師確保計画WG(2)
2025年度に全国の病床数総量は119万床で「必要量と一致」するが、地域ごとの過剰・過少がある―地域医療構想・医師確保計画WG(1)
厚労省認定の「複数医療機関の再編・統合」、「医療機能に関連する設備共有」等の新メリット付与—地域医療構想影響に・医師確保計画WG
民間病院の機能再検証に遅れ、2025年度の地域医療構想実現に向け「機能再検証の進捗状況」を定期チェック—地域医療構想・医師確保計画WG
民間病院も巻き込んだ「地域医療構想の2025年度実現」協議を活性化し、進捗状況を定期チェックせよ—第8次医療計画検討会
第8次医療計画に向けた意見を取りまとめ!新興感染症対応と通常医療との両立・確保に向けた議論スタート!—第8次医療計画検討会
2023年度から【ポスト地域医療構想】作成論議!各病院・都道府県はまず「2025年度の地域医療構想実現」を!—社保審・医療部会(1)
地域医療構想の必要病床数と病床機能報告結果、単純比較できない点を再確認―地域医療構想・医師確保計画WG(1)





