「かかりつけ医機能とは何か」を広く検討して共通認識を醸成、その中から「かかりつけ医機能報告」の項目選抜へ—かかりつけ医機能検討会
2023.10.16.(月)
10月13日に「国民・患者に対するかかりつけ医機能をはじめとする医療情報の提供等に関する検討会」(以下、検討会)が開催され、「かかりつけ医機能とは何か」というキックオフ議論が行われました。今後、2つの分科会を設置し、「新たに設けられる『かかりつけ医機能報告』で報告を求めるべき機能は具体的にどういったものとすべきか」、「国民が医療機関を選択する際の手助けをする医療機能情報提供制度において、かかりつけ医機能を果たす医療機関をどのような形で示すか」などの議論が進んでいきます。
来夏(2024年夏)までに議論を整理。その後、厚労省で必要な準備を行い、2025年4月から「かかりつけ医機能報告制度」が実際に稼働を始めます。

10月13日に開催された「第1回 国民・患者に対するかかりつけ医機能をはじめとする医療情報の提供等に関する検討会」
目次
「医師個人の能力・機能」でなく、「医療機関の持つかかりつけ医機能」を議論
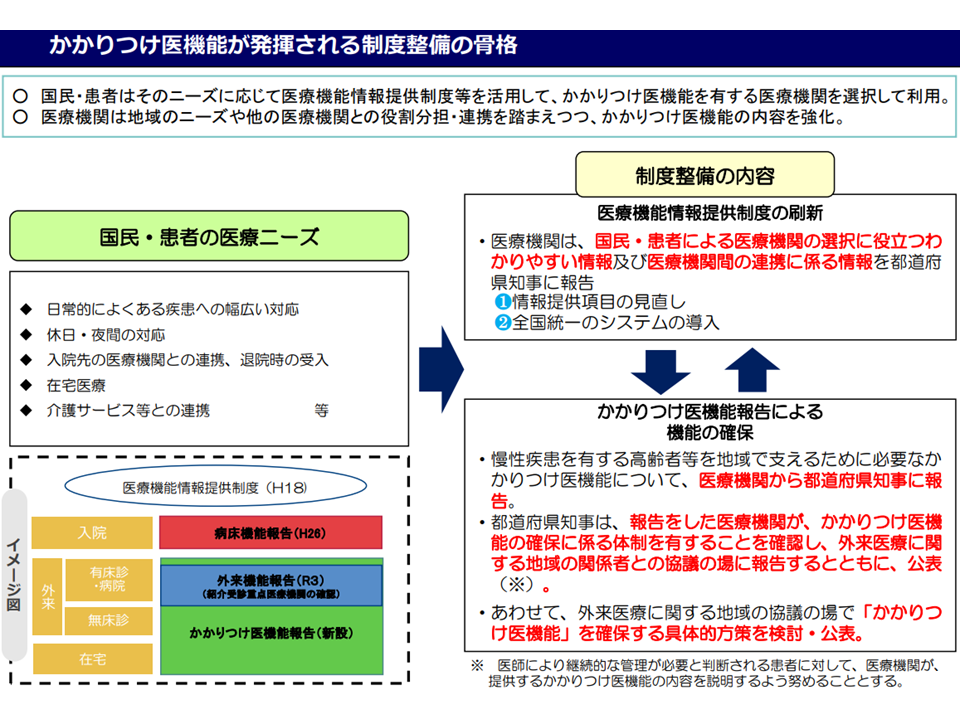
2023年の医療法改正(「全世代対応型の持続可能な社会保障制度を構築するための健康保険法等の一部を改正する法律」の一部)で、(1)医療機能情報提供制度の刷新(来年(2024年)4月施行)(2)かかりつけ医機能報告の創設(再来年(2025年)4月施行)(3)慢性疾患患者等に対する書面交付・説明の努力義務化(再来年(2025年)4月施行)—を行うことになりました。「まずかかりつけ医を受診し、そこから基幹病院の専門外来を紹介してもらう。専門外来での治療が一定程度終了した後には、かかりつけ医に逆紹介を行う」という外来医療の流れ・機能分化を推し進めると同時に、地域包括ケアシステムの中で極めて重要な役割を果たす「かかりつけ医機能を持つ医療機関」の明確化を図る狙いがあります。

かかりつけ医機能が発揮される制度整備1
かかりつけ医機能が発揮される制度整備2
今後、検討会とその下部組織である2つの分科会で「医療機能情報提供制度の見直し内容」「かかりつけ医機能報告制度の詳細」などを詰めていきます。10月13日の検討会では、こうした詰めの議論に向けたキックオフ論議が行われました。
構成員の間で「かかりつけ医機能とは何か」という考えが大きく異なるものの、これまで社会保障審議会・医療部会、全世代型社会保障構築会議、第8次医療計画に関する検討会などで「かかりつけ医機能」に関するベースの議論が進められてきたこともあり、一定の共通認識が生まれつつあるようです(関連記事はこちらとこちらとこちらとこちら)。
まず、検討会・分科会等で議論するのは「医療機関の持つかかりつけ医機能」である点が確認されました。ともすると「医師個人の機能」なのか、「医療機関の機能」なのか、などが混然とした議論が行われますが、厚生労働省大臣官房の高宮裕介参事官(救急・周産期・災害医療等、医療提供体制改革担当)は、▼改正医療法で定義づけたのは「かかりつけ医『機能』」である▼かかりつけ医機能報告制度でも「医療機関の機能」として報告を求める▼医師個人に着目した「かかりつけ医」などは法律上に位置づけていない—ことを明確化しています。
この考えに沿うと、例えば「X大学病院は『かかりつけ医機能を持たない』が、難病患者αが『私のかかりつけ医は、当該難病を診療してくれるX大学病院の●●先生である』と考えている」場面にも、矛盾なく答えを出すことが可能です。
今後、「どういった機能が、かかりつけ医機能であるのか」を定め、その機能を持つ医療機関の情報を国民に提供し、「まずは、かかりつけ医機能を持つ医療機関を受診してはどうか」と促していくことになります。その際、「大学病院は『かかりつけ医機能』を持たないので、そこにファーストアクセスすることは避ける」べきと、一般的に考えることができます。一方、上記の難病患者αのように「すでに継続受診し信頼関係ができているケース」などでは、「大学病院にファーストアクセスする」わけではないため、「まずかかりつけ医機能を持つ医療機関を受診せよ」と促す必要はなくなるのです。
「かかりつけ医機能は、医療機関の機能である」点を忘れずに議論を進めることが重要です。
また、「かかりつけ医、かかりつけ医療機関は患者自身が選ぶものである」という点についても一定の共通認識ができていると言えそうです。例えば「ある地域に居住する人は、Aクリニック、B内科、C診療所のいずれかから、自身のかかりつけ医療機関を選択せよ」と強制されることは、我が国の医療提供体制には馴染まないと言えます。この点に異論を唱える構成員は現れていません。
かかりつけ医機能は、「地域で、面として」果たすものだが・・・
さらに、かかりつけ医機能は「地域で面として果たしていく」ものであることも共通認識になっていると言えそうです。「かかりつけ医機能とは何か」は今後、具体的に議論されますが、患者サイドは「どんな病気でもまずは診療してくれる→必要に応じて専門医・専門医療機関へ紹介してくれる」「健康管理のための助言・指導を継続的に行ってくれる」「夜間・休日にも対応してくれる」ことなどを期待していますが、これを「個人開業医(個人クリニック)1院で果たす」ことは不可能です。
このため、地域の医療機関が連携し、「面」でかかりつけ医機能を果たしていくことが必要となります。土居丈朗構成員(慶應義塾大学経済学部教授)や香取照幸構成員(未来研究所臥龍代表理事/兵庫県立大学大学院特任教授)らは、この点を強調しています。
ここから、1人の患者が「複数のかかりつけ医療機関を持つ」ケースが少なからず出てくると考えられます。
現在の医療提供体制を考えれば、「面で、複数医療機関が連携してかかりつけ医機能を果たす」ことは妥当と考えられますが、その際に「情報収集センターとなる医療機関」「複数の医療機関を統括する医療機関」「医療版のケアマネジャー的な存在」を置くべきではないか、という議論も十分に行う必要があるでしょう。複数の医療機関が、疾患・検査値等のデータ共有はするものの「てんでバラバラに診療する」形態が、「患者の求めるかかりつけ医機能」と合致するかは十分に考える必要があります。
この点、健康保険組合連合会が昨年(2022年)11月に提言した「『かかりつけ医』の制度・環境の整備について<議論の整理>」では「任意で『1人のかかりつけ医』を登録し、そのかかりつけ医に様々な医療等情報を集約する」仕組みを提唱しており、大いに参考にすべきでしょう。
まず「かかりつけ医機能とは何か」を広く議論し、その中から「報告項目」を選抜
また、「かかりつけ医機能とは何か」を議論する際には、▼まずは「診療行為」に限定せずに広く「かかりつけ医機能とは何か」を考える▼その中で「かかりつけ医機能報告」の対象機能を選別していく—という道筋で議論すべき点にも、一定の合意が得られたと言えます。
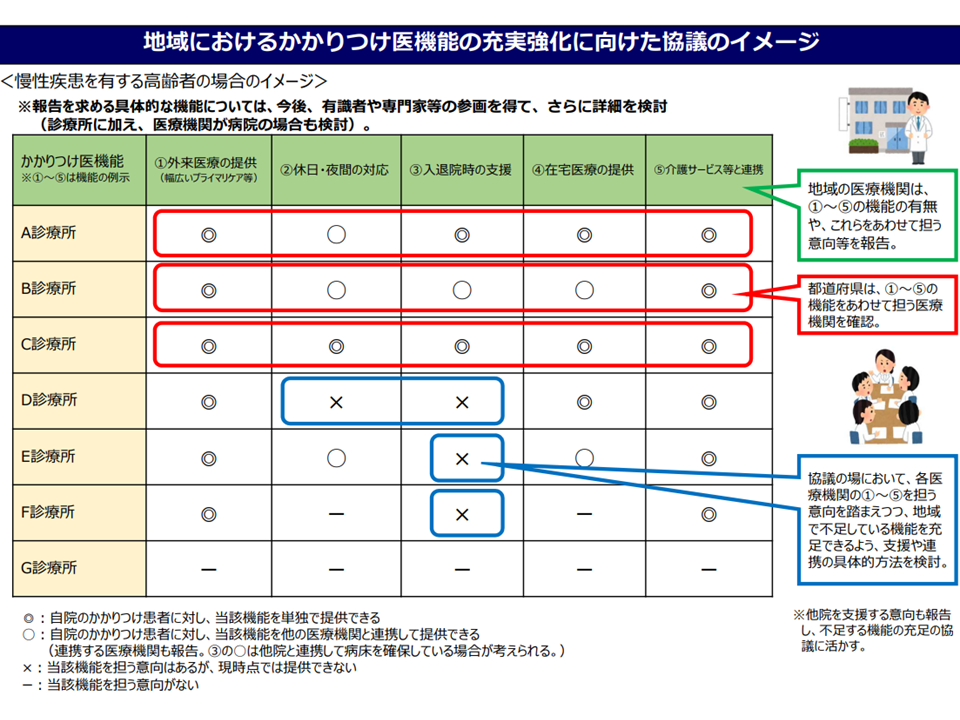
これまでに厚労省は、あくまで例示として▼外来医療の提供(幅広いプライマリケア等)▼休日・夜間の対応▼入退院時の支援▼在宅医療の提供▼介護サービス等との連—などを、「かかりつけ医機能報告」の項目(案)として示しています(関連記事はこちら)。
かかりつけ医機能報告制度(案)を新設(医療部会(2)3 221128)
しかし、かかりつけ医機能には、例えば「患者からの相談」(ときには家族関係、友人関係などの相談を受けることもあるかもしれない)など、診療行為以外にも様々な機能が含まれると考えられます。こうした機能を果たすことで患者との強固な信頼関係が生まれ、また、そうした相談の中から「診断・診療のヒント」が見つかるケースも稀ではないでしょう。香取構成員らは、こうした「広範なかかりつけ医機能に、どのようなものがあると考えられるのか」をまず議論して、共通認識を持ち、そのうえで「かかりつけ医機能報告」で求めるべき「報告項目」として何が相応しいかを選別する課程が必要であると訴えています。
「かかりつけ医機能とは何か」については、現時点で強固な共通認識ができているとは言えないでしょう。各構成員の考える「かかりつけ医機能とは何か」を一度、議論の場に積み上げ、そこから「共通項目を選別していく」必要があると言えます。非常に重要な視点です。
なお、今般の「かかりつけ医機能報告制度」などでは、「慢性の疾患を有する高齢者その他の継続的な医療を要する者への医療提供」を念頭に置くことになっていますが、「将来はすべての国民を対象としたかかりつけ医機能を考えていくべき」との考えもあります(河本滋史構成員:健康保険組合連合会専務理事)。例えば、新型コロナウイルス感染症が流行する中で、「健康で医者にかかることなどなかった、当然、かかりつけの医療機関等は持っていない」という患者がコロナ感染した際に、「どの医療機関にかかればよいか」が分からないという大きな課題が浮上。この点を考えれば、将来的には「すべての国民を対象とした仕組み」を考えていくことも大事な視点の1つになっていきます。
もっとも「改正医療法の射程には入っていない」「国民の意識、医療提供体制を大きく変えることになり、十分な議論が必要である(山口育子構成員:ささえあい医療人権センターCOML理事長)ことから、議題の中心にはならないと考えるべきです。
ただし、上述したように「まず広範にかかりつけ医機能を考えていく」点を考慮すれば、「将来の『すべての国民を対象とした仕組み』も排除せず、広範にかかりつけ医機能とは何かを考え、その中から『報告すべき項目』『当面の対象である慢性の疾患を有する高齢者その他の継続的な医療を要する者への医療提供に限定した項目』を選別していく」という議論の過程も重要になってきそうです。
「かかりつけ医報告制度」は厳格なものにすべきでないとの指摘も
また、「医療提供体制は地域により全くことなるため、そうした点も考慮した『かかりつけ医機能報告制度』でなければならない」(家保英隆構成員:全国衛生部長会会長/高知県健康政策部長)、「現在の医療提供体制を破壊するような仕組みとなってはいけない」(城守国斗構成員:日本医師会常任理事、織田正道構成員:全日本病院協会副会長)といった意見も出ています。
例えば、「かかりつけ医機能報告制度」で「報告すべき項目」を定め、「●●、▼▼、▽▽、◆◆、◇◇機能がかかりつけ医機能である、すべての機能を備える医療機関のみが『かかりつけ医機能を持つ医療機関』と言える」という厳しい基準を設けた場合(さらに診療報酬と結び付けた場合)には、「現在動いている、地域地域の医療提供体制が破壊されかねない」と城守構成員らは指摘します。
こうした点については、「かかりつけ医機能報告制度」が何を目指すものか、どういった仕組みをイメージしているのかについて、少なくとも「構成員の間で共通認識を持つ」ことが重要でしょう。中には城守構成員が危惧するような「医療提供体制の縛り」に用いるべきと考える構成員もおられるかもしれません。一方で、「単に全医療機関に報告を求め、それを公表し、足りない機能を地域で補う議論をするだけである」と考える構成員もおられるかもしれません。前者の厳格な仕組みを想定する構成員は「現場が縛られては困るので、報告内容は少なくすべき」と考えるでしょう。一方、後者のそうでない仕組みを想定する構成員は「患者・国民の選択に資するよう報告項目は多い方が良い」と考えると思われます。ベースの認識を一致させなければ、「どういった機能をかかりつけ医機能として考えるか」という議論にも支障が出てくると思われます。
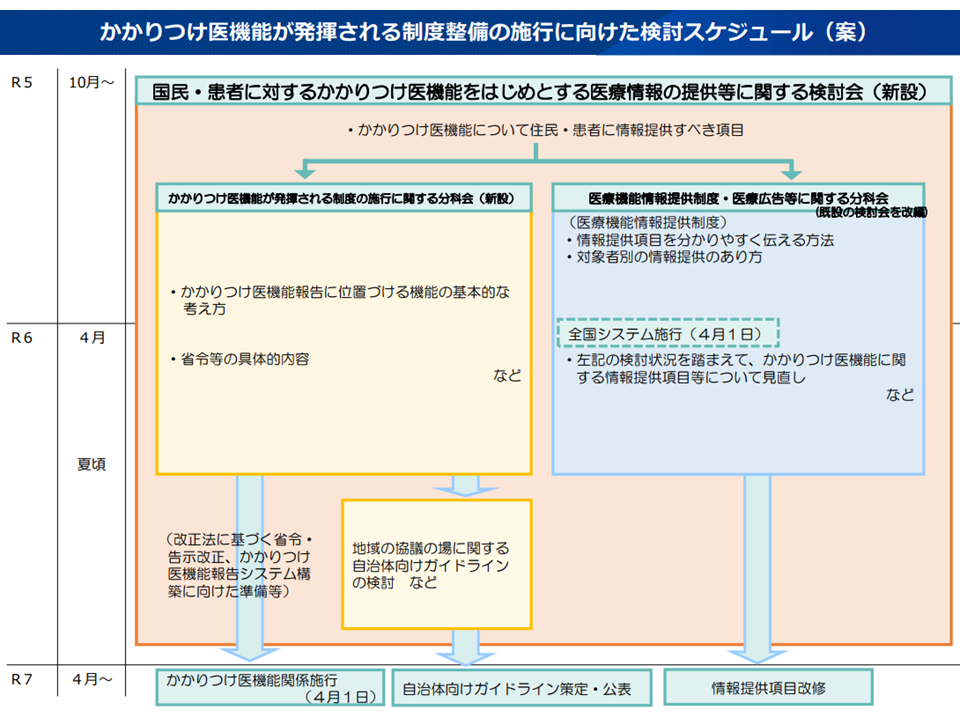
今後、(1)かかりつけ医機能が発揮される制度の施行に関する分科会(2)医療機能情報提供制度・医療広告等に関する分科会—を下部組織として設け、そこで具体的な議論を詰めていきます。
(1)の分科会では、「かかりつけ医機能報告の具体的な項目など」を議論し、来夏(2024年夏)の取りまとめを目指します。その後、厚労省内で制度施行に向けた準備を行い、再来年(2025年)4月から「かかりつけ医機能報告制度」が稼働します。
一方、(2)の分科会では、まず「医療機能情報提供制度の全国統一システム化」を進め(来年(2024年)4月に全国統一システムに移行)、その後、(1)の「かかりつけ医機能報告の具体的な項目など」の議論状況を踏まえながら、医療機能情報提供制度の項目見直し論議を行います(来夏(2024年夏)の取りまとめを目指し、その後「医療機能情報提供制度の項目見直し」を再来年(2025年)4月に行う予定)。

2つの分科会で議論が具体的に進められる(国民・患者に対するかかりつけ医機能をはじめとする医療情報の提供等に関する検討会1 231013)
「かかりつけ医機能報告」制度等の詳細を検討する場とスケジュール(社保審・医療部会 230929)
今後の分科会論議に注目が集まります。
【関連記事】
「かかりつけ医機能」報告制度の稼働、医療機能情報提供制度の刷新等に向け、2023年10月から詳細を詰める議論始める—社保審・医療部会
地域ごとに「かかりつけ医機能の確保」を目指し、患者・国民が「かかりつけ医機能を持つ医療機関」の選択を支援する—社保審・医療部会(1)
「かかりつけ医機能」持つ医療機関の情報を国民に分かりやすく提示し、地域で機能充実論議を進める—社保審・医療部会(1)
「かかりつけ医機能持つ医療機関」の情報充実と、「かかりつけ医機能報告」の新設に向けた論議続く!—社保審・医療部会(1)
医療法改正し「かかりつけ医機能」持つ医療機関情報を国民に提供!地域で「かかりつけ医機能」強化の協議も—社保審・医療部会(2)
かかりつけ医は「医療版のケアマネジャー」の役割、国民・患者自身が「選択」できる仕組みとすべき―全世代型社会保障検討会議
かかりつけ医機能は医療部会で議論!「全国の医療機関での診療情報共有」でかかりつけ医は不要になるとの意見も—社保審・医療部会
国民・患者が各々「1人のかかりつけ医」を任意で登録し、自身の「医療情報管理センター」の役割を付与する仕組み構築を—健保連
かかりつけ医機能の届け出・実施状況を定期的に確認し、地域住民・医療関係者に広く情報提供することが極めて重要—日病・相澤会長
医療機関自ら検体検査を行う場合、医師・臨床検査技師を精度確保責任者として配置せよ―社保審・医療部会(2)





