地域医療構想、日本全国では進捗しているが地域ごとに大きな過不足、ポスト地域医療構想では地域実情反映を—地域医療構想・医師確保計画WG
2023.11.13.(月)
地域医療構想の実現状況を見ると、日本全体では相当程度進捗しているが、地域ごとに見ると依然として凸凹がある—。
2040年度を見据えた「ポスト地域医療構想」論議が近く始まるが、「調整会議のメンバー構成」「地域ごとに大きく異なる事情」などの検討が極めて重要である—。
2025年度の医学部入学定員は、「9420人」を上限に、これまで通りの枠組みを概ね維持する—。
11月9日に開催された「地域医療構想及び医師確保計画に関するワーキンググループ」(「第8次医療計画等に関する検討会」の下部組織、以下、地域医療構想・医師確保計画WG)で、こうした議論が行われました。

11月9日に開催された「第6回 地域医療構想及び医師確保計画に関 す るワーキンググループ」
目次
地域医療構想、日本全体では進捗しているが、地域ごとに見ると依然として凸凹がある
2025年度に団塊世代がすべて75歳以上の後期高齢者に達することから、今後、急速に医療ニーズが増加・複雑化していきます。このため、2025年度の医療ニーズを踏まえた【地域医療構想】の実現が求められています(関連記事はこちら)。
この地域医療構想の実現に向けた医療現場・自治体の取り組みを加速化するため、地域医療構想・医師確保計画WGでは次の2方針を固め、厚労省はその旨の通知を2022年3月に発出しています(厚労省サイトはこちら)。
(a)公立病院・公的病院等はもちろん、民間病院も含めた「すべての病院」において、2022・23年度中に「自院の機能・規模が、地域医療構想に照らして妥当なものとなっているのか」の再検証を行う
(b)2022年度に、2022年9月末・2023年3月末における再検証等の進捗状況を各都道府県から厚労省へ報告するとともに、各都道府県のホームページ等で公表する
11月9日の地域医療構想・医師確保計画WGには、(b)に関連して直近(2023年9月末)における再検証等の進捗状況が厚生労働省から報告されました。既に報告された1年間前(2022年9月末)の再検証等の進捗状況」・半年前(2023年3月末)の再検証等の進捗状況」と比べると、地域での再検証協議が相当程度進んでいることが伺えます。
【再検証等の進捗状況】
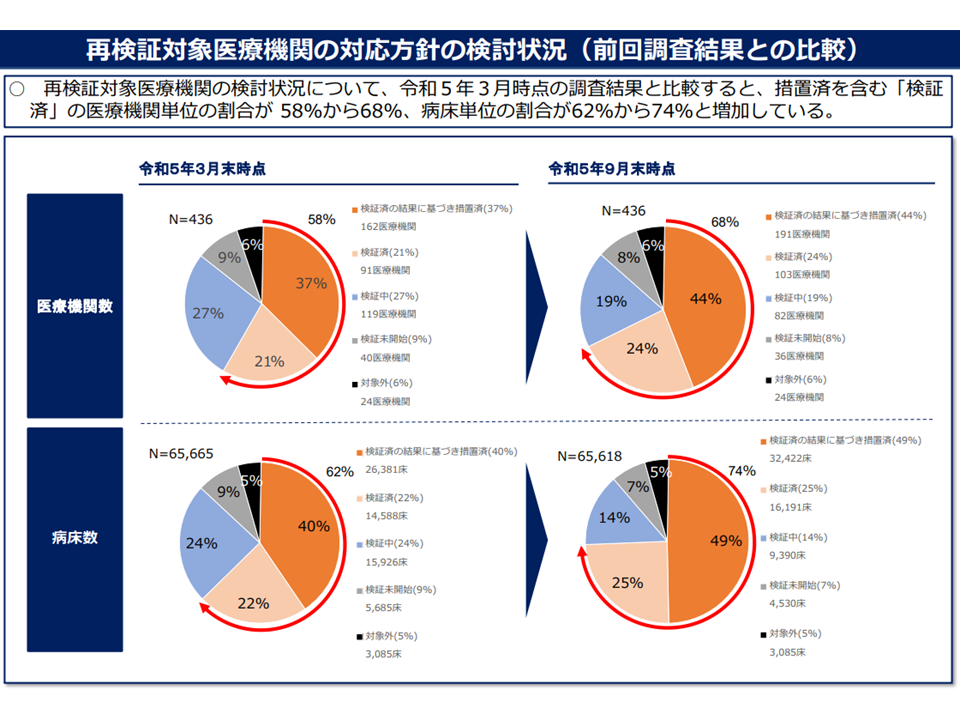
●措置済を含む「合意・検証済」医療機関の割合
▽全体では、医療機関ベースで68%(半年間前比べて8ポイント、1年前と比べて31ポイント上昇)、病床数ベースで74%(同じく12ポイント、27ポイント上昇)
地域医療構想・医師確保計画WG1 231109
▽再検証対象医療機関では、医療機関ベースで68%(同じく10ポイント上昇)
▽協議等の結果「機能、ベッド数等は従前どおり」との結論に至った病院が一定数ある

地域医療構想・医師確保計画WG2 231109
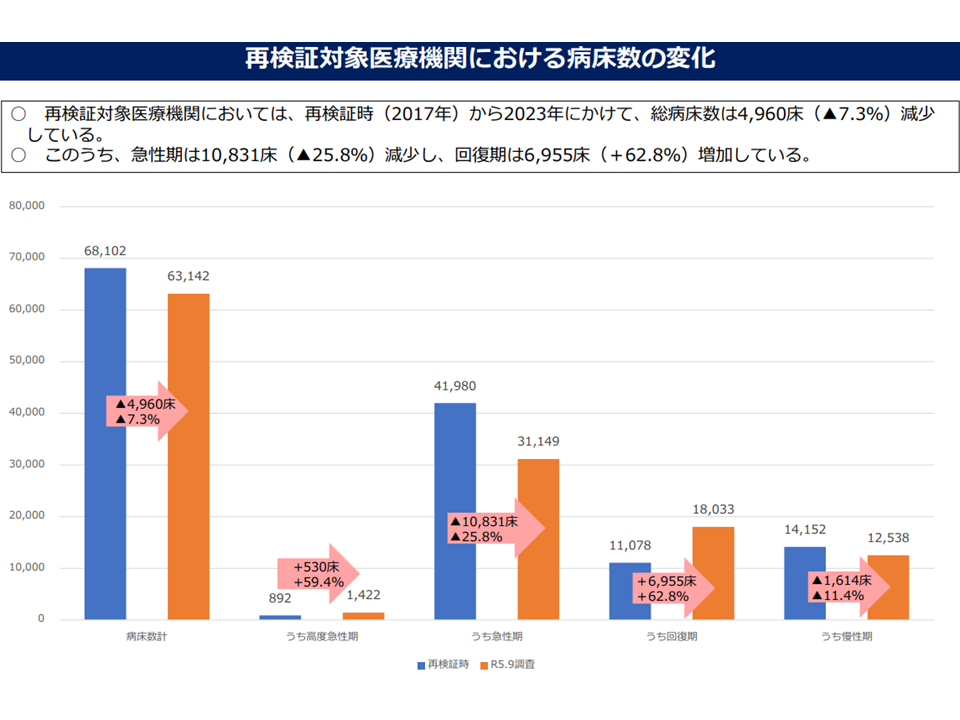
▽再検証対象医療機関における病床数の変化(2017年→2023年)を見ると、全体7.3%減、高度急性期59.4%増、急性期25.8%減、回復期62.8%増、慢性期11.4%減
地域医療構想・医師確保計画WG3 231109
【各地域医療構想区域・各都道府県における地域医療構想の実現に向けた取り組み状況】
▽地域医療構想調整会議の開催状況は、コロナ禍前の水準を追い抜く見込み

地域医療構想・医師確保計画WG4 231109
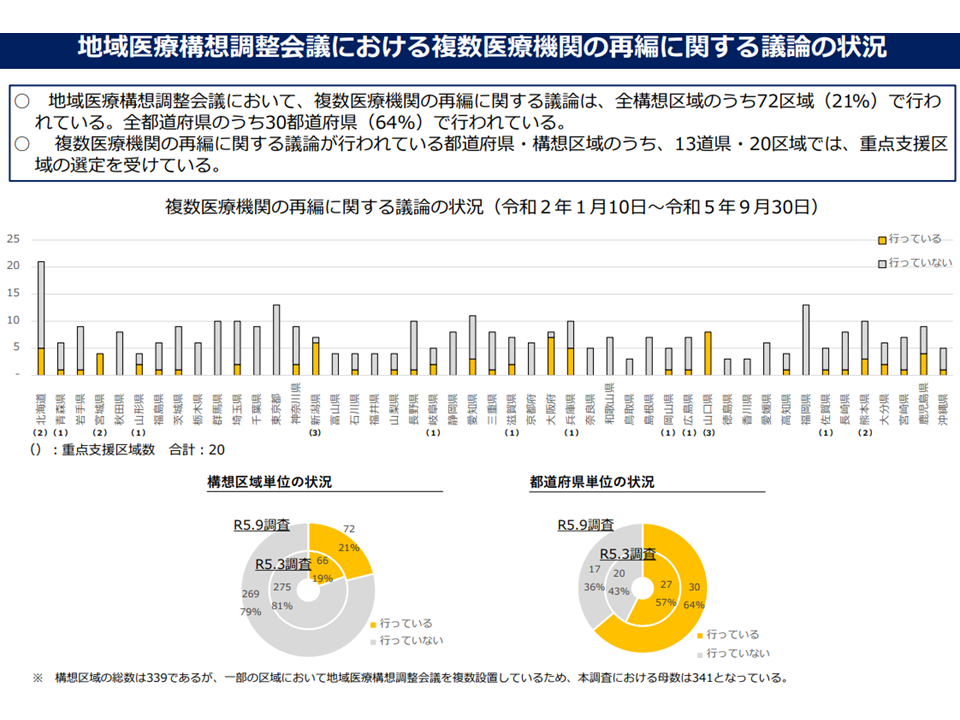
▽複数医療機関にまたがる再検証(統合、機能分担など)は、構想区域ベースで21%(半年前に比べて2ポイント増)、都道府県ベースで64%(同7ポイント増)で行われている
地域医療構想・医師確保計画WG5 231109
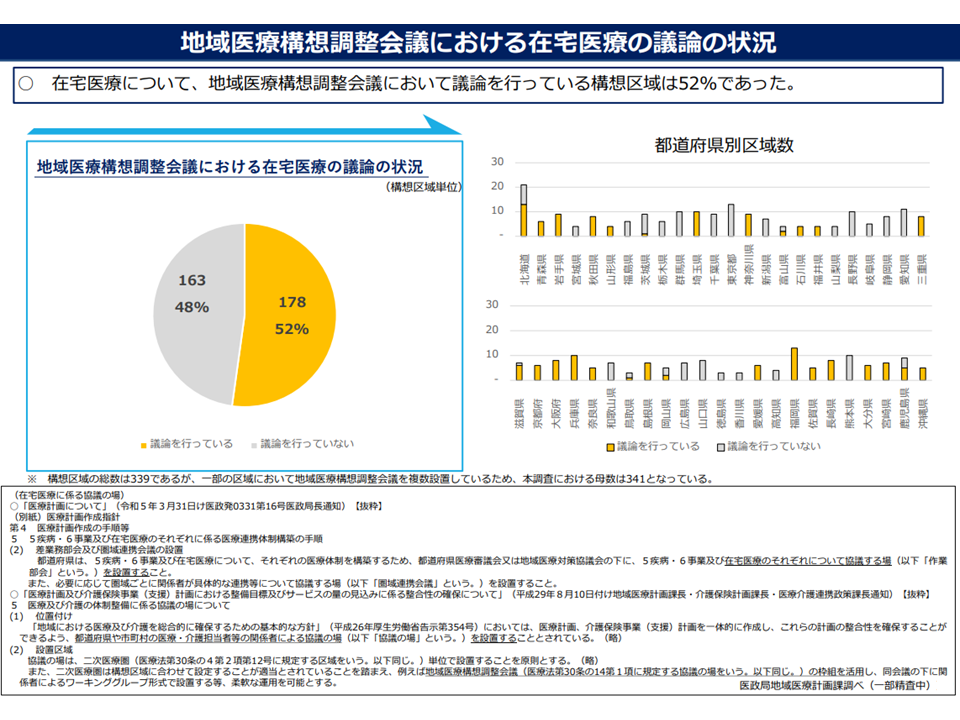
▽「外来・在宅を含めた地域医療構想調整会議での議論」、「地域全体の医療提供体制改革論議」も、少しずつ進んでいる(半年前に比べて外来論議は23ポイント増、在宅論議は4ポイント減など)

地域医療構想・医師確保計画WG6 231109
地域医療構想・医師確保計画WG7 231109

地域医療構想・医師確保計画WG8 231109
地域医療構想は「2025年の実現」を目指しており、上記のデータを見ると「さらに各地域で地域医療構想の実現に向けた取り組みを進めていく」ことが重要であると再確認できます。構成員からは▼重点支援区域での国による再編統合支援が重要であり、さらに支援を進めてほしい(野原勝構成員:全国衛生部長会)▼再編統合の効果・影響などの検証も同時に進めるべき(患者に不利益が出ていないかなど)。また医療従事者の働き方改革が進む中での影響も検証してほしい(大屋祐輔構成員:全国医学部長病院長会議理事)▼病院の再編統合に向けて地域医療構想調整会議で意見が整っても、首長(都道府県知事や市町村長)の意向によってストップするという話も聞く。そうした点の実態を整理すべきではないか(猪口雄二構成員:日本医師会副会長)▼2025年は目前であり、詰めの段階に来ている。いまだに「目標設定を行っていない病院」「対応方針を明確にしていない病院」「病床機能報告を行わない病院」などがあり、これらには厳正な対応を行うべきである(幸野庄司構成員:健康保険組合連合会参与)▼協議の結果「機能やベッド数は従前どおり」とするケースが少なからずあるが、内容を検証すべきであろう。また必要病床数(病床の必要量)と病床機能報告結果との間に乖離の大きな区域に注目・重点化した取り組みも検討すべき(尾形裕也座長:九州大学名誉教授)—といった意見が出されました。
厚労省は、「地域医療構想の実現年である2025年」が目前に迫っていることを受け、「年内を目途に各都道府県に対して、例えば▼各構想区域の2025年における「病床機能報告上の病床数」と「地域医療構想で推計した病床数の必要量」との差異の状況▼当該差異が生じる医療提供体制上の課題▼当該課題を解消するための今後の取り組み—などを調査する」方針です。調査結果をもとに「ラストスパートをかける」ことになるでしょう。
ポスト地域医療構想では「会議内容とメンバー構成の検討」「地域事情の考慮」が重要
また11月9日の地域医療構想・医師確保計画WGでは「2022年度の病床機能報告結果」(確定値)の報告も行われました。
既報の速報値と大きな変化はなく、次のような状況です。
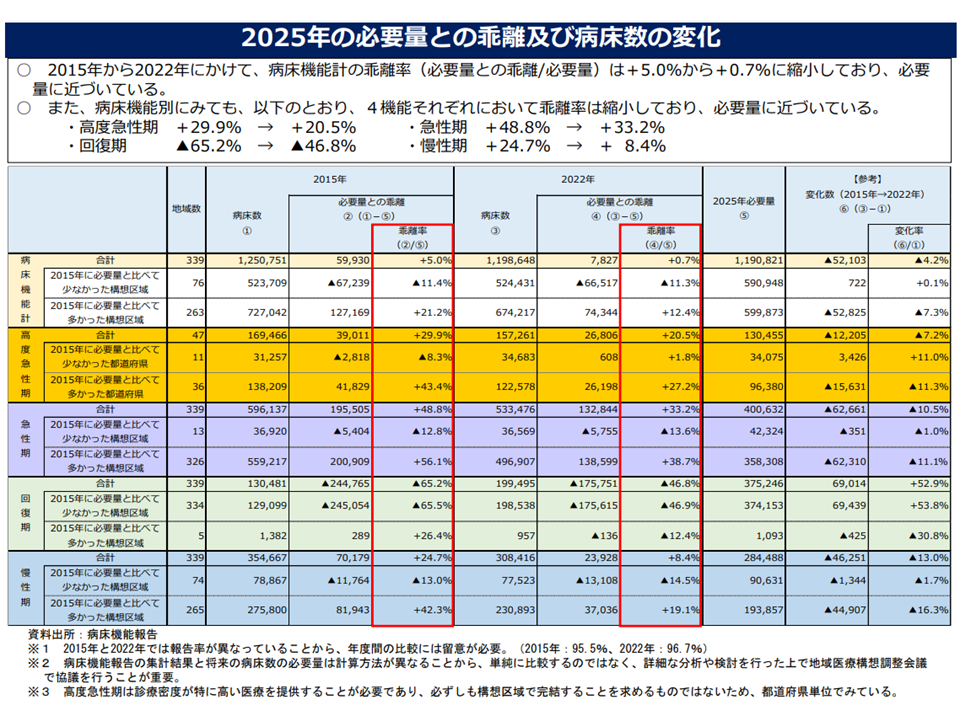
【2022年度における機能別の病床数】
▽合計:119万9000万床[2015年度に比べて5.2万床減]
▼高度急性期:15万7000床(全体の13%)[同1万2000床・1ポイント減]
▼急性期:53万3000床(同45%)[同6万1000床・3ポイント減]
▼回復期:19万9000床(同17%)[同6万9000床・7ポイント増]
▼慢性期:30万8000床(同26%)[同4万7000床・2ポイント減]
【2025年度における機能別病床数の予定・見込み】
▽合計:119万床[2022年度に比べて9000床減]
▼高度急性期:15万8000床(全体の13%)[同1000床・0ポイント増]
▼急性期:52万5000床(同44%)[同9000床・1ポイント減]
▼回復期:21万床(同18%)[同1万1000床・1ポイント増]
▼慢性期:29万6000床(同25%)[同1万2000床・1ポイント減]

地域医療構想・医師確保計画WG9 231109
地域医療構想・医師確保計画WG10 231109

地域医療構想・医師確保計画WG11 231109
将来(2025年度)の医療提供体制の設計図である地域医療構想(各都道府県で作成)の全国積み上げは、▼合計:119.1万床▼高度急性期:13.1万床(全体の11%)▼急性期:40.1万床(同34%)▼回復期:37.5万床(同31%)▼慢性期:28.4万床(同24%)—であり、あえて比較を行えば「全国ベースでは地域医療構想の実現が達成できそうな状況」と見ることも可能です。
ただし、地域ごとに凸凹(ある地域では病床がまだ過剰である、別の地域では病床が不足する、地域によって機能別の病床数に大きな過不足があるなど)があるため、各地域で「さらに2025年度の地域医療構想実現に向けた取り組みを進めていく」ことの重要性はいささかも減じていない点に留意が必要です。
なお、2025年度以降、日本全体では「高齢者数そのものは大きく増減しないものの、支え手となる現役世代が急激に減少していく」ことが分かっています。また、地域によって人口動態や医療ニーズが大きく異なる(ある地域では既に人口減少に入る、別の地域ではしばらく人口増が続き、その後に減少する、さらに別の地域ではまだまだ人口が増えるなど)ため、医療提供体制改革の必要性はさらに増し、「2025年以降のポスト地域医療構想」への注目度が高まっています。
厚労省は、【ポスト地域医療構想】作成論議を2023・24年度にかけて行う→各都道府県で2025年度にポスト地域医療構想を作成し、26年度から稼働する、というスケジュール案を立てており、近く、ポスト地域医療構想論議が始まる見込みです。
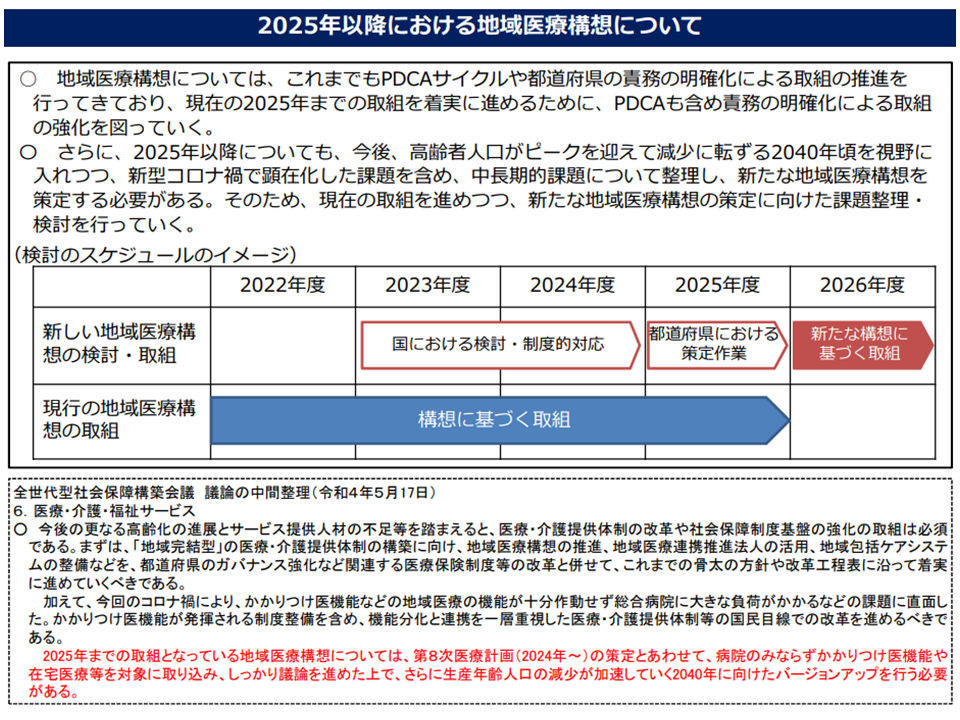
地域医療構想の実現、ポスト地域医療構想の作成・稼働に向けたスケジュール案(社保審・医療部会(1)2 221128)
このポスト地域医療構想に向けては、▼ポスト地域医療構想論議のスタートは「地域医療構想の実現状況の検証」である点を再認識すべき(尾形座長)▼現在は地域医療構想調整会議で外来・在宅医療論議を行うことも認められているが、関係するメンバー構成を考慮すれば別会議体で議論する必要があるのではないか(今村委員、幸野委員、猪口構成員、幸野構成員、織田正道構成員:全日本病院協会副会長)▼東京や大阪といった大都市部では、今後も人口増が続き「ベッド数の増加」策が求められるケースがある。こうした「地域別の対応」がポスト地域医療構想では非常に重要であり、考え方を明確化していく必要がある(今村委員)▼医療を取り巻く状況は変化を続けており、ポスト地域医療構想では「必要病床数」(病床の必要量)について定期的に見直しを行う仕組みを設けるべき(伊藤伸一構成員:日本医療法人協会会長代行)▼地域医療構想調整会議で大学病院と中小病院が同席した際、実際には「対等の話し合い」は困難であり、そうした点にも配慮した会議体・メンバー構成を考えてほしい(伊藤構成員)—といった要望・提案が出ています。
こうした要望も踏まえて、近く「ポスト地域医療構想に関する議論」が始まります。
2025年度の医学部定員は「9420人」を上限に、これまで通りの枠組みを概ね維持
また、11月9日の地域医療構想・医師確保計画WGでは、2025年度の医学部入学定員について、▼2019年度の医学部総定員数(9420人)を上限とし、2024年度の枠組みを暫定的に維持する(基本的にこれまでと大きな変更はない)▼各都道府県に対して、積極的に「恒久定員内への地域枠や地元出身者枠の設置」についての大学との調整を促す▼必要に応じ、「臨時定員を希望する都道府県・大学」に対し、臨時定員の必要性について有識者も含めた検討の場でヒアリングを実施するなどして、地域における医師の確保に真に必要な範囲で臨時定員の設置を認める—という方針を決定しました。
また2026年度以降の医学部定員については「改めて検討する」ことになりますが、▼近く全国ベースでは「医師が供給過剰になる」点を踏まえて段階的な医学部入学定員の減員が必要である(関連記事はこちら)点▼医師確保計画が進められる中であっても、医師の地域偏在が拡大してしまっている(関連記事はこちら)点(野原構成員指摘)▼大学医学部の研究能力・水準を維持・向上させる必要性が極めて高い点(今村構成員、大屋構成員指摘)—などを踏まえ、今後も難しい議論が進みます。なお、ある年度に大学医学部定員を見直す場合には、大学・都道府県の準備期間、受験生の志願先考慮期間などをとるために「2年前の春」には決定しておく必要があります。
ところでGem Medを運営するグローバルヘルスコンサルティング・ジャパン(GHC)では、機能再編や経営強化プランを策定する公立病院を支援するサービスメニューも準備しています。
GHCが「先行して新公立病院改革プラン改訂を行った病院」(市立輪島病院:石川県輪島市)を支援したところ、「入院単価の向上」「戦略的な病床機能強化の推進」などが実現されています。「経営強化」「機能強化」を先取りして実現している格好です。
GHCでは「膨大なデータとノウハウ」「医療政策に関する正確かつ最新の知識」をベースに「真に地域で求められる公立病院となるための経営強化プラン」策定が可能です。
●GHCのサービス詳細はこちら
従前より「地域単位での医療提供体制見直し」に着目してコンサルティングを行っているGHCアソシエイトマネジャーの岩瀬英一郎は「従来通りの考えにとどまらず、より緻密な分析を行い、戦略をもった検討をベースとして『地域に必要とされる公立病院の姿』を個々の病院の実情に合わせて検討する必要がある」と強調しています。
【関連記事】
2023年度までに全病院に求められる機能再検証進む、今後「外来・在宅も含めた医療体制改革」論議にも期待—地域医療構想・医師確保計画WG(2)
2025年度に全国の病床数総量は119万床で「必要量と一致」するが、地域ごとの過剰・過少がある―地域医療構想・医師確保計画WG(1)
厚労省認定の「複数医療機関の再編・統合」、「医療機能に関連する設備共有」等の新メリット付与—地域医療構想影響に・医師確保計画WG
民間病院の機能再検証に遅れ、2025年度の地域医療構想実現に向け「機能再検証の進捗状況」を定期チェック—地域医療構想・医師確保計画WG
民間病院も巻き込んだ「地域医療構想の2025年度実現」協議を活性化し、進捗状況を定期チェックせよ—第8次医療計画検討会
第8次医療計画に向けた意見を取りまとめ!新興感染症対応と通常医療との両立・確保に向けた議論スタート!—第8次医療計画検討会
2023年度から【ポスト地域医療構想】作成論議!各病院・都道府県はまず「2025年度の地域医療構想実現」を!—社保審・医療部会(1)
地域医療構想の必要病床数と病床機能報告結果、単純比較できない点を再確認―地域医療構想・医師確保計画WG(1)





